Инсулинома – активная гормональная опухоль, причиной которой становятся в-клетки, островки Лангерганса, поджелудочной железы, выделяющая излишний инсулин, что неизбежно ведет к развитию гипогликемии.
Существуют доброкачественная (в 85-90% случаев) или злокачественная инсулинома (в 10-15% случаев). Болезнь чаще бывает у людей от 25 до 55 лет. Для тех, кто моложе болезнь не опасна.
Женщины подвержены заболеванию инсулиномой гораздо чаще, чем мужчины.
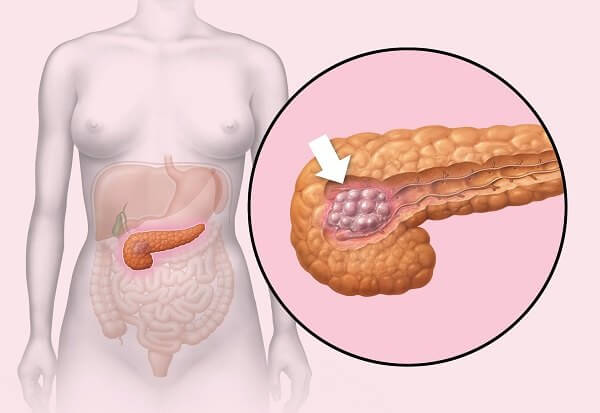
Инсулиномы могут появится в любой части поджелудочной железы, в некоторых вариантах она появляется в стенке желудка. Ее размеры 1,5 – 2 см.
Особенности заболевания
Инсулинома имеет следующие особенности:
- рост инсулиномы ведет к еще большему увеличению инсулина и понижению сахара в крови. Инсулинома синтезирует его постоянно, даже когда организму он не нужен;
- более восприимчивыми к гипогликемии считаются клетки мозга, для них глюкоза является главным энергетическим веществом;
- при инсулиноме происходит действие нейрогликопении, а при долговременной гипогликемии проявляются конфигурации ЦНС, с большими нарушениями.
- глюкоза в крови при норме снижается, но и синтезирование инсулина тоже уменьшается. Это является следствием нормального регулирования обмена веществ. В опухоли при уменьшении сахара синтез инсулина не снижается;
- при гипогликемии в кровь поступают гормоны норадреналинаа, появляются адренергические признаки;
- инсулинома по-разному синтезирует, бережет и отделяет инсулин. Она подпитывает и остальные клетки железы;
- форма опухоли похожа на форму пораженной ею клетки;
- инсулинома одна из видов инсуломы поджелудочной железы и занесена в МКБ;
- данной опухолью заражается 1 человек из 1,25 млн.чел.
Причины инсулиномы
Причины появления инсулиномы полностью неизвестны. Нашли лишь схожесть инсулиномы с эндокринным аденоматозом, способствующим возникновению опухолей, синтезирующих гормоны. У 80% заболевших болезнь появляется в поджелудочной железе.
Инсулинома не передается по наследству, и появляется довольно редко, но гораздо чаще остальных видов инсулом поджелудочной железы.
В организме связано все между собой и при обновление организма, мгновенно включаются связи за счет обработки, секретирования, и обмена веществ. Когда присутствует очевидная нехватка одних компонентов, то происходит их регуляция, также все делается, если обнаружен избыток каких-нибудь веществ.
Теоретически допускают, причины образования инсулином скрывается в неправильном функционировании пищеварительного тракта при заболеваниях. Тогда происходит нарушение деятельности всех органов в организме человека, потому что он является тем базовым органом, от которого зависит переработка всех веществ употребляемых человеком вместе с едой.
Предполагаемые причины заболевания:
- бессилие;
- долгое голодание;
- повреждение поступления углеводов через стены ЖКТ;
- острое либо хроническое действие энтероколитов;
- артротомия желудка;
- действие токсинов на печень;
- почечная глюкозурия;
- анорексия, вместе с неврозом;
- недостаток в крови тиреоидных гормонов;
- почечная недостаточность с понижением значения сахара в крови;
- понижение функций части гипофиза, угнетающе воздействующее на рост.
Исследования причин данного заболевания для его успешного лечения в настоящее время является одной из самых трудных задач медицины.
Симптомы инсулиномы

При инсулиноме симптомы следующие:
- у больного появляются беспорядочные и суетливые движения;
- возникает агрессия по отношению к окружающим;
- при разговоре возникает речевое возбуждение, часто бессмысленные фразы или звуки;
- усиливается слюноотделение и слюнотечение;
- приступы необоснованного веселья и эмоционального возбуждения;
- появляется спутанность сознания;
- возникают галлюцинации;
- неожиданно приподнятое настроение;
- проявляется отсутствие адекватности при оценке собственного состояния;
- мышечная слабость или иные нарушения движения мышц (атаксия);
- нарушения рефлексов конечностей при их сгибании и разгибании;
- снижается острота зрения;
- возникает учащенное сердцебиение;
- появляется состояние тревожности, страха;
- резкая сильная головная боль;
- преходящий паралич;
- боль, дискомфорт в момент перемещения глазных яблок;
- асимметрия лица, утрата мимики, отсутствие вкусовых ощущений.
Доктор нередко обнаруживает возникновение патологий, которых нет у здоровых людей. Больные подмечают смещение в худшую сторону памяти и интереса, они не могут делать обычную работу, возникает равнодушие к происходящему. Это проявляется и при маленьких опухолях.
Претензии и анамнез:
- утрата сознания утром на голодный желудок;
- рост веса с момента, как стали возникать приступы.
Показатели перед приступом:
- бессилие;
- потливость;
- покалывание губ, языка;
- головокружение;
- безразличие;
- сонливость и др.
Основные признаки приступа устраняются внутривенным введением 40% глюкозы.
Диагностика
Из-за ясных показателей по психическим отклонениям, инсулиному часто принимают за др. болезни. Неверно диагностируется эпилепсия, кровоизлияния, психозы. Знающий доктор при подозрении на инсулиному делает некоторое количество лабораторных исследований, а потом делает диагностику инсулиномы зрительным способом.
Нередко докторам, применяя обычные способы обследования никак не получается обнаружить инсулиному. Потому бывают ошибочные диагностики инсулиномы и лечатся совсем другие болезни.
Применяют следующие методы диагностирования:
- Ангиография — самый продуктивный способ диагностики инсулиномы. Она способствует нахождению сосудов, которые снабжают кровью опухоль. По объемам больших и маленьких сосудов получают представление о месте и поперечнике опухоли.
- Радиоиммунологический анализ для выявления количества инсулина.
- Компьютерная томография помогает найти инсулиномы больших размеров. Эффективность её находится в пределах 50-60%.
- Провокация гипогликемии. В течение 3 дней клиенты не принимают пищу в стационаре, используя только воду. Через 6 часов совершают тест, и потом снова через это же время его повторяют. Когда уровень сахара спускается до 3 ммоль/л, интервалы уменьшают. При уменьшении сахара до 2,7, и возникновении признаков гипогликемии, его прекращают. Их блокируют инъекцией глюкозы. Тест заканчивается обычно через 14 часов. Когда клиент в отсутствии результатов выдерживает 3 дня и ночи, диагноз инсулинома не диагностируется.
- Оценка уровня проинсулина. Проинсулин является предшественником инсулина. В норме порция проинсулина во всем инсулине 22%. При спокойном состоянии его более 24%, в опасной фазе – более 40%. Это позволяет довольно быстро диагностировать обострение заболевания и принять надлежащие меры.
- Анализ С-пептида. Вычисляют случаи приема инсулина инъекциями в отсутствии разрешения доктора. При хроническом использовании этот тест не дает правильного результата.
Про необходимость данных инструментальных исследований принимает решение доктор.
В основной массе случаев кратковременные инсулиновые отеки не сопровождаются нарушением функции внутренних органов. Инсулиновые отеки через некоторое количество дней проходят сами, не требуя особого излечения, не считая временной остановки в приеме дополнительной дозы инсулина. В некоторых вариантах назначаются диуретики.
Лечение инсулиномы
В основном инсулиному поджелудочной железы лечат хирургическим путем. Путем удаления из поджелудочной железы доброкачественной (реже злокачественное) опухоли у больного.
Оперативное лечение болезни имеет следующие особенности:
- у инсулиномы есть отчетливые края и отличительный бурый цвет, потому ее просто оперировать без причинения вреда органам;
- если опухоль по разным причинам не удалось найти, операцию больше не делают и ждут, когда она при росте станет заметнее и ее, возможно, будет удалить;
- успех проделанной операции расценивают определенным значением глюкозы в крови. Чем ближе к норме, тем успешнее прошло оперативное вмешательство;
- важно не допустить осложнений после операции и дать правильные методики пациентам для успешного восстановления ими своих сил и последующей нормальной жизни.
Трудности своевременной операции:
- неудовлетворительные характеристики пакреатических ферментов,
- состоятельная иннервация и кровоснабжение пораженной зоны;
- проблемы в доступе к больному органу;
- размещение вблизи жизненных принципиальных частей тела.
Все данные трудности настоятельно требуют кропотливой работы, верного выбора средства обезболивания и высочайшей техники выполнения операции.
Когда из-за самочувствия больного операция приостанавливается, применяют фенитоин и диазоксид.
1-ый продукт считается противоэпилептическим средством, 2-ой используется как сосудорасширяющее. Соединяет данные медикаменты одинаковое побочное действие – гипергликемия.
Таким образом, возможно годами удерживать сахар в крови почти на уровне стандартном. Вместе с ними применяют мочегонные. Их применяют, чтобы предотвратить вредное воздействие лекарства на почки и печень.
После оперативного вмешательства возможны следующие серьезные осложнения:
- панкреатит;
- свищи железы;
- панкреонекроз;
- перитонит;
- абсцесс брюшины.
Химиотерапия
Она нужна, когда заболевание перешло в опасную стадию и угрожает жизни. Используют стрептозоцин в композиции с фторурацилом, по статистике химиотерапия действуют на 60% больных.
Курс лечения продолжается 5 дней, повторение через 6 недель. Эти средства оказывают вредное воздействие на почки и печень, поэтому в дальнейшим для их нормального функционирования врачи применяют необходимые медикаменты.
Профилактика
Для предотвращения болезни можно порекомендовать следующее:
- не употреблять горячительные напитки;
- употреблять только здоровую пищу;
- не волноваться и быть спокойным;
- вовремя обнаруживать и лечить все эндокринные заболевания;
- измерять сахар в крови;
- постоянные осмотры у доктора, выполнять его рекомендации.
Люди, следящие за своим здоровьем, должны, прежде всего, обратить внимание на питание, потому что именно от него во многом зависит появление и развитие данного заболевания. Надо избегать тяжелой пищи и учреждений общественного питания. Стремиться постоянно, делать ежедневные физические упражнения.
Важно научиться правильно, очищать свой организм и все его органы, что многие забывают делать.
Прогноз
65-80% заболевших после операции идут на поправку. Своевременная диагностика и оперативное вмешательство способствует восстановлению центральной нервной системы.
Прогноз состояния больных после операции по факту таковой:
- смертность после операции — 5-10%;
- рецидив (повторение болезни) — 3%;
- при заболевании в последней стадии выживают не более 60% людей;
- в 10% клинических случаев имеется видоизменение, которое характеризуется опасным ростом опухоли и появлением метастазов в органах и системах. При такой форме заболевания мониторинг только негативный. Лечение в таких случаях ориентировано на уничтожения отдельных признаков болезни;
- при своевременной операции 96% пациентов восстанавливают свое здоровье.
После терапии, с переменами в центральной нервной системе организм справляется сам, они исчезают через пару месяцев.
Позитивных итогов, получается, добиться практически у 80% больных. Приблизительно в 3% случаев возможен рецидив. При развитии медицины данное соотношение улучшится не только количественно, но и качественно, с уменьшением осложнений после операции.