Что такое дисгидрозная экзема (дисгидроз)?
Дисгидроз, также называемый «помфоликс», представляет собой дерматит, который преимущественно поражает:
- кисти или пальцы и ладони рук;
- и/или стоп ног.
Он характеризуется появлением небольших пузырьков и поэтому обычно называется «дисгидрозной экземой» (от греческого экзема (ἐκζέω) — вскипаю); она часто связано с интенсивной зудящей симптоматикой.
Хотя появление поражений может симулировать инфекционное заболевание, дисгидроз не является заразным, однако есть несколько факторов:
- экзогенный (имеющий внешнее происхождение);
- эндогенный (в результате воздействия внутренних факторов).
Они могут быть вовлечены в начало дисгидроза и в его течение, будучи:
- острым (с внезапным началом и короткой продолжительностью);
- и часто рецидивирующий (с эпизодами, которые повторяются после более или менее длительных периодов ремиссии).
Дисгидроз является серьезной патологией для рассмотрения его клинических последствий: в первую очередь это широко распространенное заболевание, которое поражает различные возрастные группы; более того, на сегодняшний день причины этого состояния до сих пор мало известны, поэтому он представляет собой открытую главу в области исследований с надеждой на то, что с выявлением причин можно будет предотвратить его возникновение.
Наконец, дегидроз также серьезен и с точки зрения его социальных последствий: сильный зуд часто является симптомом, сводящим на нет результаты повседневной деятельности; более того, везикулярные высыпания часто представляет собой эстетическую проблему или даже может иногда являться причиной социального отчуждения в силу своего аналогичного инфекционного характера.
Причины дисгидроза
Эпидемиология
Дисгидроз (помфоликс) поражает 5-20% населения мира, составляя в общей сложности около 3% всех дерматитов.
Это гомогенное заболевание, поражающее возрастную группу от 4 до 75 лет, с пиком заболеваемости между 20 и 40 годами, возникающее в основном в регионах с умеренным климатом, в основном летом и весной.
Этиология
В прошлом считалось, что помфоликс был связан с изменениями функции потовых желез, но эта гипотеза была окончательно отброшена.
На сегодняшний день невозможно определить единственную причину, способствующую возникновению заболевания, на самом деле, дисгидроз лучше определить как многофакторную патологию: детерминизму возникновения и течения способствуют больше факторов.
Однако можно распознать:
- предрасполагающие факторы (конституциональные факторы, которые дают большую тенденцию к развитию болезни)
- и триггерные факторы (экзогенные или эндогенные факторы, способствующие клиническому проявлению и течению).
Предрасполагающие факторы
- Генетические факторы: дисгидроз не является моногенным заболеванием (вызванным одним геном), но возможно, что в его экспрессии участвуют несколько генов; это означает, что при больных родственниках дисгидрозом не обязательно болезнь появиться у вас, а лишь увеличиться вероятность его возникновения. Наиболее вовлеченные гены кодифицируют белки (такие как аквапорины, филлагрин), которые регулируют целостность, проницаемость и состояние гидратации кожи, мутации которых могут дать коже обезвоженный вид.
- Ихтиоз: врожденное кожное заболевание, характеризующееся плоскоклеточным аспектом кожи, проявляющееся в менее тяжелых формах, в начале взрослой жизни, с редкими клиническими проявлениями или более серьезными, уже проявившимися в неонатальном возрасте и с очень серьезными признаками.
- Атопический дерматит: часто детская экзема, характеризующаяся множественными эритемами, сыпью, покрытой коркой, зудом.
- Аллергический контактный дерматит или раздражающий контактный дерматит: мультиформные экзематозные заболевания, вызываемые прямым контактом с одним или несколькими веществами, к которым он гиперчувствителен.
- Атопия или родственники с атопией: предрасположенность к развитию кожных, респираторных или пищевых аллергий, часто проявляющаяся в повышении уровня IgE в крови.
- Гиперчувствительность к металлам: аллергики особенно чувствительны к никелю и металлам кобальта.
- Гипергидроз: пальмо-подошвенная или диффузная гиперсудация.
Пусковые факторы
- Психофизический стресс: первый эпизод и вспышки часто возникают в особенно стрессовые периоды.
- Теплый климат: первые признаки возникают в основном весной/летом.
- Воздействие никеля или кобальта: случайный или хронический контакт с объектами, содержащими эти металлы (бижутерия), или проглатывание их (присутствующее в виде следов во многих повседневных пищевых продуктах, таких как морепродукты, спаржа, брокколи, морковь, киви…) может вызвать симптоматику; напротив, было показано, что диета с низким содержанием никеля связана со снижением тяжести и частоты обострений.
- Воздействие различных химических веществ: хром, п-фенилендиамин, диаминодифенилметана, бензизотиазолин, лаурилсульфат, силиконы, парабены, перуанский бальзам, первоцвет (содержащийся в различных косметических продуктах), редко препараты (аспирин, оральные контрацептивы), сигареты.
- Дерматофиты: кожные заболевания грибкового происхождения, в частности, стопа атлета (микоз).
- Воздействие ультрафиолетовых лучей: у некоторых людей более или менее интенсивное воздействие солнца может способствовать появлению дисгидроза, у других — умеренное воздействие может даже представлять защитный фактор.
- Иммунодефицит: снижение иммунной защиты, которая затрагивает, например, субъектов с ВИЧ-инфекцией или субъектов, принимающих иммунодепрессивные лекарственные средства (которые намеренно снижают иммунную защиту) для лечения аутоиммунных заболеваний или для предотвращения отторжения у реципиентов трансплантата.
- Инъекция внутривенного иммуноглобулина: практикуется в медицинской сфере для лечения определенных заболеваний или для профилактики некоторых инфекционных заболеваний в период, следующий сразу за случайным воздействием (как при столбняке, или при гепатите В).
Патогенез
Хотя этиологические факторы могут быть множественными и известны лишь частично, патогенетический механизм, приводящий к собственно клиническим проявлениям, хорошо известен.
Дисгидроз является частью группы нарушений гиперчувствительности: иммунные клетки обычно «обучаются» бороться с экзогенными факторами (например, вирусами и бактериями), но у предрасположенных субъектов (людей) из-за воздействия различных триггеров они могут распознавать некоторые ткани своего собственного организма как антигенные (чужеродные) и, следовательно, активируют себя, чтобы вызвать воспалительный процесс, который ответственен за клинически выраженное повреждение ткани.
В конкретном случае дисгидроза после воздействия триггеров (факторов риска), перечисленных выше, некоторые кожные белки, такие как филлагрин и аквапорины, распознаются как антигенные и становятся мишенью живого иммунного ответа, повреждая их. Повреждение этих белков приводит к потере структурной целостности эпидермиса (поверхностного слоя кожи), который является основанием для появления кожных поражений.
Симптомы
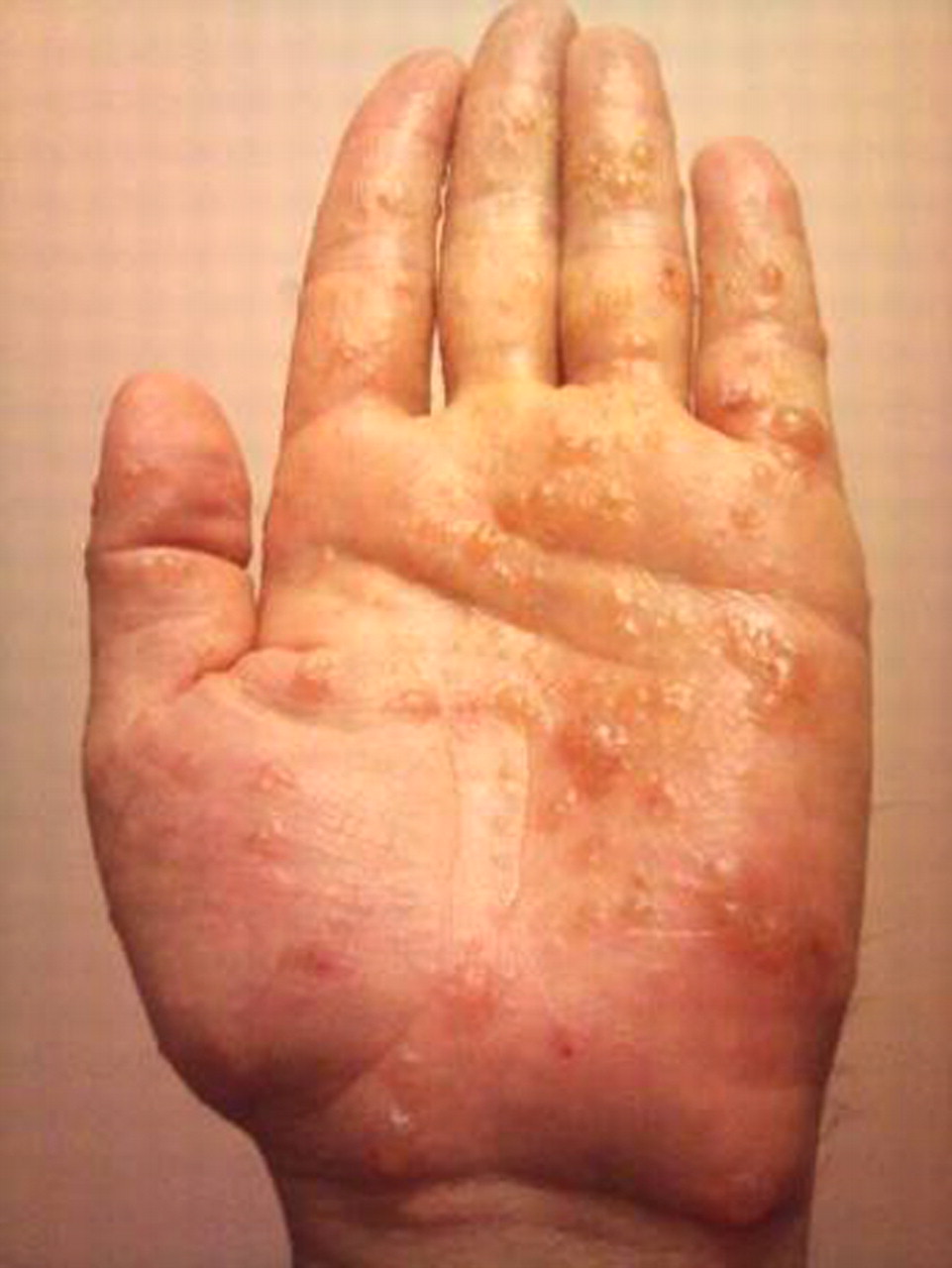
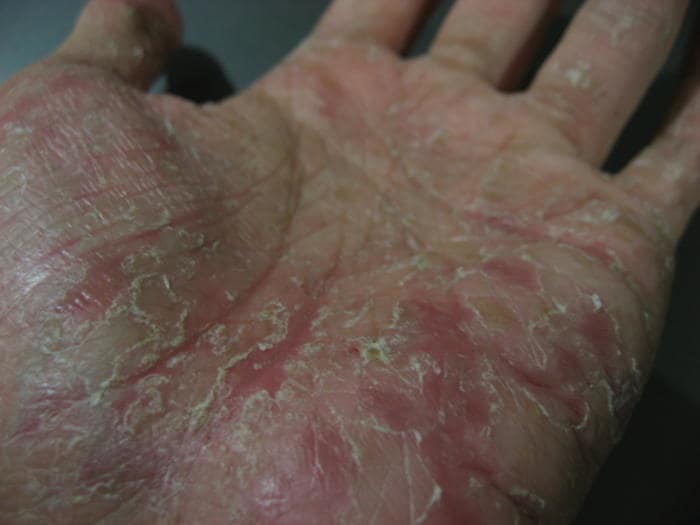
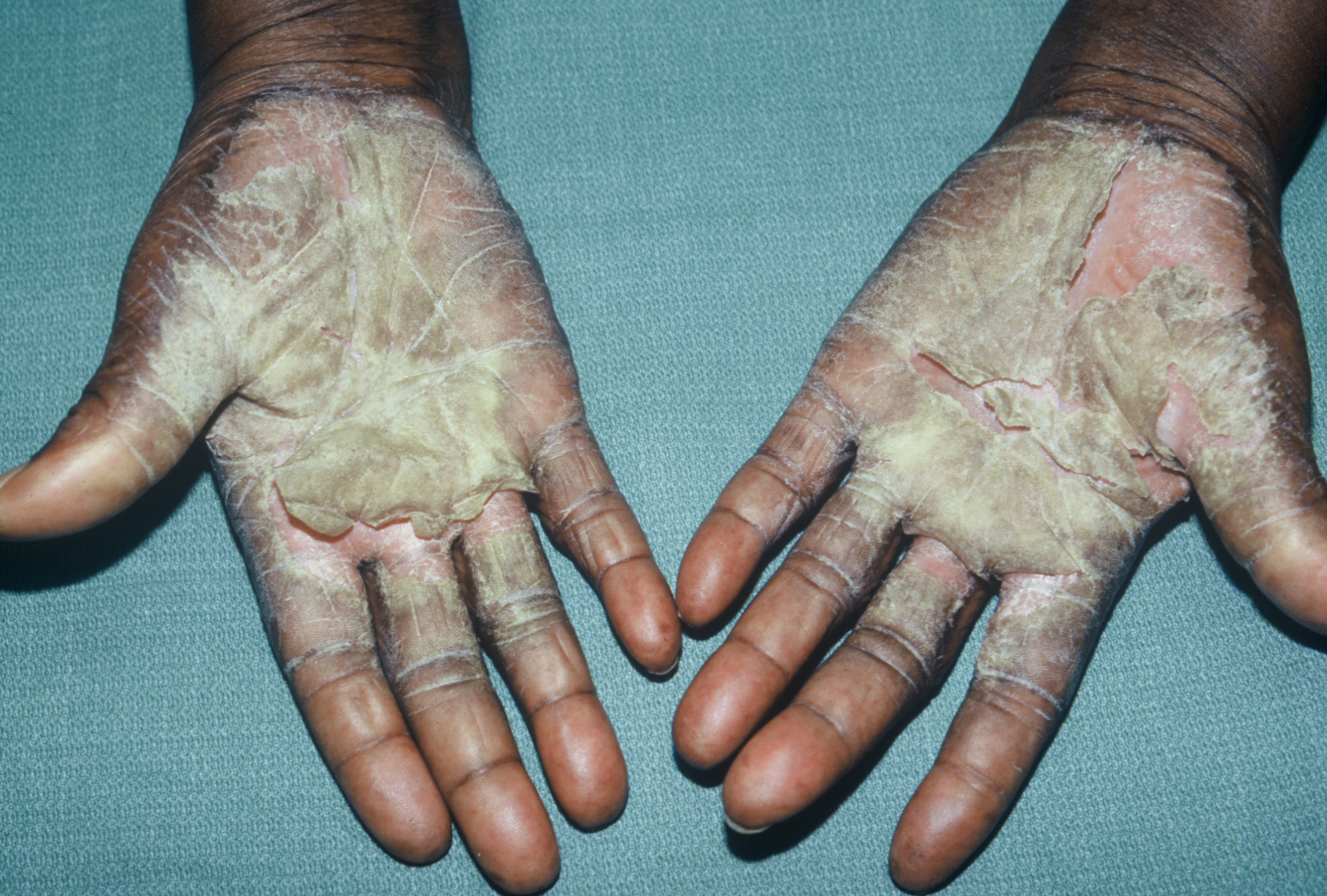
Симптоматология, испытываемая пациентами, в основном состоит из симптома, ладонно-подошвенного зуда и клинически выраженных признаков — везикул (см. фото), внешний вид которых может быть переменным:
- в наиболее частой форме возникает внезапный жгучий зуд, который поражает пальцы, кисти рук и ступни, связанные с сопутствующим присутствием небольших везикулярных поражений;
- иногда зуд изолирован и только позже он сопровождается везикулами;
- при некоторых более легких формах, появляются только волдыри, а зуд отсутствует.
Везикулы выглядят как множественные поражения, обнаруженные диаметром около 1 мм, заполненные серозной (прозрачной) жидкостью, локализованные сначала на боковых полях и на кончиках пальцев, впоследствии распространяются на ладони рук и/или ног в суставной или изолированной части, в частности на дне складок кожи.
Иногда везикулы могут быть настолько маленькими, что их трудно заметить, но их легче воспринимать на ощупь; в других случаях они могут течь с образованием везикул большего размера или даже пузырьков (обнаруживаются поражения с содержанием жидкости более 1 см).
Поражения локализуются в 80% случаев на кистях, в 10% — на стопах и в 10% на кистях и стопах. В своей наиболее распространенной форме острый эпизод характеризуется 3 фазами продолжительностью около 2-3 недель со значительной индивидуальной вариабельностью:
- везикулярная фаза: везикулы появляются в виде последовательных волн, на неповрежденной коже, часто сухие и слегка эритематозные (покрасневшие);
- корочковая фаза: пузырьки разрушаются, вызывая утечку везикулярной жидкости с образованием мелких корочек;
- чешуйчатая фаза: корки отрываются, оставляя открытую тонкую кожу ниже чешуек и, следовательно, легко подвергаются вредному воздействию внешних факторов.
Симптомы могут быть связаны с ухудшением качества жизни, с одной стороны, из-за сильного зуда, который может поставить под угрозу ночной отдых (вызывая дневную сонливость и снижение работоспособности), или вызвать расстройства настроения (такие как раздражительность), другие везикулярные поражения могут представлять эстетическую проблему, причину социального беспокойства.
Прогноз
Острые эпизоды могут быть изолированными, проявляясь только один раз в жизни, или, чаще, заболевание имеет хронически рецидивирующее течение с обострениями, которые могут повторяться от одного до нескольких раз в год, в сочетании с воздействием факторов, с различной степенью тяжести и продолжительностью.
С возрастом обострения заболевания становятся менее частыми и менее интенсивными.
Сначала трудно установить, как будет развиваться заболевание, но изменение образа жизни и небольшие ежедневные меры могут помочь уменьшить частоту обострений, сдержать симптомы или в любом случае уменьшить их тяжесть.
Осложнения
Иногда течение заболевания может осложняться возникновением последствий, среди наиболее частых:
- импетигинизация (добавление бактериальной инфекции): поврежденная кожа теряет одну из своих основных функций (функция механического барьера, предотвращающего проникновение внешних агентов). Непрерывное трение не полностью зашившей кожи, для облегчения зуда может способствовать проникновению бактерий, вызывающих инфекции;
- дерматофиты: мицеты, которые обычно колонизируют поверхности кожи, не вызывая повреждений, вследствие мацерации межпальцевых пространств могут стать вирулентными, вызывая инфекции;
- изменение цвета и дистрофия кожи или ногтя: в результате воспалительного процесса могут проявляться изменения цвета и внешнего вида кожи, пораженной поражением;
- опоясывающий лишай.
Диагностика
Диагностика в определенных случаях очень проста, в то время как в других случаях может потребоваться проведение нескольких исследований, прежде чем поставить диагноз.
- клинический анамнез (изучение истории болезни и симптомов пациента) и наблюдение за поражениями у опытного дерматолога обычно направлены на постановку окончательного диагноза;
- в некоторых случаях может потребоваться проведение культурных осмотров (сбор материала, взятого из пораженных участков неинвазивным способом), чтобы исключить кожные заболевания инфекционного происхождения (бактериальные, микотические);
- в некоторых случаях может быть необходимо выполнить патч-тесты (аппликационные накожные тесты), который оценивает гиперчувствительность к различным веществам, приклеивают их на спину на 72 часа, чтобы исключить аллергический контактный дерматит;
- может быть рекомендована исследование IgE в крови для подтверждения наличия атопии;
- в редких случаях, когда диагноз сомнительный, может потребоваться биопсия поврежденной кожи для исключения других буллезных заболеваний (например, пузырчатки или пемфигуса).
Лечение и средства терапии
Этиологическое лечение направлено на непосредственное воздействие на патогенетический механизм получения регрессии острых проявлений и включает:
- терапию первой линии: местная терапия мазями на основе кортикостероидов или пероральным системным кортизоном (таблетками) в резистентных случаях;
- терапию второй линии: пероральное применение иммунодепрессантов, ретиноидов, хелаторов никеля и псоларенов или местное применение мазей на основе кальциневрина;
- дополнительные средства: использование пробиотиков, которые могут улучшить симптоматику, инъекция онаботулинового токсина типа А, особенно пациентам с гипергидрозом и ионофорезом с проточной водой.
Симптоматическое лечение (направленное на облегчение симптомов) включает в себя:
- частое мытье пораженного участка небольшим количеством гипоаллергенного мыла;
- холодные компрессы;
- компрессы с раствором ацетата алюминия, пермангата калия, салициловой кислоты;
- дренирование больших пузырьков стерильными шприцами;
- антигистаминные препараты при зуде;
- прием антибиотиков, в случае бактериального перекрытия.
Профилактика
Следование некоторым ежедневным правилам может снизить частоту острых эпизодов:
- используйте теплую воду и гипоаллергенные продукты без отдушек и красителей, предпочитая продукты натурального происхождения для личной гигиены;
- поддерживайте правильное увлажнение кожи с помощью смягчающих средств (особенно мазей с экстрактом алоэ);
- способствуйте транспирации рук и ног, используя перчатки и хлопчатобумажные носки;
- в случаях повышенной чувствительности к никелю рекомендуется диета с низким содержанием никеля 3-4 дня в неделю (ограничивайте употребление пищи из железных блюд, спаржи, грибов, бобовых, какао и его производных, киви…)
- в случаях повышенной чувствительности к кобальту рекомендуется диета с низким содержанием кобальта 3-4 дня в неделю (какао, кофе, пиво, бобы, печень, чай…);
- в некоторых случаях может быть полезным воздействие солнечного света (при соответствующей защите от солнца, и избегая нахождения под солнцем в середине дня, когда солнечные лучи слишком агрессивны);
- избегайте интенсивных психофизических стрессовых факторов, занимайтесь умеренной физической активностью, способствующей психофизической перебалансировке.