Общая информация
Аллергические реакции (реакции гиперчувствительности) представляют собой неадекватный ответ иммунной системы на обычно безвредные вещества.
Обычно иммунная система, которая включает в себя антитела, лейкоциты, тучные клетки, белки комплемента и другие вещества, защищает организм от чужеродных веществ (называемых антигенами). У восприимчивых людей, иммунная система может чрезмерно сильно реагировать на воздействие некоторых веществ (аллергенов) в окружающей среде, продуктах питания или лекарствах, безвредных для большинства людей. В результате возникает аллергическая реакция. Некоторые люди страдают аллергией только на одно вещество. Другие могут иметь аллергию на несколько веществ. В России аллергия есть примерно у трети населения.
Аллергены могут вызвать аллергическую реакцию при попадании на кожу, в глаза или дыхательные пути, в организм с пищей или путем инъекции. Аллергическая реакция может произойти несколькими способами:
- Как сезонная аллергия (например, сенная лихорадка), вызванная воздействием веществ с деревьев, травы или пыльцы.
- Аллергия может быть вызвана приемом лекарственного препарата (лекарственная аллергия)
- Аллергия может быть вызвана употреблением в пищу определенных продуктов (пищевая аллергия)
- Аллергия может быть вызвана вдыханием пыли, шерсти животных или плесени (круглогодичная аллергия)
- Аллергия может быть вызвана контактом с некоторыми веществами (например, с латексом)
- Аллергия может быть вызвана укусом насекомых(может привести к анафилактическим реакциям и ангионевротическому отеку)
Во многих аллергических реакциях при первом контакте с аллергеном иммунная система производит тип антител, называемых иммуноглобулином Е (IgE). В кровотоке IgE связывает определенный тип лейкоцитов, называемых базофилами, а в тканях — похожий тип клеток, называемых тучными клетками. Первый контакт с аллергеном может сделать людей чувствительными к нему (это явление называется сенсибилизация), но не вызывает симптомов. Когда люди с повышенной чувствительностью снова контактируют с аллергеном, базофилы и тучные клетки, имеющие на своей поверхности IgE, высвобождают вещества (гистамин, простагландины и лейкотриены), которые вызывают отек и воспаление окружающих тканей. Эти вещества запускают каскад реакций, которые продолжают раздражать и повреждать ткани. Такие реакции варьируются от легких до тяжелых.
— Чувствительность к латексу.
Латекс получают из сока каучукового дерева. Он используется для изготовления резинотехнических изделий, включая резиновые перчатки, презервативы и медицинское оборудование, например, катетеры, дыхательные трубки, наконечники клизм и зубные защитные прокладки.
Латекс может вызвать аллергические реакции, в том числе аллергическую сыпь (уртикарная сыпь) и даже тяжелые и потенциально опасные для жизни аллергические реакции, которые называются анафилактическими реакциями. Однако сухая и раздраженная кожа, которая бывает у многих после ношения перчаток из латекса, обычно является результатом раздражения, а не аллергической реакцией на латекс.
В 1980-х гг. работникам здравоохранения было рекомендовано использовать латексные перчатки при любом контакте с пациентами для предотвращения распространения инфекций. С тех пор аллергия на латекс среди работников здравоохранения встречается все чаще и чаще.
Кроме того, риск развития чувствительности к латексу может повышаться в случае:
- проведения нескольких хирургических процедур;
- необходимости использования катетера для помощи при мочеиспускании;
- работы на заводах, которые производят или распространяют изделия из латекса.
По неизвестным причинам у людей с аллергией на латекс часто есть аллергия на бананы, а иногда и на другие продукты питания, такие как киви, папайя, авокадо, каштаны, картофель, помидоры и абрикосы.
Врачи могут подозревать аллергию на латекс на основании симптомов и описания пациентом обстоятельств возникновения симптомов, особенно если пациент является работником здравоохранения. Иногда для подтверждения диагноза делают анализ крови или кожные пробы.
Людям с аллергией на латекс следует его избегать. Например, работники здравоохранения могут использовать перчатки и другие изделия, в составе которых нет латекса. Такие изделия предоставляются в большинстве медицинских учреждений.
Причины аллергии
Развитию аллергии способствует сочетанное действие генетических факторов и факторов окружающей среды.
Считается, что гены оказывают определенное влияние, поскольку для людей с аллергией характерны общие специфические мутации; кроме того, наблюдается семейная предрасположенность к аллергии.
Факторы окружающей среды также повышают риск развития аллергий. Эти факторы риска включают следующее:
- повторный контакт с чужеродными веществами (аллергенами);
- пищевой рацион;
- загрязняющие вещества (такие как табачный дым и выхлопные газы).
С другой стороны, контакт с различными бактериями и вирусами в детском возрасте может укрепить иммунную систему, помочь иммунной системе научиться отвечать на аллергены безвредным образом и, тем самым, способствовать предотвращению развития аллергии. Окружающая обстановка, ограничивающая контакты ребенка с бактериями и вирусами, что обычно считается благоприятным фактором, может повысить вероятность развития аллергии. Контакты с микроорганизмами ограничены в семьях с меньшим числом детей, живущих в более чистых помещениях и рано начинающих применение антибиотиков.
Микроорганизмы живут в пищеварительном тракте, в дыхательных путях и на коже, но их состав зависит от человека. Наличие тех или иных микроорганизмов, по-видимому, влияет на появление и развитие аллергии.
Аллергены, чаще всего провоцирующие аллергические реакции, включают:
- экскременты клещей домашней пыли;
- перхоть животных;
- пыльцу (деревьев, трав и сорняков);
- плесневые грибки.
Домашние пылевые клещи обитают в пыли, которая накапливается в коврах, постельных принадлежностях, мягкой мебели и мягких игрушках.
Симптомы аллергии
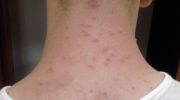
Большинство аллергических реакций проявляется в легкой форме как слезотечение и зуд в глазах, насморк, зуд кожи и чихание. Часто появляется сыпь (в т. ч. крапивница), сопровождаемая зудом.
Крапивница— это небольшие, красные, слегка приподнятые участки (волдыри), часто со светлой серединой. Припухлость может возникнуть на более крупных участках под кожей (ангионевротический отек). Причиной отёка является подтекание жидкости из кровеносных сосудов. В зависимости от того, какие части тела поражены, отек Квинке может иметь серьезные последствия.
Аллергии могут спровоцировать приступы астмы.
Некоторые аллергические реакции, так называемые анафилактические реакции, могут быть опасными для жизни. Может произойти сужение (сдавливание) дыхательных путей, вызывая свистящее дыхание; также слизистая оболочка горла и дыхательных путей может отекать, мешая дышать. Кровеносные сосуды могут расшириться (дилатировать), вызывая опасное снижение артериального давления.
Диагностика
Диагностика может включать:
- врачебный осмотр;
- анализы крови;
- кожные пробы и аллерген-специфический тест с IgE сыворотки.
Сначала врачи определяют, является ли реакция аллергической. Они могут задавать следующие вопросы:
- Есть ли у пациента близкие родственники с аллергией, поскольку в таких случаях реакция, скорее всего, будет аллергической?
- Как часто происходят реакции и как долго они длятся?
- Сколько лет было пациенту, когда начались реакции?
- Не вызывает ли реакцию какой-либо фактор (например, физические нагрузки или контакт с пыльцой, животными или пылью)?
- Были ли испробованы какие-либо методы лечения, и если да, то какова была реакция на них пациента?
Иногда делают анализы крови, чтобы обнаружить вид лейкоцитов, называемую эозинофилами. Хотя эозинофилы есть у всех, при возникновении аллергической реакции они обычно вырабатываются в больших количествах.
Поскольку причиной каждой аллергической реакции является специфический аллерген, основная цель диагностики состоит в выявлении этого аллергена. Часто пациент и врач могут определить аллерген, исходя из того, когда началась аллергия, когда и как часто происходит реакция (например, в определенное время года или после употребления определенных продуктов).
Кожные пробы и аллерген-специфические тесты с IgE сыворотки также могут помочь врачам выявить специфический аллерген. Однако эти тесты могут не обнаружить все аллергии, а иногда они показывают, что у человека есть аллергия на какой-нибудь аллерген, хотя на самом деле ее нет (так называемый ложноположительный результат).
— Кожные пробы.
Кожные пробы — наиболее полезный способ определения специфических аллергенов.
Обычно сначала делают скарификационную кожную пробу. Для этого готовят растворы из экстрактов пыльцы (с деревьев, трав или сорняков), грибковой плесени, клещей домашней пыли, шерсти животных, яда насекомых, продуктов питания и некоторых антибиотиков. Каплю каждого раствора помещают на кожу человека и накалывают кожу иглой.
Врачи могут также использовать другие растворы для помощи в интерпретации реакции на аллергены. Капля раствора гистамина, которая должна вызывать аллергическую реакцию, используется для определения функции иммунной системы пациента. Для сравнения используется капля растворителя, который не должен вызывать аллергическую реакцию.
Если у человека есть аллергия на один или несколько из этих аллергенов, то у него проявляется кожная реакция по типу «цветения», характеризующаяся следующими признаками:
- В течение 15–20 минут на месте накалывания появляется бледная, слегка приподнятая припухлость — папула.
- Диаметр образующейся при этом папулы примерно на 1/8–2/10 дюйма (примерно на 0,3–0,5 см) больше диаметра папулы, вызванной растворителем.
- Папула окружена четко выделенной зоной покраснения — гиперемией.
Посредством кожной пробы с накалыванием можно определить большинство аллергенов.
Если аллерген не выявлен, проводится внутрикожный тест. При этом тесте небольшое количество каждого раствора вводиться в кожу человека. Этот тип кожной пробы с большей вероятностью может выявить реакцию на аллерген.
Прежде чем сделать кожные пробы, пациентов просят прекратить принимать антигистаминные препараты и определенные антидепрессанты, которые называются трициклическими антидепрессантами (например, амитриптилин), а также ингибиторы моноаминоксидазы (например, селегилин). Эти препараты могут подавлять реакцию на кожную пробу. Некоторые врачи также не делают пробы у пациентов, принимающих бета-блокаторы, поскольку, если у таких людей есть аллергическая реакция в ответ на пробу, последствия могут быть серьезными. Кроме того, бета-блокаторы могут влиять на препараты для лечения серьезных аллергических реакций.
— Аллерген-специфические тесты с IgE сыворотки.
Аллерген-специфический тест с IgE сыворотки (анализ крови) применяется, когда делать кожные пробы нельзя, например, при распространении сыпи по всему телу. С помощью этого теста можно определить, связывается ли IgE в крови человека с определенным аллергеном, используемым для теста. Если наблюдается связывание, значит, у человека имеется аллергия на исследуемый аллерген.
— Провокационная проба.
При проведении провокационной пробы людей непосредственно подвергают воздействию аллергена. Эту пробу обычно делают, когда человек должен задокументировать свою аллергическую реакцию, например, для оплаты больничного. Иногда ее используют для диагностики пищевой аллергии. Если врачи подозревают аллергию, вызванную физической нагрузкой, они могут попросить человека выполнить упражнение.
Лечение аллергии
Лечение может включать:
- избегание контакта с аллергеном;
- антигистаминные препараты;
- стабилизаторы тучных клеток;
- кортикостероиды;
- аллерген-специфическую иммунотерапию;
- при тяжелых аллергических реакциях требуется экстренное лечение.
Лучший способ лечения, а также предотвращения аллергии — избегание аллергена.
При появлении слабых симптомов, их обычно снимают антигистаминными препаратами. Если они неэффективны, могут помочь другие лекарства, например, стабилизаторы тучных клеток и кортикостероиды. Нестероидные противовоспалительные препараты (НПВП) не приносят пользы, за исключением глазных капель, используемых для лечения конъюнктивита.
Серьезные симптомы, например, затрагивающие дыхательные пути (в т.ч. анафилактические реакции), требуют экстренного лечения.
— Антигистаминные препараты.
Наиболее часто для облегчения симптомов аллергии используются антигистаминные препараты. Антигистаминные препараты блокируют действие гистамина (который вызывает симптомы). Они не прекращают выработку гистамина организмом.
Прием антигистаминных препаратов помогает от насморка, слезящихся глаз, зуда и уменьшает припухлость, вызванную крапивницей, или легкий отек Квинке. Но антигистаминные препараты не облегчают дыхание, когда дыхательные пути сужены. Некоторые антигистаминные препараты (такие как азеластин) также являются стабилизаторами тучных клеток.
Антигистаминные препараты выпускаются в следующих формах:
- таблетки, капсулы, жидкие растворы для приёма внутрь;
- назальные аэрозоли;
- глазные капли;
- лосьоны или кремы.
Лекарственная форма принимаемого препарата зависит от типа аллергической реакции. Некоторые антигистаминные препараты отпускаются без рецепта (безрецептурные), а некоторые требуют рецепта. Некоторые препараты, которые раньше продавались по рецепту, теперь отпускаются без рецепта.
Препараты антигистаминного и сосудосуживающего действия (например, псевдоэфедрин) также доступны без рецепта. Их можно применять взрослым и детям в возрасте 12 лет и старше. Такие препараты особенно целесообразны для достижения антигистаминного и назального сосудосуживающего действия. Однако некоторым пациентам, например, принимающим ингибиторы моноаминоксидазы (тип антидепрессантов), эти препараты противопоказаны. Также сосудосуживающие препараты не рекомендуются пациентам с повышенным артериальным давлением, кроме случаев, когда это делается по рекомендации и под наблюдением врача.
Антигистаминный препарат дифенгидрамин отпускается без рецепта в виде лосьона, крема, геля или спрея для нанесения на кожу, чтобы облегчить зуд, но применять его не следует. Его эффективность не доказана, и к тому же он может вызвать аллергические реакции (например, сыпь). Он может вызвать сильную сонливость у детей, принимающих его внутрь.
Побочные эффекты антигистаминных препаратов включают антихолинергические эффекты, такие как сонливость, сухость во рту, размытое зрение, запоры, затруднение мочеиспускания, дезориентацию и головокружение (особенно при вставании). Часто у рецептурных антигистаминных препаратов таких побочных эффектов меньше.
Некоторые антигистаминные препараты чаще вызывают сонливость (седативный эффект), чем другие. Антигистаминные препараты, которые вызывают сонливость, широко отпускаются без рецепта. Пациенты не должны принимать эти антигистаминные препараты, если они собираются управлять транспортным средством, работать с тяжелой техникой или заниматься другими видами деятельности, которые требуют бдительности. Антигистаминные препараты, вызывающие сонливость, нельзя давать детям младше 2 лет, поскольку они могут иметь серьезные или представляющие угрозу для жизни побочные эффекты. Также из-за своих антихолинергических эффектов эти антигистаминные препараты представляют особую проблему для пожилых людей и для людей с глаукомой, доброкачественной гиперплазией предстательной железы, запорами или деменций. В целом врачи с осторожностью назначают антигистаминные препараты пациентам с сердечно-сосудистыми заболеваниями.
На антигистаминные препараты все реагируют по-разному. Например, уроженцы Азии менее подвержены седативному эффекту дифенгидрамина, чем европейцы. Также у некоторых людей антигистаминные препараты вызывают противоположную (парадоксальную) реакцию; такие люди становятся нервными, беспокойными и возбужденными.
— Стабилизаторы тучных клеток.
Стабилизаторы тучных клеток блокируют выделение тучными клетками гистамина и других веществ, вызывающих припухлость и воспаление.
Прием стабилизаторов тучных клеток показан тогда, когда антигистаминные и другие препараты неэффективны или проявляют неприятные побочные эффекты. Эти препараты могут помочь контролировать симптомы аллергии.
К ним относятся азеластин, кромолин, лодоксамид, кетотифен, недокромил, олопатадин и пемироласт. Азеластин, кетотифен, олопатадин и пемироласт также являются антигистаминными препаратами.
Кромолин доступен по рецепту:
- для использования с ингалятором или небулайзером (для доставки лекарства в форме аэрозоля в легкие);
- в виде глазных капель;
- в лекарственных формах для приема внутрь.
В виде назального спрея кромолин отпускается без рецепта для лечения аллергического ринита. Кромолин обычно затрагивает только те области, где он применяется, например, на задней стенке глотки, в легких, в глазах или в носоглотке. При приеме внутрь кромолин может облегчить пищеварительные симптомы мастоцитоза, но он не всасывается в кровь и, таким образом, не действует на другие симптомы аллергии.
— Кортикостероиды.
Когда не удается контролировать симптомы аллергии с помощью антигистаминных средств и стабилизаторов тучных клеток, могут помочь кортикостероиды.
Кортикостероиды можно применять в виде назального спрея для лечения назальных симптомов или через ингалятор, обычно для лечения астмы.
Врачи назначают кортикостероидные препараты (например, преднизолон) внутрь, только когда симптомы очень серьезные или обширные и все другие методы лечения оказались неэффективными. При приеме внутрь в высоких дозах и в течение длительного срока (например, более 3–4 недель) кортикостероиды могут вызвать много побочных эффектов, иногда тяжелых. Поэтому прием внутрь кортикостероидов назначают на как можно более короткий срок.
Содержащие кортикостероиды кремы и мази могут помочь облегчить зуд, вызванный аллергической сыпью. Один из кортикостероидов, гидрокортизон, отпускается без рецепта.
— Другие препараты.
Модификаторы лейкотриенов, например, монтелукаст — это противовоспалительные препараты, используемые для лечения следующих заболеваний:
- легкая персистирующая астма;
- аллергический ринит.
Они подавляют лейкотриены, выделяемые некоторыми лейкоцитами и тучными клетками под воздействием аллергенов. Лейкотриены способствуют появлению воспаления и вызывают сужение дыхательных путей.
Омализумаб — моноклональное антитело (искусственное [синтетическое] антитело, разработанное для взаимодействия с конкретным веществом). Омализумаб связывается с иммуноглобулином Е (IgE), антителами, в больших количествах вырабатываемыми во время аллергической реакции, и препятствует связыванию IgE с тучными клетками и базофилами, не допуская аллергических реакций. Омализумаб может применяться для лечения персистирующей или тяжелой астмы, когда другие методы лечения не приносят эффекта. При частых рецидивах крапивницы и отсутствия эффекта от других методов лечения его назначение может быть целесообразным. При применении омализумаба дозу кортикостероидов можно уменьшить. Омализумаб применяют путем инъекций под кожу (п/к).
— Экстренное лечение.
Тяжелые аллергические реакции, например, анафилактическая реакция, требуют экстренного лечения.
Люди, у которых возникают серьезные аллергические реакции, должны всегда иметь при себе шприц-ручку с эпинефрином, который следует использовать как можно быстрее, если возникнет серьезная реакция. Также могут помочь антигистаминные таблетки, однако перед их приемом необходимо ввести эпинефрин. Обычно эпинефрин останавливает реакцию, по крайней мере, временно. Тем не менее, человеку после приступа тяжелой аллергической реакции следует обратиться в отделение неотложной помощи под наблюдение врачей, где лечение может быть повторено или изменено по мере необходимости.
— Лечение аллергии во время беременности и грудного вскармливания.
Беременные женщины с аллергией должны по возможности избегать аллергенов, чтобы контролировать свои симптомы. Если симптомы тяжелые, беременным следует использовать антигистаминный препарат в виде назального спрея. Они могут принимать пероральные антигистаминные препараты, только если антигистаминный назальный спрей не помогает.
Женщины, кормящие грудью, также не должны принимать антигистаминные препараты. Но если антигистаминные препараты необходимы, врачи предпочитают использовать антигистаминные препараты, которые с меньшей вероятностью вызывают сонливость, и они отдают предпочтение антигистаминным препаратам в виде назальных спреев перед препаратами для перорального применения. Если для сдерживания симптомов необходимы пероральные антигистаминные препараты, то их принимают сразу после кормления ребенка.
Профилактика
— Факторы окружающей среды.
Лучше всего, по возможности, избегать аллергена или устранить его. Меры по предотвращению контакта с аллергеном могут включать следующее:
- прекращение приема лекарственного препарата;
- содержание домашнего животного вне дома или ограничение его пребывания определенными помещениями;
- использование высокоэффективных корпускулярных воздушных (high-efficiency particulate air, HEPA) фильтров и пылесосов;
- отказ от определенных продуктов питания;
- для людей с тяжелой сезонной аллергией возможен переезд в местность без этих аллергенов;
- удаление или замена предметов, на которых собирается пыль, например, мягкая мебель, ковры и сувениры;
- использование наматрасников и наволочек из тонкой ткани, через которую не может проникнуть пыль и частицы аллергенов;
- использование подушек из синтетических волокон;
- частая стирка простыней, наволочек и одеял в горячей воде;
- регулярная уборка в доме, в том числе уборка пыли, уборка пылесосом и влажная уборка;
- использование кондиционеров и осушителей воздуха в подвалах и других влажных помещениях;
- обработка дома паром;
- уничтожение тараканов.
Люди с аллергией должны избегать или свести к минимуму воздействие некоторых других раздражителей, которые могут усугубить симптомы аллергии или вызвать проблемы с дыханием. Такие раздражители включают следующее:
- табачный дым;
- сильные запахи;
- пары, обладающие раздражающим действием;
- загрязнение воздуха;
- холодная температура;
- повышенная влажность.
— Иммунотерапия аллергеном (десенсибилизация).
При невозможности избежать некоторых аллергенов, особенно переносимых по воздуху, а также неэффективности препаратов для лечения аллергических реакций может применяться аллергенспецифическая иммунотерапия, обычно в виде уколов (инъекций), чтобы снизить чувствительность пациентов к данному аллергену.
С помощью аллергенспецифической иммунотерапии можно предупредить аллергические реакции либо уменьшить их количество и/или тяжесть. Однако аллергенспецифическая иммунотерапия не всегда эффективна. Некоторые люди и некоторые аллергии реагируют лучше, чем другие.
Иммунотерапия чаще всего используется для лечения аллергии на следующие раздражители:
- пыльца;
- клещи домашней пыли;
- плесневые грибки.
- яд из жала насекомых.
Иммунотерапия помогает предотвратить анафилактические реакции при аллергии на аллергены, которых нельзя избежать, например, яд насекомых. Иногда она используется для лечения аллергии на шерсть животных, но такое лечение вряд ли окажется эффективным. Проводятся исследования иммунотерапии при пищевой аллергии.
Иммунотерапия не используется, если есть возможность избежать контакта с аллергеном, например, с пенициллином и другими лекарствами. Однако если пациенты должны принять лекарство, на которое у них аллергия, для их десенсибилизации может быть проведена иммунотерапия под контролем врача.
В процессе иммунотерапии небольшое количество аллергена вводят под кожу. Дозу постепенно увеличивают до достижения дозы, достаточной для сдерживания симптомов (поддерживающая доза). Увеличение обязательно должно быть постепенным, поскольку слишком быстрое воздействие высокой дозы аллергена может вызвать аллергическую реакцию. Инъекции обычно делают один раз или два раза в неделю до достижения поддерживающей дозы. Затем инъекции делают один раз в 2-4 недели. Для оптимальной эффективности процедуры, поддерживающие инъекции нужно продолжать на протяжении всего года, даже для борьбы с сезонными аллергиями.
В качестве альтернативы высокие дозы аллергена можно помещать под язык (сублингвально), держать их там несколько минут, а затем проглатывать. Как и с инъекциями, дозу постепенно увеличивают. Сублингвальный способ является относительно новым, поэтому периодичность приема доз аллергена не установлена. Она варьируется от 1 раза в день до 3 раз в неделю. Для профилактики аллергического ринита могут использоваться экстракты из пыльцы травянистых растений или клещей домашней пыли, помещенные под язык.
Аллергенспецифическая иммунотерапия может продолжаться 3–4 года.
Поскольку применяемые в ходе иммунотерапии инъекции иногда вызывают опасные аллергические реакции, пациенты должны оставаться в кабинете врача в течение хотя бы 30 минут после процедуры. В случаях легкой реакции на иммунотерапию (например, чихание, кашель, жар, ощущение покалывания, зуд, сдавленность в груди, свистящее дыхание и крапивница) может помочь прием лекарственных препаратов, обычно антигистаминных препаратов, например, дифенгидрамина или лоратадина. При более тяжелых реакциях вводят эпинефрин (адреналин).