Что такое гипопаратиреоз?
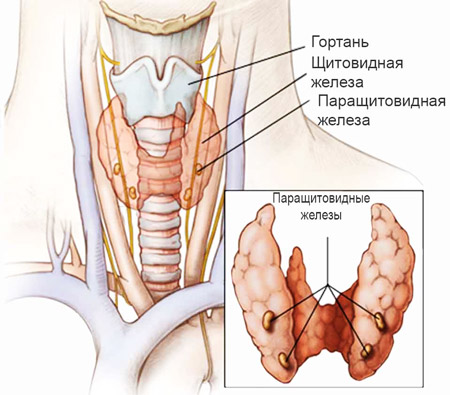
Гипопаратиреоз — редкое заболевание, при котором паращитовидные железы не вырабатывают достаточное количество паратиреоидного гормона (паратгормон, ПТГ, паратирин) или паратгормон не проявляет биологической активности. Паращитовидные железы (также называемые паратиреоидными или околощитовидными железами) являются частью эндокринной системы, сети желез, которые выделяют гормоны в кровоток, где они перемещаются в различные участки тела.
Эти гормоны регулируют химические процессы (метаболизм), которые влияют на функцию различных органов и деятельность всего организма. Гормоны участвуют в многочисленных жизненно важных процессах, включая регуляцию сердечного ритма, температуры тела и артериального давления, дифференцировку и рост клеток.
Паратиреоидный гормон (наряду с витамином D и гормоном кальцитонином, который вырабатывается щитовидной железой) играет роль в регулировании уровня кальция и фосфора в крови и в определении роста костей и активности костных клеток. Из-за дефицита паратиреоидного гормона у людей могут наблюдаться аномально низкие уровни кальция в крови (гипокальциемия) и высокие уровни фосфора (гиперфосфатемия). Эти состояния могут вызывать различные симптомы, включая слабость, мышечные судороги, чрезмерную нервозность, головные боли и/или неконтролируемые подергивания и спазмы некоторых мышц кистей, ступней, рук, ног и/или лица (состояние называется тетания). Онемение и покалывание во рту и в пальцах рук и ног также могут возникнуть.
Наиболее частой причиной гипопаратиреоза является повреждение или удаление околощитовидных желез в результате операции по поводу другого заболевания. Расстройство также может быть вызвано аутоиммунными процессами, в связи с рядом различных основных заболеваний или, иногда без причин. В редких случаях гипопаратиреоз может возникать как генетическое заболевание. Такие случаи могут включать семейный гипопаратиреоз, который может наследоваться по аутосомно-рецессивному, аутосомно-доминантному или Х-сцепленному рецессивному типу.
Причины гипопаратиреоза
Причинами гипопаратиреоза могут быть:
- воспалительные процессы в паращитовидных железах;
- кровоизлияния в паращитовидные железы в результате травматических повреждений шеи;
- отравления стрихнином, свинцом, угарным газом, спорыньей;
- гиповитаминоз витамина D;
- беременность и кормление грудью;
- нарушения всасывания кальция в кишечнике;
- воздействия радиации.
К заболеванию также могут привести метастазы (распространение) злокачественных опухолей в паращитовидные железы. Иногда снижение функции паращитовидных желез может быть врожденным при недоразвитии желез во внутриутробном периоде развития плода.
Расстройство возникает при различных аутоиммунных заболеваниях и процессах:
- первичный гипотиреоз;
- болезнь Аддисона (хроническая недостаточность коры надпочечников);
- аутоиммунный полигландулярный синдром.
Однако чаще всего причиной гипопаратиреоза является хирургическое вмешательство на щитовидной железе или других органов шеи, когда случайно повреждаются паращитовидные железы. Особенно часто это происходит при тотальном (полном) удалении щитовидной железы из-за рака щитовидной железы.
Что происходит во время гипопаратиреоза с организмом?
Нехватка паратгормона приводит к повышению уровня фосфора в крови (гиперфосфатемия), а также к гипокальциемии, обусловленной снижением всасывания кальция в кишечнике, уменьшением его мобилизации из костей и недостаточной рсабсорбцией в почечных канальцах, что отчасти связано с уменьшением синтеза в почках кальцитриола [1,25(OH)2D3] — активная форма витамина D3, — продукция которого контролируется паратгормоном.
Гипокальциемия и гиперфосфатемия приводят к универсальному нарушению проницаемости клеточных мембран и к повышению нервно-мышечной возбудимости и судорожной готовности, вегетативной лабильности, а также к отложению солей кальция во внутренних органах и стенках крупных сосудов.
Затронутые группы населения
Гипопаратиреоз поражает мужчин и женщин в равных количествах. Частота и распространенность заболевания среди населения в целом неизвестны. В России приблизительно 70 000 человек страдают гипопаратиреозом. Заболевание может поражать людей любого возраста.
Симптомы гипопаратиреоза

Недостаточность паратгормона (паратирина) или снижение чувствительности к нему рецепторов приводит к нарушению обмена кальция и фосфора. Всасывание кальция в кишечнике снижается, выведение кальция из костной ткани уменьшается и количество кальция в крови падает. Одновременно в крови повышается количество фосфатов. Снижение количества кальция приводит к повышению нервно-мышечной возбудимости и развитию тонических судорог.
При длительном течении процесса могут развиваться гипотрофии и атрофии мышц. В начале болезни у пациента появляются жалобы на:
- онемение и ознобление конечностей;
- ощущение «ползания мурашек» по коже;
- покалывания в руках и ногах;
- прилива жара к рукам или ногам:
- ощущения «спазма» мышц.
Все эти проявления усиливаются под воздействием перегревания, холода, физической нагрузки, при инфекционных заболеваниях, психическом напряжении.
С течением времени появляются болезненные судороги в симметричных группах мышц. Чаще всего появляются характерные судороги в кистях рук, так называемая «рука акушера» (рисунок б). На нижних конечностях судороги проявляются в виде «конской стопы», когда пальцы поджимаются к тыльной поверхности стопы, пациент не может стать на всю стопу, это сопровождается напряжением мышц голени и бедра.
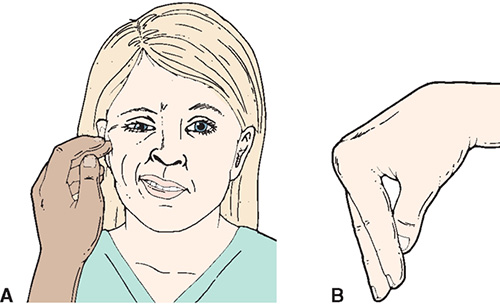
Если судороги распространяются на лицо, возникает «рыбий рот» из-за напряжения в мышцах вокруг рта, «сардоническая улыбка» (рисунок а), а при распространении судорог на жевательные мышцы может возникнуть их болезненное напряжение, приводящее к судорожному сжатию челюстей (тризм). Мышцы живота и грудной клетки страдают реже, однако при их длительном судорожном напряжении возникает нарушение дыхания, что может быть опасным для жизни. Тяжесть состояния обычно зависит от уровня кальция в крови.
Выделяют легкие, средние и тяжелые степени гипокальциемии (снижение количества кальция в крови). Если заболевание протекает тяжело и длительно, присоединяются изменения в центральной нервной системе (раздражительность, ухудшение памяти, депрессия). Повышается внутричерепное давление и возникает головная боль, неприятные ощущения в глазах при взгляде на свет. Иногда это сопровождается возникновением судорожных приступов похожих на эпилептический припадок. Со стороны вегетативной нервной системы нарушения проявляются:
- учащенным сердцебиением;
- повышенно потливостью;
- болями в животе;
- поносами.
Хронический гипопаратиреоз проявляется изменениями кожных покровов:
- сухость и шелушение кожи;
- ломкость ногтей;
- выпадение волос;
- разрушением зубов;
- характерными изменениями эмали зубов.
Появляются воспалительные процессы в слизистой оболочке глаз (конъюнктивит, кератит, блефарит), достаточно часто развивается катаракта.
Симптомы гипопаратиреоза у детей
Симптомы у детей обусловлены все теми же гипокальциемией и гиперфосфатемией, которые приводят к повышению нервно-мышечной возбудимости и общей вегетативной реактивности, повышенной судорожной готовности. У детей характерны следующие проявления заболевания:
- судорожные сокращения скелетных мышц;
- парестезии;
- фибриллярные подёргивания мышц;
- тонические судороги;
- судорожные сокращения гладких мышц — ларинго- и бронхоспазм;
- нарушения глотания;
- рвота;
- понос;
- запор;
- изменения психики:
- неврозы;
- снижение памяти;
- бессонница;
- депрессия;
- нарушения трофики:
- катаракта;
- дефекты эмали зубов;
- сухость кожи;
- ломкость ногтей;
- нарушение роста волос;
- раннее поседение;
- вегетативные нарушения:
- жар;
- озноб;
- головокружения;
- боли в области сердца;
- учащенное сердцебиения.
Латентный гипопаратиреоз протекает без видимых клинических симптомов и выявляется при действии провоцирующих факторов (инфекции, стресс, отравление, переохлаждение).
Послеоперационный гипопаратиреоз
Развитие послеоперационного гипопаратиреоза является одной из самых важных проблем современной клинической эндокринологии. Это связано с тем, что у прооперированных больных по поводу заболеваний щитовидной железы, довольно часто, происходит значительное снижение уровня кальция в крови, что обусловлено повреждением, либо удалением паращитовидных желез в процессе хирургического вмешательства.
Также, в ходе оперативного вмешательства часто наблюдается кровоизлияния в ткани паращитовидных желез, с дальнейшим развитием в них, в послеоперационном периоде, фиброзных процессов.
Послеоперационный гипопаратиреоз может носить постоянный или временный характер.
Диагностика
Острая и хроническая формы гипопаратиреоза называются явными, так как в обоих случаях у больных будут наблюдаться симптомы данного заболевания, только выраженные в разной степени.
Диагностика явных форм несложна, потому что в ее основе лежит наличие характерных симптомов (в первую очередь судороги).
Диагноз ставится на основании следующих данных:
- указание в анамнезе (сбор данных о заболевании пациента со слов больного и записей в амбулаторной карте) на операцию на щитовидной железе, околощитовидных железах, лечение радиоактивным йодом;
- приступы судорог (со слов больного);
- снижение содержания кальция в крови и моче, которое выявляют при лабораторном исследовании;
- повышение содержания фосфатов в крови и понижение в моче;
- снижение уровня паратгормона в крови;
- изменение электрокардиограммы сердца;
- катаракта (помутнение хрусталика, приводящее к ухудшению зрения).
Латентную форму гипопаратиреоза крайне сложно выделить, так как отсутствуют характерные симптомы, поэтому для диагностики используют специальный пробы или симптомы.
- Симптом Хвостекса — сокращение мышц лица при постукивании впереди наружного слухового прохода (это место выхода лицевого нерва).
- Симптом Труссо — судороги в области кисти через 2-3 минуты после перетягивания плеча жгутом или манжетой тонометра (аппарат для измерения артериального давления).
- Симптом Вейса — сокращение мышцы век и лобной мышцы при поколачивании у наружного края глазницы.
- Симптом Гофмана — появление парестезий при надавливании у внутреннего края брови (участок разветвления нервов).
- Симптом Шлезингера — судороги в разгибательных мышцах бедра и стопы при быстром сгибании в тазобедренном суставе при выпрямленном коленном суставе.
- Симптом Эрба — повышенная электровозбудимость нервов конечностей при раздражении слабым током, что выражается в судорогах.
Лечение гипопаратиреоза
Лечение острого приступа гипопаратиреоза проводится в стационаре. Внутривенно вводится раствор глюканата кальция или препараты кальцитриола, назначаются седативные (фенобарбитал, реланиум) и спазмолитические (но-шпа, папаверин) препараты.
Для лечения хронического паратироза большое значение имеет диета. В пищу рекомендуется включить продукты богаты кальцием и бедные фосфором, а так же продукты с высоким содержанием витамина D (яичные желтки, печень рыбы, шиповник, цветная капуста).
Поскольку фосфор содержится практически во всех жизненноважных продуктах, для снижения его всасывания в кишечнике назначают гидрооксид алюминия, который связывает фосфор в кишечнике. Применяются также различные препараты кальция и препараты витамина D.
В последнее время применяется хирургическое лечение гипопаратиреоза — трансплантация паращитовидных желез.
Прогноз
Прогноз для жизни благоприятный. Необходимо наблюдение эндокринолога для контроля за компенсацией заболевания и коррекции терапии 1раз/3-4 мес; 1раз/6 мес необходим осмотр окулистом (возможность развития и прогрессирования катаракты); рентгенологический контроль или компьютерная томография головного мозга по клиническим показаниям (кальцификация базальных ганглиев).
Профилактика
Как правило, сразу после операций на щитовидной железе больные ставятся на учет, им назначается специальная диета, они получают лекарственные препараты, поддерживающие в норме содержание паратгормона. Соблюдение всех профилактических мер позволяет больным чувствовать себя хорошо, и гипопаратиреоз может не вернуться. В этом случае прогноз для дальнейшей жизни благоприятный, но необходимо регулярное наблюдение у эндокринолога.
После завершения полного курса лечения назначается коррекционная терапия 1 раз в 3-4 месяца. Один раз в полугодие необходимо проходить осмотр окулистом, чтобы исключить возможность появления или прогрессирования катаракты. Если начинается кальцификация тканей мозга, то устанавливают рентгенологический контроль или магнитно-резонансная томография.