- Введение
- Определение
- Частота встречаемости ахалазии
- Причины ахалазии
- Затрудненное глотание и другие симптомы ахалазии
- Диагностика
- Эндоскопия
- Рентгенографический
- Манометрия
- Лечение ахалазии
- Медикаментозная терапия
- Баллонная дилатация
- Эндоскопическая инъекция ботулинического токсина
- Операция
- Прогноз и течение
- Профилактика и рекомендации
Введение
Ахалазия (кардиоспазм, ахалазия кардии) — это редкое заболевание пищевода, которое приводит к тому, что нижняя часть пищевода теряет способность проглатывать пищу. Результат: глотание все чаще вызывает проблемы, поэтому человеку кажется, что пища застревает в горле.
Если дисфункция развивается как первичная ахалазия, сама по себе, то нервные клетки, которые обычно контролируют точные движения пищевода во время глотания, не справляются. Точные причины этого до сих пор неизвестны.
Соответственно, врачи также называют первичную ахалазию идиопатической (то есть без видимой причины). Тем не менее, есть некоторые доказательства того, что за болезнью стоят наследственные аутоиммунные процессы.
Редко дисфункция пищевода также возникает в результате другого заболевания (так называемая вторичная ахалазия или псевдоахалазия): например, рак пищевода или рак желудка, а также тропическое заболевание, называемое болезнью Шагаса.
В большинстве случаев ахалазия кардии встречается в среднем возрасте. Её типичные симптомы:
- нарушения глотания (дисфагия);
- отрыжка непереваренных остатков пищи (срыгивание);
- боль в груди за грудной костью.
Сначала симптомы слабо выражены и появляются лишь изредка. Только позже ахалазия становится более заметной: тогда процесс приема пищи все больше нарушается, что может привести к постепенной потере веса.
В некоторых случаях на передний план выходит пневмония, которая может быть вызвана остатками пищи, выталкиваемыми наружу и попадающими в дыхательные пути.
Для того, чтобы установить симптомы, связанные с ахалазией, рекомендуется провести эндоскопию пищевода. Для диагностики также важны измерение давления в пищеводе (так называемая манометрия) и рентгеновское обследование с контрастной средой.
Для лечения ахалазии могут использоваться различные методы. Все они преследуют одну и ту же цель: снизить давление в нижнем пищеводном сфинктере и тем самым обеспечить быстрое и полное прохождение пищи от пищевода к желудку. Это помогает снять симптомы.
Для лечения легкой степени ахалазии изначально достаточно лекарств. Однако расширение (или дилатация) мышц нижней части пищевода хирургическим путем обычно показывает лучшие результаты лечения и на длительное время. Однако кардиоспазм полностью не излечим.
Определение
Ахалазия, также называемая кардиоспазмом, ахалазией кардии — это нарушение моторики пищевода, т.е. способность пищевода двигаться (подвижность) нарушается. Данная проблема определяется следующим образом:
- Нижний сфинктер пищевода у больных находится в состоянии повышенного напряжения, поэтому он не ослабевает при проглатывании пищи, в отличие от здоровых людей.
- В то же время движения среднего и нижнего отдела пищевода, которые транспортируют пищу (так называемая перистальтика) уменьшаются.
Пищевод — это мышечная трубка, выстланная изнутри слизистой оболочкой.
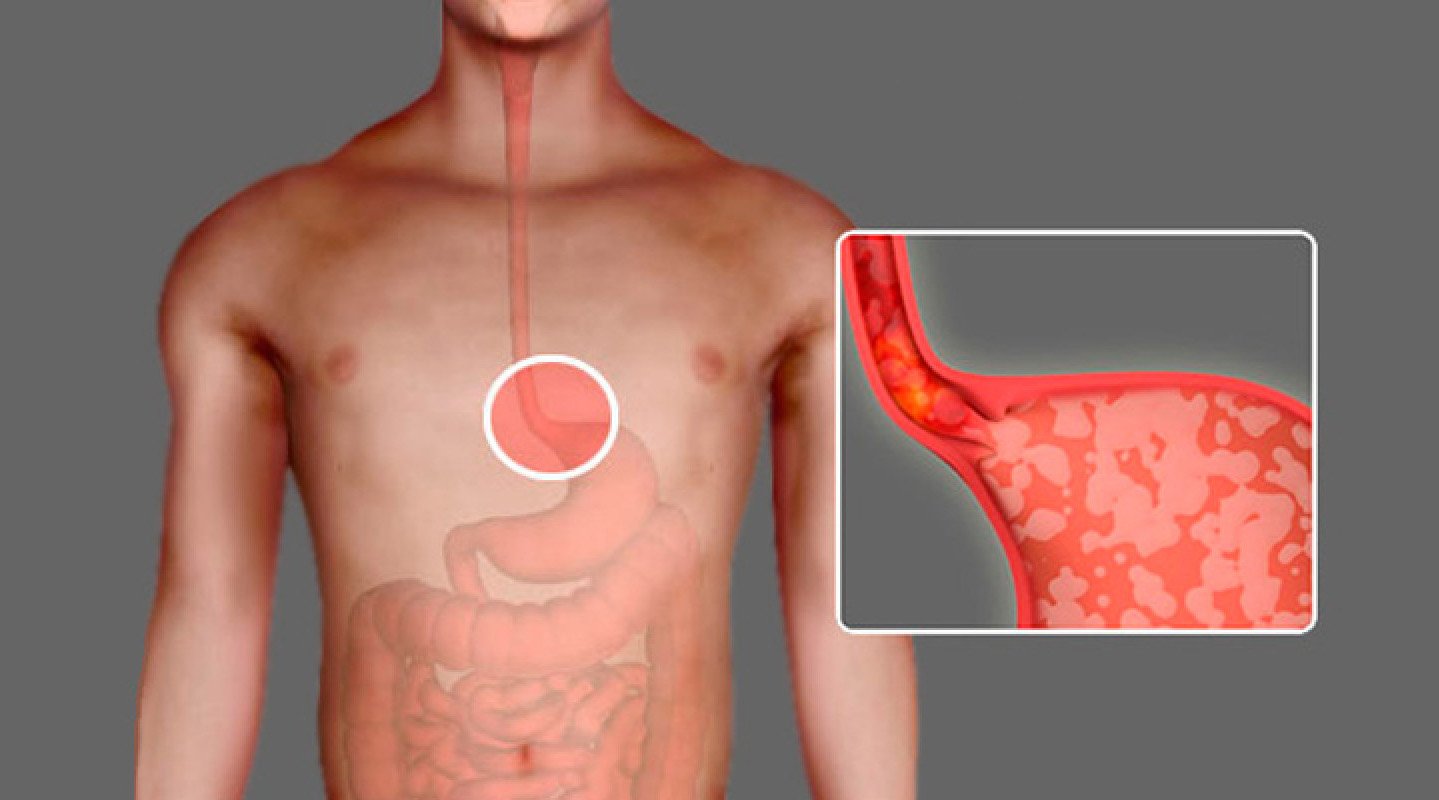
Внутри мышечного слоя находятся взаимосвязанные нервные клетки (так называемое Ауэрбаховое сплетение). Они контролируют точное движение пищевода во время глотания. Эти движения переносят пищею полностью из полости рта в желудок. Кислотная среда дезинфицирует пищу, перемешивает ее с ферментами и разрушает.
Нижний пищеводный сфинктер (гастроэзофагеальный сфинктер) между желудком и пищеводом, как клапан, препятствует возвращению пищи и агрессивной соляной кислоты в пищевод: он обеспечивает сокращение мышц, отвечая за их напряжение и расслабление, так что пища попадая в желудок не возвращает содержимое желудка обратно.
При ахалазии нижний пищеводный сфинктер не может расслабиться из-за отказа Ауэрбахового сплетения.
Таким образом, желудочный проток при ахалазии настолько плотно закрыт, что пища не может полностью попасть в желудок — продукты буквально застревают в горле. Это вызывает повышенное давления в пищеводе и приводит к его расширению.
Частота встречаемости ахалазии
Ахалазия кардии редкое заболевание: каждый год она появляется у 1 из 100 000 человек. Возникнуть может в любом возрасте, однако чаще всего, эта дисфункция пищевода встречается у людей между 25-60 годом жизни.
Причины ахалазии
В зависимости от причин развития ахалазии врачи называют нарушения пищевода первичными (или идиопатическими, т.е. происходящие без видимой причины) или вторичными (т.е. в результате других заболеваний).
Причиной первичной ахалазии является то, что нервные клетки в нервной сети (так называемое Ауэрбахово сплетение или Мейсснерово сплетение) погибают в области нижнего пищевода. Эта так называемая нейродегенерация приводит к тому, что мышцы пищевода уже недостаточно снабжаются нервами. В последствии:
- нижний сфинктер пищевода (так называемый гастроэзофагеальный сфинктер) не может расслабиться при глотании и
- способность среднего и нижнего отдела пищевода сокращаться и, следовательно, способствовать ранспортировки пищи уменьшается.
Точные причины нейродегенеративных расстройств еще не выяснены. Вероятно, первичная ахалазия является аутоиммунным заболеванием и, следовательно, пострадавшие имеют к нему наследственное предрасположенность. С другой стороны, ахалазия может возникнуть вследствие иных проблем, например:
- синдром Дауна: любой, кто родился с генетическим изменением (так называемой трисомией 21), имеет риск развития ахалазии в 200 раз;
- синдром Шегрена;
- системная красная волчанка;
- тройной синдром (ААА): в дополнение к ахалазии это редкое наследственное заболевание связано с болезнью Аддисона (заболевание коры надпочечников) и алакримией (снижением или отсутствием слезотечения).
Однако в большинстве случаев первичная ахалазия возникает сама по себе, т.е. не как часть синдрома.
В редких случаях дисфункцию пищевода вызывают и другие заболевания. Так вторичная ахалазия может возникнуть, например, на хронической стадии болезни Шагаса, тропической болезни Южной Америки.
Если вторичная ахалазия развивается в результате заболевания, которое не связано с Ауэрбаховом сплетением, её также называют псевдо-ахалазиий.
Наиболее частой причиной псевдо-ахалазии является сужение перехода между пищеводом и желудком: обычно она возникает вследствие опухолей пищевода (так называемой карциномой пищевода) или желудка (карциномой желудка).
Затрудненное глотание и другие симптомы ахалазии
Типичные симптомы ахалазии:
- дисфагия (нарушения акта глотания);
- регургитация (срыгивание) непереваренной пищи;
- боль в области грудной клетки.
Сначала ахалазия проявляется слабо и встречается редко. Только при дальнейшем течении заболевания признаки постепенно усиливаются и начинают оказывать негативного влияния в повседневной жизни.
Нарушения акта глотания являются первыми признаками ахалазии. Прежде всего, она возникает в основном при проглатывании твердой пищей: пострадавшие чувствуют, что еда застревает в горле и часто запивают её, чтобы пища могла пройти.
При прогрессирующей ахалазии тяжело проглатывается и жидкая пища. Кроме того, на поздних стадиях происходит спонтанная регургитация (когда частицы пищи выходят из пищевода обратно в полость рта) в положение лежа. Существует риск попадания частиц пищи в дыхательные пути, что может вызвать воспаление легких (так называемая аспирационная пневмония).
Прогрессирующая ахалазия может приводить к пневмонии многократно.
Ахалазия также может сопровождаться спазматической болью за грудиной, которую пациенты иногда неправильно воспринимают, говоря, что болит сердце.
Поскольку заболевание нарушает процесс приема пищи, часто больные с течением времени теряют в весе: как правило, больные медленно теряют максимум десять процентов своего первоначального веса. Происходит это на протяжении от нескольких месяцев до нескольких лет.
Ахалазия также вызывает боль при глотании: это происходит, при воспалении пищевода (так называемый ретенционный эзофагит) из-за пищи, остающейся в пищеводе в течение более длительного периода времени.
Диагностика
При ахалазии поставить диагноз удается только спустя годы после появления первых симптомов. Причина: на ранних стадиях дисфункция пищевода обычно вызывает мало характерных признаков.
Для диагностики ахалазии подходят различные обследования пищевода. К ним относятся:
- эндоскопическое исследование;
- манометрия (измерение давления в органах);
- рентгенологическое обследование.
Эндоскопия
При определенных обстоятельствах на ахалазию могут указывать остатки пищи, воспаление или видимое сужение нижнего отдела пищевода. Эндоскопия, т.е. осмотр пищевода и желудка эндоскопом, особенно необходима для постановки диагноза, чтобы исключить другие возможные причины жалоб (например, рак пищевода).
В некоторых случаях врач одновременно берет образцы тканей во время этого обследования, чтобы проверить их на наличие изменений и отклонений (так называемая биопсия).
Рентгенографический
Чтобы оценить ахалазию на рентгеновском снимке, перед рентгенологическим обследованием вы получаете контрастное вещество, которое помогает увидеть пищевод во время диагностики.
Манометрия
Манометрия также полезна в случаях подозрения на ахалазию: манометрия позволяет врачу измерить давление в пищеводе. Если нижний пищеводный сфинктер не расслабляется при глотании, это говорит об ахалазии.
Манометрия позволяет сделать выводы о подвижности пищевода (перистальтика). В зависимости от подвижности мышц пищевода различают три формы ахалазии:
- гипермотильная форма: повышенная перистальтика;
- гипотонная форма: уменьшенная перистальтика;
- подвижная форма: больше нет перистальтики.
Лечение ахалазии
Как только заболевание обнаружено, необходимо терапия. Лечение направлено на облегчение симптомов дисфункции пищевода. Для этого есть различные методы лечения, но все они преследуют одну цель:
- снижение давления в нижнем пищеводном сфинктере — клапане между желудком и пищеводом,
- чтобы пища быстро и полностью проходила из пищевода в желудок.
Тем не менее, причину ахалазии нельзя устранить: невозможно исправить нарушенную нервную систему мышц пищевода. Этим мы хотим сказать, что болезнь не поддается лечению.
Медикаментозная терапия
На ранних стадиях ахалазии для лечения подойдут лекарственные препараты, которые снижают давление в нижней части пищевода и, таким образом, в значительной степени облегчают симптомы заболевания.
Подойдут также препараты, которые используются при высоком кровяном давлении и ишемической болезни сердца: антагонисты кальция и нитраты.
Препарат следует принимать примерно за полчаса до еды.
Однако в долгосрочной перспективе эффект от применения препаратов уменьшается — в этом случае для лечения ахалазии следует рассмотреть возможность применения других методов.
Если применяемые лекарства вызывают побочные эффекты (снижение артериального давления, головокружение, головные боли), возможно приём средств придется прекратить.
Баллонная дилатация
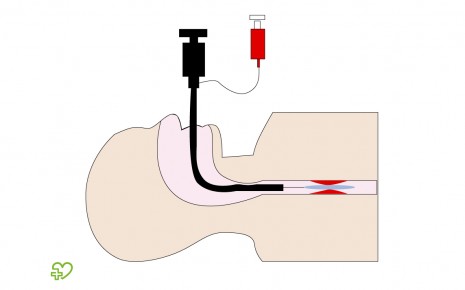
При ахалазии терапия также может проводиться с помощью баллонной дилатации (расширения). Это специальный эндоскопический инструмент, который врач вводит в пищевод и желудок. Эта процедура механически расширяет суженную нижнюю пищеводную мышцу.
Баллонная дилатация считается наиболее эффективным неоперативным методом лечения ахалазии: после однократного введения признаки нарушения глотания в большинстве случаев улучшаются на несколько месяцев, у половины — даже на несколько лет. Тогда может потребоваться повторная дилатация.
Однако, особенно у детей и подростков, эффект после лечения длится лишь небольшое время.
Преимущество лечения ахалазии баллонной дилатацией заключается в том, что процедура выполняется во время рефракции пищевода и желудка, и не требует оперативного вмешательства. Однако, во время лечения могут возникнуть осложнения: во время дилатации может разорваться пищевод (3%).
В редких случаях (2-5%) в грудную полость могут проникнуть бактерии и вызывать воспаление среднего слоя (медиастинит). Для её терапии используют антибиотики.
Эндоскопическая инъекция ботулинического токсина
При ахаласии для терапии также подходит эндоскопическая инъекция ботулинического токсина.
Ботулинический токсин — это нейротоксин, вырабатываемый определенной бактерией (Clostridium botulinum). Это высокотоксичное вещество вызывает у человека ботулизм — опасное пищевое отравление, приводящая к летальному исходу. Однако если этот яд вводить в разбавленном виде в мышцы нижнего отдела пищевода (клапан между желудком и пищеводом), он блокирует расположенные там нервы, что снижает окклюзионное давление.
В 9 из 10 случаев ботулинический токсин в течение определенного времени улучшает симптомы ахалазии. Однако признаки часто повторяются снова в течение года после лечения.
В целом, эндоскопическое введение ботулинического токсина при ахалазии менее рискованно, чем баллонная дилатация, и особенно полезно для пожилых людей со слабым здоровьем.
Операция
Если состояние не улучшается консервативными методами терапии, может потребоваться операция. Хирург снаружи расщепляет мышцы нижнего отдела пищевода (так называемая миотомия). Процедура может быть выполнена либо с помощью классического абдоминального разреза (трансабдоминального), либо с помощью лапароскопии (лапароскопической, малоинвазивной операции).
Все методы терапии, применяемые при ахалазии, которые успешно снижают окклюзионное давление в мышцах нижних отделов пищевода, могут привести к тому, что агрессивный желудочный сок будет протекать обратно в пищевод провоцируя рефлюксную болезнь.
Во время операции эта проблема может быть немедленно решена с помощью так называемого дополнительного фундопликатора: Хирург надевает мышечную манжету на кольцо вокруг верхней части желудка для постоянного предотвращения рефлюкса.
Еще одним преимуществом операции по сравнению с эндоскопическими процедурами является её длительный эффект, достигающий 10 лет.
Прогноз и течение
Ахалазия является хроническим заболеванием — спонтанного выздоровления при нарушении функции пищевода не происходит. Как правило, нарушения акта глотания развивается медленно и неуклонно в течение многих лет или десятилетий. Однако при соответствующем лечении симптомы, как правило, можно удовлетворительно облегчить. К сожалению, полностью болезнь не излечивается.
Однако, если не лечить ахалазию вовсе, пищевод будет все больше расширяется (так называемая дилатация, это уже болезнь, а не процедура) — до так называемого мегаэзофагуса с полной потерей функции пищевода.
Кроме того, на поздней стадии (из-за типичной отрыжки) могут возникнуть осложнения с легкими или воспаление пищевода (из-за того, что пища задерживается в пищеводе долгое время), что в свою очередь может привести к язвам или кровотечениям.
Ахалазия обычно ассоциируется с повышенным риском развития рака: примерно у 4-6 процентов больных через много лет развивается рак пищевода (карцинома пищевода).
Таким образом, риск развития рака пищевода при ахалазии примерно в 30 раз выше. Следовательно, при последующем уходе важны регулярные эндоскопические обследования.
Профилактика и рекомендации
Вы не можете предотвратить ахалазию, так как точная причина нарушения функции пищевода неизвестна. Однако, если вы один из пострадавших, вы можете снизить риск некоторых типичных сопутствующих заболеваний (таких как эзофагит), избегая употребления алкоголя и никотина, например.
Кроме того, в случае ахалазии рекомендуется регулярно проводить эндоскопический осмотр пищевода для последующего наблюдения с целью выявления возможных поздних осложнений (особенно рака пищевода) на ранней стадии.