Что такое лихорадка Марбург?
Геморрагическая лихорадка Марбург (также называемая болезнь Марбурга, церкопитековая болезнь, «болезнь зелёных мартышек», геморрагическая лихорадка Мариди) — острая вирусная болезнь, характеризующаяся тяжелым течением, высокой летальностью, геморрагическим синдромом, поражением печени, желудочно-кишечного тракта и центральной нервной системы. Отнесена к особо опасным вирусным инфекциям Африки.
Эпидемиология
Первые вспышки заболевания возникли в 1967 г. одновременно в Марбурге и Франкфурте-на-Майне, один больной наблюдался в это время в Югославии. Источником инфекции в основном служили ткани африканских зеленых мартышек (25 больных), были и вторичные заболевания (6 больных). В дальнейшем подобные заболевания наблюдались в Судане (район деревни Мариди, болезнь назвали лихорадкой Мариди), в Заире (около реки Эбола, отсюда название — лихорадка Эбола), Кении, ЮАР.
Источником инфекции и резервуаром вируса в природе во время всех этих вспышек были африканские зеленые мартышки (Cercopithecus aethiops), у которых инфекция может протекать инаппарантно. Участие других животных в природных очагах инфекции, а также пути передачи инфекции обезьянам пока не изучены.
Больной человек представляет опасность для окружающих. Выделение вируса происходит с носоглоточным содержимым, мочой; заразна также кровь больных. Инфицирование людей может происходить воздушно-капельным и контактным путем. Для медицинских работников особую опасность представляет контакт с кровью больных. Попадание ее на кожу при микротравмах приводит к заражению.
Вирус в организме переболевшего человека может сохраняться до 3 мес. Чаще заболевают медицинские работники.
Причины лихорадки Марбург
Вирусы Марбурга, Эбола, Мариди сходны по своей морфологии, отмечаются лишь небольшие антигенные отличия. Характерен полиморфизм, вирионы могут быть червеобразной, спиралевидной и округлой формы. Длина их колеблется от 665 до 1200 нм, диаметр поперечного сечения — 70-80 нм, округлые формы 300-400 нм в диаметре. По ультраструктуре и антигенному составу существенно отличаются от всех известных вирусов.
Вирусные частицы содержат РНК, липопротеин; присутствия гемагглютининов и гемолизинов не выявлено. Антигенная активность связана с вирусными частицами, существования растворимого антигена не доказано. Вирусы выделяются и пассируются на морских свинках и в культуре перевиваемых клеток почки зеленой мартышки (Vero).
При пассировании в культурах тканей вирус вызывает неполный цитопатический эффект или вовсе его не вызывает. Его можно выявить с помощью иммунофлюоресцентного метода. Реакция нейтрализации проводится на морских свинках.
Патогенез
Воротами инфекции служат поврежденная кожа, слизистые оболочки (ротовая полость, глаза). Характерна гематогенная диссеминация вируса. Размножение его может происходить в разных органах и тканях (печень, селезенка, легкие, костный мозг, яички, почки и др.). Вирус длительно обнаруживается в крови, сперме (до 12 нед). Патогистологически отмечаются изменения печени (ожирение печеночных клеток, некробиоз отдельных клеток, клеточная инфильтрация), почек (поражение эпителия почечных канальцев), селезенки, миокарда, легких.
Симптомы и течение болезни Марбурга
Инкубационный период — 2-16 сут. Клинические симптомы, тяжесть течения и исходы при заболеваниях, описанных как лихорадка Марбург и геморрагическая лихорадка Мариди, ничем не различаются. Продромальный период отсутствует. Болезнь начинается остро с быстрым повышением температуры тела до высокого уровня, часто с ознобом. С первых дней болезни отмечаются признаки общей интоксикации:
- головная боль;
- разбитость;
- мышечные и суставные боли.
Через несколько дней присоединяются:
- поражения желудочно-кишечного тракта;
- геморрагический синдром;
- развивается обезвоживание;
- нарушается сознание.
Период выздоровления длительный. В тяжелых случаях наступает смерть.
В начальный период больной жалуется на:
- головную боль, разлитого характера или более выраженную в лобной области;
- боли в груди колющего характера, усиливающиеся при дыхании;
- загрудинные боли;
- иногда сухой кашель.
Появляются ощущение сухости и боль в горле. Отмечается гиперемия слизистой оболочки глотки, кончик и края языка красные; на твердом и мягком небе, языке появляются везикулы, при вскрытии которых образуются поверхностные эрозии; в отличие от лихорадки Ласса выраженного некроза не наблюдается. Тонус мышц, особенно спины, шеи, жевательных мышц, повышен, пальпация их болезненна.
С 3-4-го дня болезни присоединяются боли в животе схваткообразного характера. Стул жидкий, водянистый, у половины больных отмечается примесь крови в стуле (иногда сгустками) или наблюдаются признаки желудочно-кишечного кровотечения (мелена). У отдельных больных появляется рвота с примесью желчи и крови в рвотных массах. Понос наблюдается почти у всех больных (83%), длится около недели; рвота бывает несколько реже (68%), продолжается 4-5 дней.
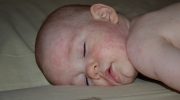
У половины больных на 4-5-й день болезни на туловище появляется сыпь (иногда кореподобная), у некоторых больных на фоне малокупапулезной сыпи могут отмечаться везикулезные элементы.
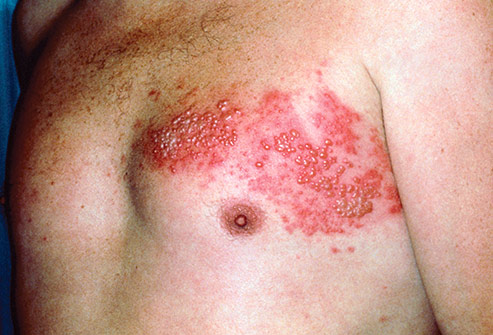
Сыпь распространяется на верхние конечности, шею, лицо. Иногда беспокоит кожный зуд. При развитии геморрагического синдрома появляются кровоизлияния в кожу (у 62% больных), в конъюнктиву, слизистую оболочку полости рта. В это время появляются носовые, маточные, желудочно-кишечные кровотечения.
В конце 1-й, иногда на 2-й неделе признаки токсикоза достигают максимальной выраженности. Появляются симптомы:
- дегидратации;
- инфекционно-токсического шока;
- иногда наблюдаются судороги;
- потеря сознания.
В этот период нередко больные умирают.
При исследовании крови отмечаются лейкопения, тромбоцитопения, анизоцитоз, пойкилоцитоз, базофильная зернистость эритроцитов. Спинномозговая жидкость даже у больных с признаками раздражения мозговых оболочек остается без изменений.
Диагностика
Для диагностики важны эпидемиологические данные (пребывание в местностях с природными очагами лихорадки Марбург, работа с тканями африканских мартышек). Характерна клиническая картина: острое начало заболевания, тяжелое течение, наличие везикуло-эрозивных изменений слизистой оболочки полости рта, геморрагический синдром, экзантема, понос, рвота, обезвоживание, тяжелое поражение центральной нервной системы (расстройства сознания, менингеальный синдром).
Имеют некоторое значение отсутствие эффекта от применения антибиотиков, химиотерапевтических и противомалярийных препаратов, отрицательные результаты обычных бактериологических и паразитологических исследований.
Специфические методы лабораторных исследований позволяют выявить вирус или антитела к нему. Работа с вируссодержащим материалом проводится с соблюдением мер профилактики. Материал от больных (кровь и др.) вводят внутрибрюшинно морским свинкам или заражают культуры клеток почек зеленых мартышек.
Вирус выявляют с помощью иммунофлюоресцентного метода или электронной микроскопии культуральной жидкости. Антитела в сыворотке крови больных определяют с помощью иммунофлюоресцентного метода.
Дифференцируют от других геморрагических лихорадок (Ласса, Крым-Конго), тифо-паратифозных заболеваний, малярии, менингококковой инфекции, кори.
Лечение лихорадки Марбург
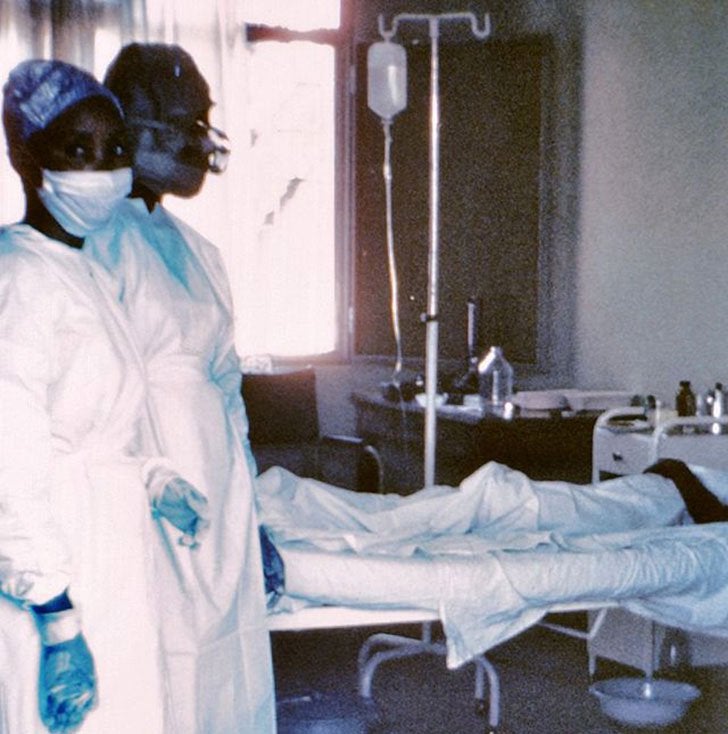
Этиотропная терапия не разработана. Сыворотка реконвалесцентов не дает ни профилактического, ни терапевтического эффекта. Нет эффективных противовирусных химиопрепаратов. Основное значение имеет патогенетическая терапия. Проводится комплекс мероприятий, направленных на борьбу с обезвоживанием, инфекционно-токсическим шоком и геморрагическим синдромом. При обезвоживании вводят солевые растворы.
Для борьбы с интоксикацией назначают ингаляции кислорода через носовые катетеры. Внутривенно капельно вводят 70-90 мг предизолона, 10 000 ЕД гепарина, 10% раствор глюкозы, гемодез (до 300 мл). Заболевание протекает с лейкопенией и снижением иммунологической реактивности. В связи с этим через каждые 10 дней необходимо внутримышечно вводить нормальный человеческий иммуноглобулин по 10-15 мл в острый период и по 6 мл в периоде реконвалесценции.
При наслоении вторичной бактериальной инфекции назначают антибиотики, преимущественно противостафилококкового действия (оксациллин, метициллин, эритромицин).
Прогноз при болезни Марбурга
Прогноз всегда серьезный. Летальность 30-90%. Смерть чаще наступает на 7-10-й день от начала заболевания. В периоде выздоровления длительно сохраняется астенизация, возможно выпадение волос.
Профилактика и мероприятия в очаге
Больные лихорадкой Марбурга подлежат обязательной госпитализации и строгой изоляции в отдельном боксе. При лечении больного и проведении лабораторных исследований соблюдаются все меры предосторожности, рекомендуемые для работы с особо опасными инфекциями. Осуществляется контроль за лицами, прибывающими из эндемичных местностей. Специфическая профилактика не разработана.