Что это такое?
Паркинсона болезнь (Parkinson disease) или идиопатический синдром паркинсонизма, дрожательный паралич — медленно прогрессирующее хроническое неврологическое заболевание.
Возникает вследствие прогрессирующего поражения нервной системы (НС), характеризуется брадикинезией (замедление произвольных движений), ригидностью мышц (повышенный тонус мускулатуры, проявляющийся сопротивлением при попытке совершить движение) и тремором в покое.
Джеймс Паркинсон описал данное заболевание в 1817 году, наблюдая за жителями Лондона, прогуливающимися по улице. Он смог определить, что паркинсонизм, как впоследствии будет назван дрожательный паралич, относится к заболеваниям центральной НС.
- Этиология (причины возникновения) заболевания
- Каковы симптомы болезни Паркинсона?
- Сколько стадий заболевания выделяют при Паркинсоне?
- Классификация болезни Паркинсона
- Диагностика болезни Паркинсона
- Лечение болезни Паркинсона
- Противопаркинсонические средства
- Хирургия
- Лечебная физкультура и массаж
- Питание и диета при Паркинсонизме
- Народная медицина в лечении болезни Паркинсона
- Какой прогноз при болезни Паркинсона?
- Профилактика заболевания
- Видеозаписи по теме
Этиология (причины возникновения) заболевания
Окончательного мнения по поводу причин возникновения болезни Паркинсона не существует. Врачи выделяют несколько факторов, которые могут являться причинами появления дегенеративных изменений в головном мозге (ГМ):
- возраст (играет важную роль уменьшение нейронов по ходу старения;
- отягощенный семейный анамнез (генетическая предрасположенность является существенной причиной возникновения паркинсонизма);
- токсические вещества (существует мнение, что некоторые токсины могут вызывать повреждения мозговых нейронов и запускать развитие Паркинсона болезнь);
Другие возможные причины:
- инфекции вирусной этиологии;
- нейроинфекции;
- атеросклероз сосудов ГМ;
- черепно-мозговые травмы;
- применение некоторых медикаментов (например, нейролептиков);
- опухоли ГМ, которые могут являться провоцирующими факторами для развития паркинсонизма.
Каковы симптомы болезни Паркинсона?
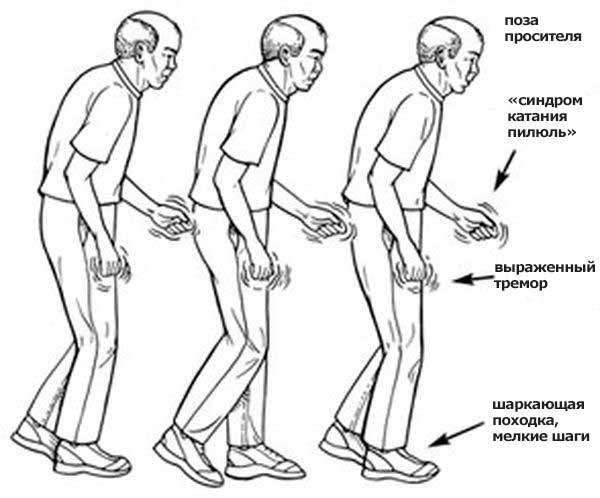
Симптомы при болезни Паркинсона могут прогрессировать на продолжении длительного времени, однако, так или иначе, они ведет к потере трудоспособности и навыкам самообслуживания. Первыми проявлениями заболевания являются:
- общая слабость, апатия, субъективное чувство нездоровья;
- походка делается неустойчивой, больной ходит короткими и неуверенными шагами;
- происходит изменение тембра голоса и нарушается произношение звуков; больной склонен не доводить мысль до конца во время рассуждений;
- наблюдается изменение почерка, который становится «дрожащим»;
- больной склонен впадать в депрессии, происходят частые перемены настроения;
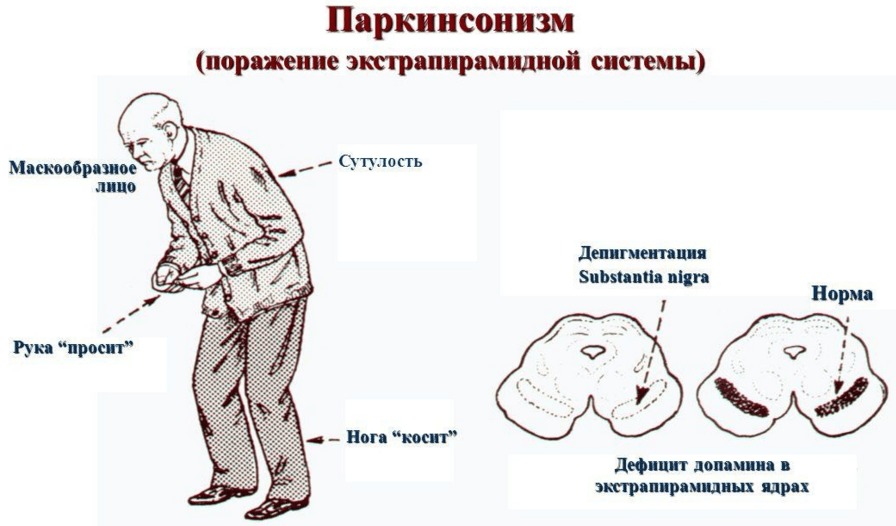
- больной становится по большей части безэмоциональный («маскообразное лицо»);
- наблюдается болезненная напряжённость мышц, за счёт увеличения их тонуса (ригидность мышц);
- односторонний тремор с последующим переходом на обе стороны;
При дальнейшем развитии заболевания симптомы заболевания принимают более выраженный характер:
- выраженная ригидность характеризуется болезненным напряжением мышц, которые не в состоянии работать согласовано из-за чего больной ощущает постоянную слабость и при выполнении физических упражнений наблюдается быстрая утомляемость;
- «маскообразной лицо» – больной никак не задействует мимическую мускулатуру, лицо становится непроницаемым с неизменным выражением;
- наблюдается постоянное полусогнутое положение верхних и нижних конечностей. Для данного заболевания характерен «феномен зубчатого колеса» – при попытке разогнуть руку или ногу движение становится прерывистым.
- больной имеет специфический вид тремора – пальцы двигаются, будто пересчитывают монеты. Тремор наблюдается на руках, стопах и нижней челюсти даже во время покоя, однако исчезает, когда больной спит;
- наблюдается снижение скорости движений (брадикинезия) из-за чего больные тратят много времени на обычные повседневные дела;
- больной начинает сутулиться – «поза просителя»;
- болевой синдром распространяется на всю мускулатуру тела. Боли возникают из-за непрерывного спазма мышечных волокон;
- больной начинает неуверенно ходить, часто теряет равновесие и падает;
- невозможность пребывать в одной позе;
- нарушается процесс мочеиспускания и дефекации (обстипация) за счёт спазма мочевого пузыря и кишечника;
- больной впадет в тяжелую депрессию, становится пугливым, неуверенным в себе, начинает бояться общественных мест, наблюдаются нарушения когнитивных способностей;
- меняется голос (становится гнусавым, неразборчивым). Больной повторяет один и те же слова;
- нарушается потоотделение (повышается выделение пота);
- больные часто страдают от бессонницы и ночных кошмаров.
Сколько стадий заболевания выделяют при Паркинсоне?

Паркинсона болезнь в своем развитии имеет три стадии, которые дифференцируются по выраженности клинических симптомов:
- Начальная стадия заболевания – данная стадия является частично компенсируемой. Наблюдаются небольшие расстройства двигательного аппарата, социально больной полностью может существовать самостоятельно;
- Развёрнутая стадия – клинический симптомы остро выражены, больной нуждается в медикаментозном лечении;
- Поздняя стадия заболевания – больной дезориентирован в социальной сфере, не в состоянии выполнять обычную бытовую работу; у медикаментозного лечения практически отсутствует эффект.
Существует так же более новая и практичная классификация по Хен-Яру:
- Нулевая стадия – манифестация заболевания ещё не произошла.
- Первая стадия – присутствует невыраженный односторонний тремор рук. Больной ощущает слабость, повышенную утомляемость. Привычная деятельность (одевание, например) начинает занимать несколько больше времени.
- Вторая стадия характеризуется распространённости процесса на две стороны: лёгкий тремор, ригидность мышц туловища. Лицо становится «маскообразным», за счёт поражения мускулатуры лица. Может наблюдаться дисфагия (нарушение глотания), нарушение речи. Больной может слегка покачивать головой.
- Третья стадия – нарастает проявление симптомов, однако больной в состоянии сам себя обслуживать. Походка становится семенящей и шаркающей. Больной полностью скован в движениях (его руки плотно прижаты к туловищу).
- Четвёртая стадия – выраженные гипокинезия и тремор приводят к тому, что больной не в состоянии проводить гигиенические мероприятия в отношении себя самостоятельно, становится полностью не способным к физической деятельности. Больной может легко потерять равновесие, поэтому часто использует опору.
- Пятая стадия – из-за прогрессирующих симптомов больной не в состоянии самостоятельно передвигаться, показан исключительно постельный режим. Могут использоваться кресла-каталки. Из-за выраженной дисфагии больной теряет в массе, возникает истощение.
Классификация болезни Паркинсона
Выделяют несколько видов данного заболевания.
Если развитие заболевания произошло беспричинно, с отсутствием предпосылок, то врач-невролог поставит диагноз первичного паркинсонизма или идиопатический синдром паркинсонизма.
Вторичный паркинсонизм возникает на фоне приема лекарственных средств, вызывающих подобную симптоматику, интоксикаций, заболеваний, поражающих головной мозг (постэнцафалитический паркинсонизм), нарушений мозгового кровообращения.
«Паркинсонизм-плюс» – группа дегенеративных самостоятельных заболеваний, проявление клиники которых напоминает первичный паркинсонизм. Это:
- мультисистемная атрофия;
- кортико-базальная дегенерация;
- прогрессирующий супрануклеарный паралич.
Данные заболевания не поддаются коррекции противопаркинсоническими препаратами.
По наличию или отсутствию каких-либо симптомов заболевания болезнь Паркинсона классифицируют на:
- заболевание с выраженным тремором;
- заболевания без тремора;
- смешанная форма;
- атипичная форма заболевания.
Диагностика болезни Паркинсона
Для того, чтобы поставить пациенту диагноз болезнь Паркинсона, врач-невролог должен собрать тщательный анамнез, провести осмотр и оценить результаты лабораторно-инструментальных методов исследования.
Специалист при опросе должен узнать ответы на такие вопросы:
- В каком регионе проживает данный больной?
- Болел ли кто-то из родственников дрожательным параличом?
- Когда больной впервые заметил у себя симптомы?
- Были ли черепно-мозговые травмы или заболевания, поражающие мозговую ткань?
- Какие нарушения двигательного аппарата замечает за собой больной?
- Нарушено ли потоотделение?
- Есть ли бессонница у пациента, как часто меняется настроение?
- Принимал ли лекарственные средства? Если да, то какие и в какой дозе?
- Изменился ли почерк больного за время с появления первого симптома?
Осматривая пациента, врач-невролог должен обратить внимание на походку больного, его двигательную активность, тремор, эмоции.
Лабораторные исследования не дадут нам специфической картины заболевания. Данный метод применяется для исключения болезней, схожих по симптоматике с Паркинсоном. Определяется уровень:
- глюкозы;
- креатинина и мочевины;
- холестерина;
- энзимов (ферментов) печени;
- гормонов щитовидной железы.
Инструментальные методы диагностики дрожательного паралича:
- Электроэнцефалография, с помощью которой определяется электрическая активность головного мозга. При Паркинсоне данный показатель уменьшается по отношению к норме.
- Электромиография показывает ритм тремора.
- Позитронно-эмиссионная томография подразумевает использования радиоактивного препарата с целью определения его степени накопления в чёрной субстанции и полосатом теле. Данный показатель снижается при Паркинсоне.
- Однофотонной эмиссионная КТ (ОФЭКТ или ОЭКТ), которая измеряет уровень дофамина.
- МРТ не является диагностически важным исследованием при болезни Паркинсона, однако на поздних стадиях позволяет выявить атрофии структур экстрапирамидной системы. При этом для дифференциальной диагностики Паркинсона с опухолями головного мозга, болезнью Альцгеймера и гидроцефалией МРТ имеет преимущество перед другими инструментальными методами исследования.
Существуют так же дополнительные тесты для диагностики болезни Паркинсона. Они не являются специфичными, однако в комплексе с остальными данными могу помощью врачу-неврологу с формулировке диагноза. Например, больному необходимо вытянуть руки и несколько раз быстро сжать пальцы в кулак, а после разжать. При наличии заболевания данные движения не будут выполняться симметрично.
Лечение болезни Паркинсона
При Паркинсоне используется медикаментозное лечение, направленное на устранение причины заболевания – попытку остановить гибель дофаминовых рецепторов, а так же с целью снижение мешающей обычной жизнедеятельности симптоматики.
Противопаркинсонические средства
Противопаркинсоническими лекарственными средствами являются:
- Леводопа.
Данный препарат является предшественником дофамина. Превращаясь в дофамин непосредственно в ЦНС Леводопа компенсирует сниженный уровень данного вещества и убирает симптоматику болезни Паркинсона: тремор, ригидность, гипокинезия, дисфагия и слюнотечение.
При этом Леводопа имеет множество побочных явлений:
- диспепсические расстройства (диарея или обстипация, тошнота, рвота);
- снижение аппетита;
- образование эрозий на слизистой поверхности желудка;
- гастралгия (боль в желудке);
- кровотечения, если в анамнезе больного присутствуют язва желудка;
- головокружение, бессонница или повышенная сонливость, необоснованное чувство тревоги (панические атаки), депрессия, атаксия;
- судороги;
- ортостатический коллапс, снижение артериального давления;
- перебои в деятельности сердца;
- ускоренное сердцебиение;
- снижение уровня лейкоцитов и тромбоцитов в крови;
- увеличение объема выделяемой мочи за день.
Для снижения побочных явлений Леводопы применяют Карбидопу.
Следующей группой препаратов, которые применяются для лечения болезни Паркинсона, являются агонисты (стимуляторы) дофаминовых рецепторов. Это:
- производные алкалоидов спорыньи (Бромокриптин и Перголид);
- Прамипексол, Ропинирол.
Другие менее используемые противопаркинсонические лекарственные средства:
- селективные ингибиторы МАО (Селегилин);
- ингибиторы катехол-орто-метилтрансферазы (Толкапон и Энтакапон);
- стимуляторы дофаминергической передачи в ЦНС (Амантадин, Мемантин, Пирибедил).
Хирургия
Существует так же методы хирургического лечения болезни Паркинсона. Существует стереотаксическая хирургия, которая подразумевает деструктивные операции — таламотомию (разрушение отдельных участков таламуса) и паллидотомию (деструкция одной из частей бледного шара); применяется электростимуляция глубинных отделов головного мозга – высокочастотное раздражение субталамического ядра (операция сложная и имеет множество противопоказаний, однако при правильном проведении процедуры больные смогут вернуться к обычному образу жизни); генная терапия с использованием стволовых клеток на данный момент находится на стадии разработки.
Лечебная физкультура и массаж
Так же больным паркинсонизмом рекомендуется лечебная физкультура.
На начальных стадиях заболевания это:
- ходьба;
- махи верхними конечностями;
- пешие прогулки;
- гольф, бадминтон;
При прогрессировании симптомов болезни Паркинсона рекомендуется:
- дыхательная гимнастика;
- приседания;
- ходьба;
- упражнения для осанки;
- упражнения на растяжение.
В качестве терапии болезни Паркинсона применяется массаж:
- поглаживание – выполняется в первую очередь для расслабления мускулатуры и подготовки в дальнейшим манипуляциям;
- растирание – с помощью данного метода улучшает кровообращение и лимфоток, снимается напряжение и скованность мышц;
- разминание;
- движение – это могут быть активные, пассивные движения, с сопротивлением;
- удары и поколачивания;
- похлопывания;
- вибрация.
Массаж является важной часть лечения паркинсонизма, ведь способствует восстановлению работы двигательного аппарата, а так же положительно влияет на ЦНС. Рекомендуемая частота массажа – каждый день или через день.
Питание и диета при Паркинсонизме

Больные с Паркинсоном должны помнить, что есть необходимо по прошествии двух часов от приема лекарственных средств, чтобы препараты могли без препятствий проникнуть с тонкую кишку и оттуда в максимально возможной концентрацией всосаться в кровь, чтобы оказать свое действие.
Питание должно быть правильное и сбалансированное с обязательным употреблением должного количества белка.
При данном заболевании пациенты часто страдают обстипацией, что является негативным эффектом от приема медикаментов. Поэтому необходимо увеличить количество употребляемых фруктов и овощей.
Так же больному следует помнить о нормальном потреблении жидкости. В день нужно выпивать 6-8 стаканов воды.
Основной проблемой при болезни Паркинсона во время приема пищи является дисфагия. Для облегчения этого процесса надо:
- тщательно пережёвывать еду;
- не класть следующую порцию еды, если предыдущая не была достаточно пережёвана и проглочена;
- при глотании рекомендуется наклонять туловище вперёд;
- сидеть нужно ровно;
- порции должны быть маленькими, однако трапезы должны быть в количестве пяти-шести;
- рекомендуется пить воду во время приема пищи;
- пища должна быть жидкой или кремообразной;
- нельзя употреблять сухие продукты (сухари, печенье);
- овощи должны быть тщательно проварены, фрукты очищены от шкурки;
Народная медицина в лечении болезни Паркинсона

Лечение синдрома Паркинсона в домашних условиях с помощью народных средств имеет минимальное количество побочных эффектов, что, несомненно, является плюсом.
Далее приведено несколько рецептов отваров, настоек при данном заболевании.
Рецепт #1.
300 грамм сушеного шалфея необходимо поместить в марлевый мешочек и положить в ведро. Далее необходимо залить ведро кипятком по края и дать настояться ночь.
Далее утром необходимо набрать ванну горячей воды, вылить в неё полученную жидкость и полностью погрузить в неё свое тело (вместе с затылком).
Такие ванные нужно принимать через день 5 раз.
Рецепт #2.
Понадобиться:
- 4 плода шиповника;
- лавровый лист;
- укроп и петрушка;
- кожура зеленого яблока,
- 1 ч. л. черного чая.
Все составляющие необходимо мелко нарезать, смешать и залить 1 литром кипятка. Дать настоятся два часа. Пить полученное лекарство стоит вместо чая каждый день. Такой рецепт не имеет ограничений в применении, поэтому употреблять данный чай можно до исчезновения симптомов болезни Паркинсона.
Рецепт #3.
Цветы хризантемы можно заварить, словно травяной чай и пить без ограничений. После двух месяцев регулярного применения чая исчезает тремор рук.
Рецепт #4.
На 1 ст. л. спорыша (Горец птичий) заливается два стакана кипятка, после чего чай настаивается несколько часов. Принимать следует по половине стакана за раз 5 раз в сутки.
Рецепт #5.
Листья липы заварить, как обычный чай и пить утром. После месячного употребления сделать перерыв в такую же продолжительность. Общая длительность курса – 6 месяцев.
Какой прогноз при болезни Паркинсона?
К сожалению, данное заболевание является дегенеративным заболевание, которое склонно к прогрессированию. Медицина ещё не дошла до такого уровня развития для восстановления разрушенных структур головного мозга. Поэтому прогноз неблагоприятный.
Симптомы болезни Паркинсона могут прогрессировать у каждого больных с разной скоростью, как в течении 20, так и 5 лет.
Однако своевременное обращение к врачу, чёткое следование его предписаний и выполнение всех назначений сможет снизить негативные симптомы при болезни Паркинсона, а так продлить длительность трудоспособности и срок жизни.
Профилактика заболевания
Для того чтобы избежать паркинсонизма необходимо знать причины возникновения дегенеративных процессов и факторы, повышающие риск заболевания, а так же моменты, которые помогут избежать страшного диагноза:
- Стараться не работать на предприятиях, деятельность которых связанная с токсическими веществами;
- Необходимо поддерживать свой иммунитет: контрастный душ, закаливание, прививки;
- Если организм страдает от сосудистых или эндокринных патологий, то соблюдение предписанного лечения станет профилактикой паркинсонизма;
- При травмоопасной работе необходимо соблюдать меры безопасности; по возможности ограничить в жизни травматичные виды спорта;
- Следить за потребляемой суточной нормой витаминов группы В, С, Е, фолиевой кислоты;
- Здоровое сбалансированное питание;
- Регулярная физическая активность (прогулки на свежем воздухе, быстрая и медленная ходьба);
- Необходимо знать и применять на практике методы профилактики стресса (медитация, релаксация, микропаузы в работе, дыхательная гимнастика, планирование своего дня, общение с близкими людьми, полноценный сон);
- Прохождение генетического обследование, если среди родственников есть случаи заболевания паркинсонизмом;
- Женщины должны тщательно следить за гормональным фоном (контроль уровня эстрогенов).
При любых проявлениях симптомов болезни Паркинсона необходимо немедленно обращаться к врачу-неврологу, чтобы начать терапию, как можно раньше.