Что такое ревматизм?
Многие люди задаются этим вопросом. Ревматизм (болезнь Сокольского-Буйо) – это рецидивирующее воспаление соединительной ткани, которое чаще возникает по причине присутствия в организме бета-гемолитических стрептококков (гноеродные стрептококки).
К этиологии ревматизма относятся различные инфекционные заболевания, которые сопровождаются тяжелыми осложнениями и поражениями соединительной ткани большинства систем организма.
Воспалительный процесс соединительной ткани, которая образовывает различного рода сухожилия, сердечные клапаны и связки вызывается не гноеродными стрептококками, а патологическими реакциями иммунной системы. В последующем развивается иммунное асептическое воспаление.
- Причины ревматизма
- Провоцирующие факторы к развитию ревматизма
- Симптомы ревматизма
- Классификация ревматизма
- Диагностика ревматизма
- Лечение ревматизма
- Медикаментозное лечение ревматизма
- Хирургическое вмешательство
- Дополнительные методы лечения ревматизма
- Питание
- Народные средства
- Упражнения
- Профилактика ревматизма
- Прогноз ревматизма
- Видеозаписи по теме
Причины ревматизма
Развитие ревматизма начинается спустя несколько недель после попадания в организм инфекции, которая вызывается бета-гемолитическими стрептококками второго типа. К причинам ревматизма относятся:
- молодой возраст пациента. Чаще ревматизму подвержены подростки, а у взрослых и маленьких детей данное заболевание встречается реже;
- неблагоприятные социальные условия (антисанитария и т.д.);
- сильное переохлаждение;
- неправильное питание (нехватка в рационе полезных витаминов и минералов);
- различные аллергические реакции;
- наследственность;
- слабый иммунитет.
Провоцирующие факторы к развитию ревматизма
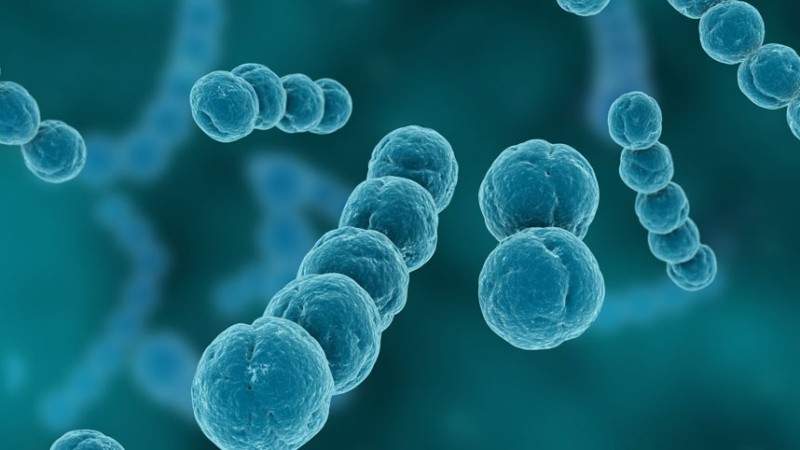
Помимо причин ревматизма существуют определенные факторы, которые провоцируют развитие воспаления. Возникновение воспаления могут вызвать некоторые инфекционные заболевания:
- острый отит среднего уха – воспалительный процесс тканей сосцевидного отростка, слуховой трубы и барабанной полости;
- ангина или хронический тонзиллит – острое заболевание инфекционного характера, поражающее миндалины. Возбудителями болезни являются вирусы, грибки, бактерии и др.;
- скарлатина – инфекционное заболевание, вызванное бактерией Streptococcus pyogenes (гемолитический стрептококк группы А). Проявляется высыпаниями на коже, тяжелой интоксикацией, горячкой, краснотой горла, языка и др.;
- родильная лихорадка – общее название для нескольких заболеваний, обусловленных инфекционным заражением во время родов;
- бета-гемолитические стрептококки группы А;
- рожистое воспаление – хроническое, инфекционное и часто рецидивирующее заболевание. Причиной возникновения является бета- гемолитический стрептококк группы А. Проявляется покраснением кожных покровов, чаще на лице или голени.
По статистике у 97% пациентов, перенесших стрептококковую инфекцию появляется иммунитет, но у других людей защитная реакция может не сформироваться и впоследствии инфицирования появляется осложнение в виде ревматической атаки.
Симптомы ревматизма
Симптоматика заболевания полиморфна и зависима от активности воспаления, степени его остроты, и причастности в процессе работы внутренних органов. Симптомы ревматизма напрямую связаны со стрептококковой инфекцией. Развитие воспалительного процесса длится на протяжении двух недель.
Основные симптомы ревматизма таковы:
- субфебрильная температура (до 39 °С) часто бывает при острой ревматической лихорадке у детей;
- быстрая утомляемость, слабость;
- головные боли, переходящие в мигрень;
- чрезмерная потливость.
Также помимо классических симптомов ревматизма могут появиться некоторые проявления. К таковым относятся:
- артралгия – болезненные ощущения в крупных или средних суставах. Артралгия бывает:
- множественной;
- симметричной;
- летучей.
Симптомы артралгии таковы:
- отеки;
- покраснения кожи (см фото выше);
- высокая температура тела;
- резкая ограниченность движений пораженных суставов.
- ревматический полиартрит – одно из самых распространенных системных воспалительных проявлений ревматизма суставов. Обычно относится к проявлениям ревматизма рук, но при этом имеет доброкачественный характер. Спустя несколько дней боли стихают, но незначительные неприятные ощущения могут сохраняться долгое время;
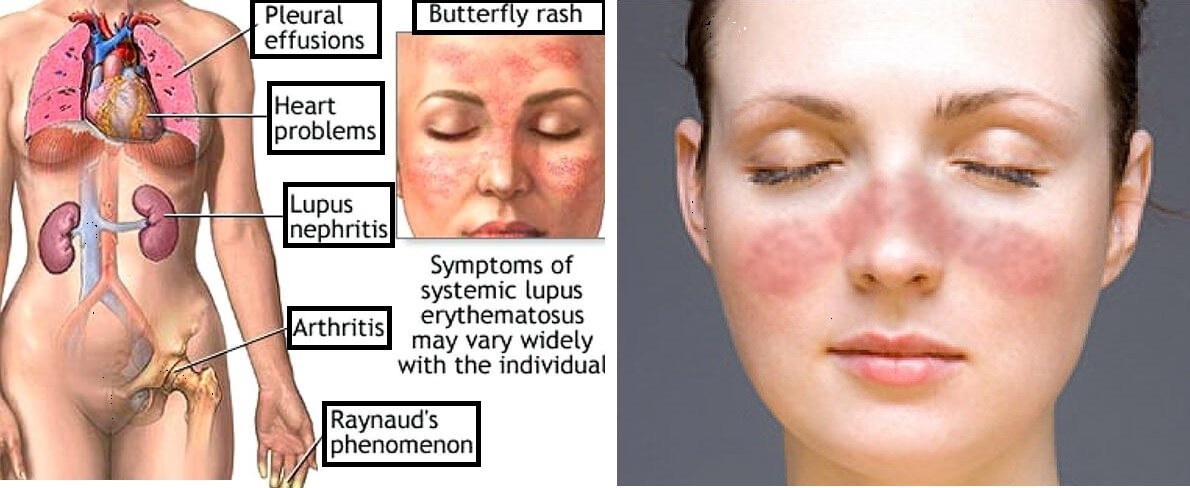
- ревматический кардит – проявление активного ревматизма, приводящее к возникновению органического порока сердца. Нарушение работы сердца наблюдается у взрослых людей (80%). При ревматическом кардите развивается воспалительный процесс во всех оболочках сердца;
К симптомам ревматического кардита относятся
- боли в области сердца;
- учащенное сердцебиение;
- нарушение сердцебиения;
- сильная одышка;
- общее недомогание, усталость и вялость.
Часто при ревмокардите одновременно поражается эндокард, миокард и перикард.
Возможно изолирование пораженного миокарда (миокардит). В любом случае в воспалительный процесс вовлечен миокард.
При ревматизме возможно поражение центральной нервной системы. При этом своеобразным признаком является ревматическая хорея – редко встречающееся расстройство двигательной функции, из-за ревматической лихорадки. Острая ревматическая лихорадка у детей может вызвать осложнения. При ревматической хорее возникают гиперкинезы – слабость мышц, психическая нестабильность, импульсивные подергивания некоторых мышц.
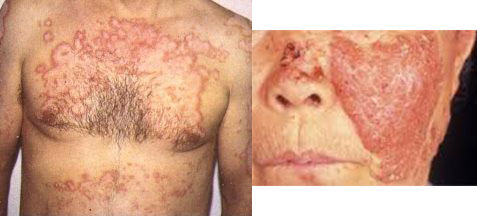
Намного реже проявляются поражения кожных покровов:
- подкожные ревматические узелки – плотные на ощупь, безболезненные, круглые по форме и малоподвижные новообразования. Они могут быть как единичными, так и множественными, локализующимися в крупных или средних суставах при ревматизме ног;
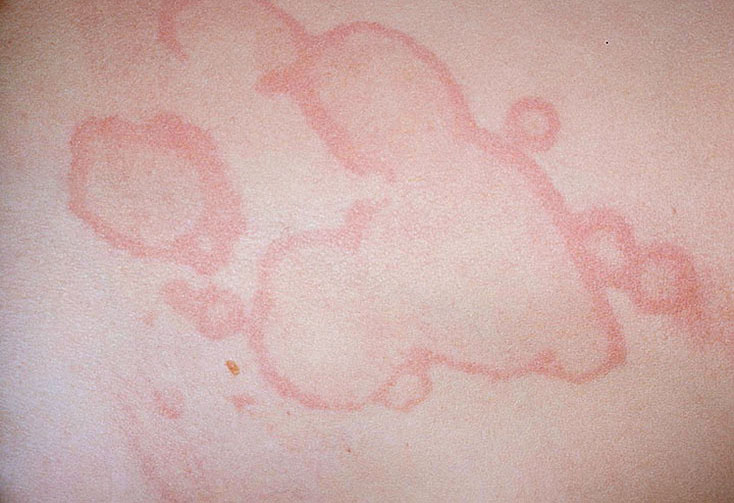
- кольцевидная эритема – инфекционно-аллергическое заболевание. Кольцевидная эритема встречается у 12% больных ревматизмом и проявляется аннулярной сыпью – светло-розовая сыпь кольцевидной формы.
При ревматизме не исключается поражение легких, брюшной полости, почек и конечностей (ног и рук). Но на сегодняшний день поражение внутренних органов встречается редко. Ревматические поражения органов и конечностей имеют собственную клиническую картину:
- поражение легких. Течение проходит в виде плеврита, диффузного кардита и ревматического воспаления легких;
- поражение почек. При анализе, в моче пациента наблюдается белок, эритроциты, что указывает на нефрит – группа воспалительных заболеваний почек, имеющих разную клиническую и патоморфологическую специфику с отличающимся этиопатогенезом;
- поражению органов брюшной полости характерно развитие болевого брюшного синдрома. Синдром проявляется:
- острой болью в области живота
- частыми рвотными позывами
- острой ревматической лихорадкой у детей и сильным напряжением мышечной системы брюшной полости.
Рецидивирующие ревматические атаки возникают из-за переохлаждения, различных инфекций и физического напряжения. Течение процесса обусловлено симптоматикой поражений сердца.
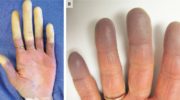
- Ревматизм ног. Развивается из-за стрептококковой инфекции и является осложнением, поражающим нижние конечности. Поражаются суставы, увеличивается количество внутрисуставной жидкости. Если не лечить ревматизм ног может произойти потеря двигательной активности;
- ревматизм рук. Проявляется припухлостью пальцев, покраснением и ощутимым увеличением температуры над больным суставом. Чтобы удостовериться в ревматизме рук необходимо согнуть и разогнуть пальцы. Если сделать такое упражнение тяжело и появляется болезненность, то это и есть признаком ревматизма.
Классификация ревматизма
Ревматизм – это заболевание со сложным патогенезом. Помимо различных симптомов ревматизм делится на фазы, стадии поражения соединительной ткани и степени динамичности воспалительного процесса. Ревматизм разделяют на две фазы: активная и неактивная. Их определяют после изучения всей симптоматики и результатов лабораторных исследований.
- Активная фаза. Изначально у пациента начинается ревматическая атака и может быть, как первичной (впервые возникшая), так и вторичной (рецидивы болезни). Первичный ревматизм у детей бывает чаще, чем у взрослых. Классическим признаком ревматизма в первой фазе является температура тела, именно поэтому фазу еще называют ревматической лихорадкой. К клиническим проявлениям ревматизма в первой фазе относятся:
- ревматическая болезнь сердца;
- ревматический полиартрит;
- ревматическая хорея.
Помимо вышеперечисленных проявлений в первой фазе наблюдаются изменения в лабораторном анализе крови. Резко возрастает уровень нейтрофилов, значительно повышается скорость оседания эритроцитов, высокий уровень С-реактивного белка, стрептококковых антител и сывороточных иммуноглобулинов.
Зависимо от тяжести воспалительного процесса первая фаза делится на 3 степени динамичности:
- Минимальная. Первая степень имеет благоприятное течение. Клинические симптомы слабо выражены, возможно развитие малой хореи или затяжной латентной ревматической болезни сердца. При этом двигательная функция не нарушается, а температура тела немного повышается или остается в пределах нормы. На электрокардиограмме какие-либо изменения малозаметны;
- Умеренная. Второй степени характерна умеренно выраженная симптоматика. Обычно это хорея, полиартрит средней тяжести, легкие симптомы ревматического кардита с незначительной недостаточностью кровообращения. Возможны кожные высыпания. Внутренние органы не поражены. В лабораторном анализе крови выявляется высокая скорость оседания эритроцитов (от 20 до 40 мм), небольшой лейкоцитоз, стрептококковые антитела увеличиваются в два раза;
- Максимальная. Признаки ревматизма при максимальной степени считаются тяжелыми. Активная фаза 3-й степени чаще возникает при первой ревматической атаке. Температура тела достигает 40 °С, сопровождается выраженными признаками ревматической болезни сердца, присутствием экссудата в воспаленном очаге и нарушением кровотока. Происходит поражение внутренних органов и суставов, появляются сильные кожные высыпания и ревматические боли. Скорость оседания эритроцитов больше 40 мм, наблюдается нейтрофильный лейкоцитоз (реакция белых телец в крови на различные воспалительные процессы), стрептококковые антитела превышены и высокий уровень С-реактивного белка.
Неактивная фаза, другое название – ремиссия заболевания. Когда признаки ревматизма не появляются в течение 1 года, только тогда можно говорить о ремиссии. В это время состояние пациента удовлетворительное, признаки ревматизма суставов не проявляются, работа сердца не нарушена и жалобы не поступают. Показатели анализа крови полностью в норме. На сегодняшний день многие специалисты утверждают, что отсутствующие рецидивы в течение пяти лет дают шанс на благоприятный прогноз ревматизма.
Кроме фаз заболевания существуют стадии изменений соединительной ткани. Бывает 4 стадии изменений:
- Стадия мукоидного набухания. Появляется отечность и разветвление волокон соединительной ткани. В волокнах накапливаются кислые мукополисахариды, обладающие осматическими свойствами, которые притягивают много воды. Локально мукоидное набухание располагается в оболочках сердца и считается обратимым процессом;
- Стадия фибриноидного набухания. По окончанию этой стадии изменения приобретают необратимый процесс, вследствие чего развивается некроз (гибель тканей в организме). Перед этим волокна полностью разрушаются с последующим выходом фибриногена и превращением очага поражения в бесструктурный участок с фибриноидными массами. Результатом этого патологического процесса является фибриноидное омертвение соединительной ткани;
- Гранулематоз. Этой стадии характерно образование гранулемы с некротическим центром в очаге. Около гранулемы начинается скапливание крупных клеток –тучных, фибробластов и лимфоцитов. Основное место, где образуются гранулемы – это миокард, сердечные клапаны и суставы;
- Склеротическая стадия. На последней стадии изменений соединительной ткани заканчивается воспалительный процесс. Пораженные клетки замещает рубцовая ткань с полной потерей функционирования.
Диагностика ревматизма
Диагностика ревматизма опирается на подтверждение присутствующей стрептококковой инфекции в организме, а также на изучение больших и малых проявлений заболевания. Большими проявлениями считаются: ревматический полиартрит, хорея, кардит, ревматические узелки и эритема. Малые проявления делятся на:
- клинические (артралгия, лихорадка и т.п.);
- лабораторные (С-реактивный белок положительный, высокая скорость оседания эритроцитов, лейкоцитоз).
Также используется инструментальная диагностика (электрокардиография, рентгенография, ультразвуковое исследование сердца).
Подтверждающими доказательствами того, что причиной воспалительного процесса является стрептококковая инфекция, это: высокий уровень титров стрептококковых антител, бактериологический посев из зева бета-гемолитических стрептококков второго типа и недавно перенесенные инфекционные заболевания.
Благодаря проведенной рентгенограмме легких можно определить снижение способности сокращения миокарда, увеличение в размерах сердца и изменение его тени. Также проводится ультразвуковое исследование, с его помощью обнаруживаются пороки.
Лечение ревматизма

На активной фазе ревматизма необходима срочная госпитализация больного. Диагностикой и лечением ревматизма занимаются врач-ревматолог и кардиолог. Для устранения предполагаемых инфекционных очагов используются антибактериальные и инструментальные методы лечения.
Медикаментозное лечение ревматизма
Для лечения ревматизма применяются различные средства разных видов, групп и классов. Препараты для лечения и профилактики ревматизма таковы:
- гипосенсибилизирующие (астемизол, перитол, трексил, фенистил);
- гормональные кортикостероиды (кортомицетин, преднизолон, кенакорт, кеналог);
- нестероидные противовоспалительные препараты (денебол, диклофенак, артрум, кетанол, новиган);
- иммунодепрессанты (апремиласт, лефлуномид, пирфенидон, терифлуномид);
- гамма-глобулины (специальные инъекции, стимулирующие особые защитные функции организма);
- противовоспалительные препараты (бруфен, индометацин, вольтарен, амидопирин).
В качестве вспомогательных медикаментов при ревматизме суставов назначаются антибиотики из пенициллинового ряда. Чтобы предупредить возможные рецидивы ревматизма осенью и весной проводится профилактический курс длительностью в 1 месяц с помощью нестероидных противовоспалительных препаратов.
Сочетание медикаментов и других фармакологических средств зависит от тяжести заболевания и вовлечения в воспалительный процесс внутренних органов. В случае стойкого ревматизма суставов используются внутрисуставные инъекции. Симптомы и лечение тесно связаны, так как без изучения симптоматики невозможно назначить эффективную терапию.
Хирургическое вмешательство
Для проведения операции решающим фактором являются жалобы пациента, особенно это касается различных функциональных нарушений и болезненных ощущений. Очень часто консервативные методы не дают ожидаемого результата и в этом случае поможет только хирургическое вмешательство.
Все воспалительно-ревматические заболевания в первую очередь поражают сухожилия, суставы и шейный отдел позвоночника. Прежде чем планировать и приступать к операции, хирург показывает пациенту предстоящую картину хирургического вмешательства, предупреждает о возможном риске и последующем прогнозе.
Дополнительные методы лечения ревматизма
Кроме медикаментозной терапии и хирургического вмешательства существует множество альтернативных методов лечения ревматизма. Но стоит помнить, что к выбору методов необходимо подходить тщательно и осторожно.
Питание
Ревматикам необходимо сбалансировать питание, чтобы в рационе было максимум белка и минимум углеводов. Употреблять пищу лучше порционно и в небольшом количестве по шесть раз в сутки.
К полезным продуктам при ревматизме относятся:
- Кисломолочные продукты содержат соли кальция, которые оказывают противовоспалительный эффект;
- Овощи и фрукты. В данных продуктах высокое содержание витамина Р, который отвечает за нормализацию работы капилляров и общее очищение организма. Также другие витамины исключают развитие авитаминоза, являющегося одной из причин ревматизма. Соли магния и калия помогают урегулировать обмен веществ;
- Оливковое масло, орехи и авокадо богаты витамином Е, отвечающего за движение пораженных суставов;
- Куриные яйца, пивные дрожжи, рыбий жир содержат селен, облегчающий боль. В составе яиц есть сера, способствующая цельности клеточных мембран;
- Рыба (преимущественно скумбрия, сардины, лосось) полезна тем, что содержит кислоту омега-3, которая снимает воспаления;
- Жидкость. В сутки ревматик должен выпивать около 1 литра жидкости, это может быть чай, обычная вода или сок.
Народные средства

В лечении ревматизма могут помочь различные отвары, компрессы, смеси и др. К средствам народной медицины относятся:
- Полезен луковый отвар. На литр воды 3 небольших луковицы, варить около 25 минут. Принимать утром и вечером натощак;
- Компресс из сырого картофеля. Необходимо очистить картофель, размять в кашицу, выложить на ткань и приложить к больному месту на ночь. В это время пациент должен быть в тепле;
- Компресс из свежего лука. Измельчить лук до кашицы, прикладывать к больным суставам по 3 раза в день на 15 минут;
- Осиновый деготь и водка. 5 капель дегтя разбавить 50 мл водки (50%), принимать каждый день в течение месяца на ночь;
- Очищенный сок картофеля. Принимать по столовой ложке перед едой. Картофельный сок эффективно очищает организм. Курс лечения должен составлять не меньше четырех недель;
- Настойка из листьев брусники. Столовую ложку измельченных листьев залить 200 мл кипятка, оставить настаиваться 30 минут. Принимать три раза в сутки по 1 столовой ложке.
Упражнения
Для того, чтобы расширить двигательный режим необходимо чаще заниматься велосипедным спортом, пешими прогулками и плаванием. Особенно это полезно при ревматизме ног.
Строго должна соблюдаться лечебно-физическая культура, комплекс упражнений поможет улучшить кровообращение и не допустит образования ревматических узелков. Движения необходимо выполнять с умеренной амплитудой. Также полезны имитации упражнений, игры и игровые задания, особенно это полезно при ревматизме у детей.
Профилактика ревматизма
В качестве профилактики людям, страдающим от ревматизма рекомендуется своевременно обращаться к специалистам для того, чтобы избежать осложнений. Необходимо строго придерживаться диеты, приема лекарственных препаратов, соблюдения постельного режима и выполнять комплексы физических упражнений.
Прогноз ревматизма
Ревматизм. Что это такое и как лечить подскажет врач. При вовремя начатом лечении заболевания прогноз благоприятный. Но стоит помнить, что из-за несоблюдения рекомендаций возможны рецидивы ревматизма.