Гиперандрогения у женщин указывает на чрезмерную выработку мужских гормонов, а в особенности тестостерона, эндокринными железами, надпочечниками или яичниками. Такое явление может иметь несколько причин и последствий.
Для их правильного определения необходимо произвести ряд медицинских исследований и анализов.
Важно знать, что, оставленные без внимания изменения гормонального фона могут привести к ухудшению состояния женского здоровья, вплоть до потери плодородной функции организма.
Небольшой процент андрогенных гормонов все же присутствует в женском теле, но когда их уровень в крови чрезмерно увеличивается, это всегда признак дисфункции какого-либо органа. В большинстве случаев речь идет о неправильной работе яичников.
Симптомы
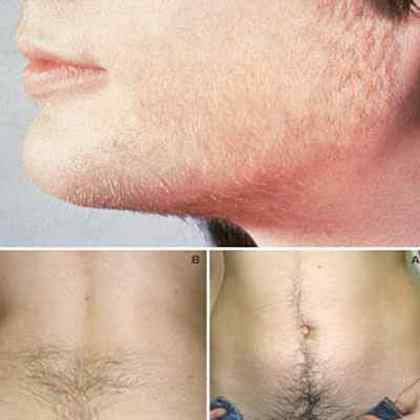
Симптомы заболевания могут быть более или менее выраженным. Все зависит от количества мужских гормонов, вырабатываемых в избытке в женском теле, но в целом они выглядят следующим образом:
- Зависимые заболевания кожи, такие как андрогенная алопеция, гирсутизм, акне.
- Нарушения менструального цикла, аменорея и бесплодие.
- Накопление веса. Склонность с особым распределением жира в области живота.
- Синдром резистентности к инсулину, повышенное содержание сахара в крови, диабет.
- В тяжелых случаях происходит очевидное понижение голоса, увеличение мышечной массы и снижение массы молочных желез.
- Характерными очевидными признаками гиперандрогении являются: чрезмерное появление волос обычно в нехарактерных областях у женщин. Например: лицо, спина, грудь, руки и ноги. Тут важно отметить, что речь идет непросто о лишних волосах, а о «ненормальном» росте волос.
Причины
Среди основных причин женской гиперандрогении выделяют:
- СПКЯ (синдром поликистозных яичников).
- Киста яичника.
- Опухоли яичников: доброкачественные или злокачественные.
- Диффузная гиперплазия (воспаление фолликулов яичника, в котором созревают яйцеклетки).
- Опухоли надпочечников.
- Опухоли гипофиза.
- Синдром Кушинга. Заболевание, возникающее вследствие длительного воздействия на организм гормональной терапии.
- Врожденная гиперплазия надпочечников (редкие патологии, связанные с репродуктивной системой и пороками развития надпочечников).
- Гипотиреоз. Заболевание, при котором происходит весомый дисбаланс гормонов щитовидной железы, отвечающий за жизнедеятельность самых важных органов человека.
- Рак щитовидной железы.
- Гиперпролактинемия. Состояние, при котором уровень гормона пролактин превышает норму.
Лечение
Лечение гиперандрогении в основной зависит от причины и времени, прошедшего с момента начала возникновения первых симптомов.
Если, например, увеличение массы тела, появление гирсутизма или акне произошло внезапно, скорее всего, причина лежит что в появлении опухоли в надпочечниках.
Если же проблема выявляется раньше, речь идет о дисфункции яичников.
Среди возможной терапии, исключая операцию, в случае опухолей, применяют медикаментозные препараты и гормональные средства, основанные на женских половых гормонах.
Иногда небольшая функциональная гиперандрогения у молодых женщин имеет тенденцию к спонтанному регрессу с ростом. Не стоит упускать из виду этот факт.
Иногда, чтобы восстановить работу яичников и функцию эндокринной системы достаточно применить в рацион еду с пониженным содержание насыщенных жиров и сахара, а также увеличить источники витаминов, полезных жиров, минералы.
Правильное питание приведет к возвращению нормального менструального цикла и общему улучшению симптомов.
В зависимости от причины происхождения заболевания врач назначает курс лечения:
- В случае сбоя работы надпочечников применяют лечение на основе кортикостероидов. Оно особенно эффективно для восстановления овуляции, а следовательно, функции плодородия.
- Если же причина лежит в дисфункции яичников, терапию начинают с более слабых препаратов, они не требуют особого контроля.
- Если после пяти или шести циклов лечение не приносит желаемого результата, что встречается в 60 случаях из 100, пациентке назначают терапию аналогичную ГнРГ: сильнодействующее гормональное вещество, стимулирующее синтез необходимых гормонов. 4.Преимуществом этой терапии является то, что стимуляция протекает под контролем и не идет вразрез многоплодным беременностям.
- Если после нескольких циклов снова не удается достичь желаемого результата, врачи переходят к прямой стимуляции яичников посредством гонадотропина и гормона ФСГ. Такое воздействие считается высокоэффективным, но несет в себе риск чрезмерной стимуляции или многоводной беременности.
- Следующим шагом в лечении является клиновидная резекция яичников. Пациентка подвергается лапароскопии, при которой совершают маленькие надсечки на яичниках. Большим недостатком этого способа является риск возникновения последующего механического бесплодия.