- Что такое синдром Кушинга?
- Симптомы синдрома Кушинга
- Увеличение веса и жировые отложения
- Кожные изменения
- Симптомы у мужчин
- Симптомы у женщин
- Симптомы у детей
- Кости и мышцы
- Психическое здоровье
- Другие признаки
- Причины синдрома Кушинга
- Синдром ятрогенного Кушинга
- Эндогенный синдром Кушинга
- Диагностика
- История лекарств
- Анализ кортизола
- Определение первопричины
- Лечение синдрома Кушинга
- Кортикостероиды
- Ингибиторы кортизола
- Хирургия
- Хирургия гипофиза
- Лапароскопическое удаление надпочечников
- Если опухоль в легких
- Радиотерапия
- Неудачи при терапии
- Осложнения хирургии
- Потеря гормональной функции
- Синдром Нельсона
- Прогноз и осложнения
Что такое синдром Кушинга?
Синдром Кушинга (также известный как синдром гиперкортицизма, синдром Иценко-Кушинга или кушингоид) — это термин, использующийся для описания широкого спектра симптомов, которые могут возникать, если у человека в крови сильно повышен уровень гормона, называемого кортизолом.
Наиболее распространенные симптомы синдрома Кушинга:
- увеличение веса.
- округление лица;
- истончение кожи.
Синдром Кушинга часто возникает как побочный эффект лечения кортикостероидами. Кортикостероиды широко используются для уменьшения воспаления и лечения аутоиммунных состояний (состояний, при которых иммунная система работает со сбоями и поражает здоровые ткани организма).
Люди, принимающие высокие дозы кортикостероидов в течение длительного времени, могут иногда испытывать накопление кортизола в крови. Эту форму синдрома Кушинга иногда называют ятрогенным синдромом Кушинга.
Гораздо реже причиной синдрома является опухоль, развивающаяся внутри одной из желез в организме, заставляя железу вырабатывать чрезмерное количество гормонов. Эту форму синдрома иногда называют эндогенным синдромом Кушинга.
Женщины в пять раз более склонны к развитию эндогенного синдрома Кушинга, чем мужчины, причем большинство случаев поражают людей в возрасте от 25 до 40 лет.
Симптомы синдрома Кушинга
Характер симптомов при синдроме Кушинга может быть крайне непредсказуемым. В некоторых случаях симптомы могут развиваться быстро и быть очень тяжелыми. В других случаях симптомы могут развиваться постепенно и быть гораздо мягче.
Увеличение веса и жировые отложения
Наиболее распространенным симптомом синдрома Кушинга является увеличение веса, особенно на груди, животе и лице. Это происходит потому, что кортизол вызывает перераспределение жира в этих областях.
Люди с синдромом Кушинга, как правило, имеют:
- очень тонкие руки и ноги по сравнению с их грудью и животом;
- отложения жира на задней поверхности шеи и плечах;
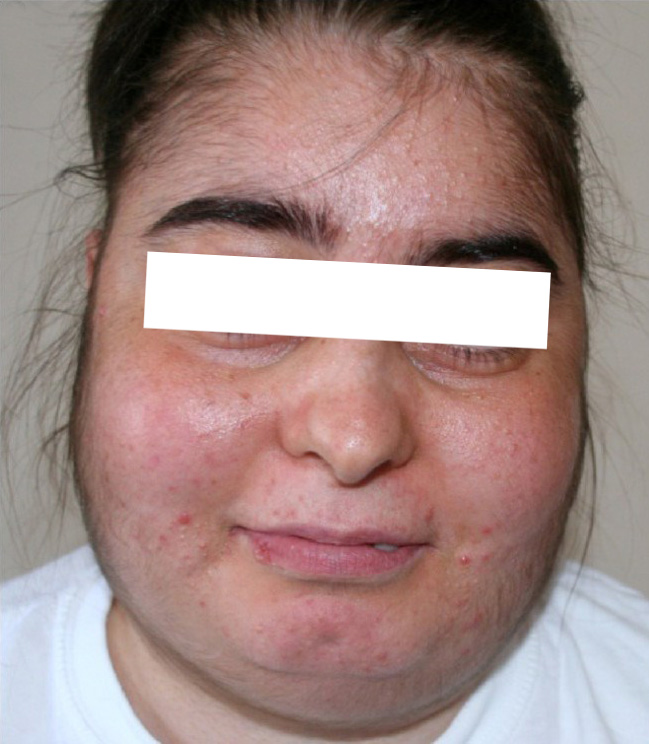
- красное, одутловатое и округлое лицо (см. фото).
Кожные изменения
Симптомы, влияющие на кожу включают:
- тонкую кожу, легко поддающаяся ушибам, потому что кортизол разрушает белки в коже и ослабляет крошечные кровеносные сосуды;
- красновато-фиолетовые растяжки на бедрах, животе, ягодицах, руках, ногах или груди, потому что кортизол делает кожу хрупкой;
- пятна на лице, груди или плечах;
- потемневшая кожа на шее;
- отек ног из-за скопления жидкости;
- сильное потоотделение;
- ушибы, порезы, царапины и укусы насекомых могут заживать очень долго.
Симптомы у мужчин
Дополнительные симптомы у мужчин включают::
- снижение интереса к сексу;
- эректильная дисфункция (неспособность получить или поддерживать эрекцию);
- бесплодие.
Симптомы у женщин
Дополнительные симптомы у женщин включают:
- появление чрезмерных волос на лице и/или теле (гирсутизм);
- нерегулярный менструальный цикл или отсутствующие периодов.
Симптомы у детей
У детей с синдромом Кушинга, может замедлиться рост.
Кости и мышцы
Люди с синдромом часто имеют мышечную слабость в бедрах, плечах, руках и ногах.
Слишком много кортизола может также вызвать ломкость костей (остеопороз). Это может привести к нарушению пораженной кости при выполнении обычных ежедневных действий, таких как сгибание-разгибание и подъем.
Психическое здоровье
Депрессия может быть общим симптомом при синдроме Кушинга. Также больные часто все время чувствуют себя необычно уставшими, что может вызвать чувство депрессии.
Многие люди с синдромом также испытывают быстрые перепады настроения и имеют эмоциональные реакции, кажущиеся неуместными, например, смех или плач без видимой причины.
Другие признаки
Другие признаки синдрома Кушинга включают:
- камни в почках;
- высокое кровяное давление (артериальная гипертензия);
- повышение уровня сахара в крови.
Эти типы симптомов часто остаются незамеченными и обнаруживаются только во время медицинских осмотров и анализов.
Причины синдрома Кушинга
Синдром ятрогенного Кушинга
Большинство случаев синдрома Кушинга связаны с применением кортикостероидов.
Кортикостероиды имеют два основных применения. Они применяются чтобы:
- уменьшить воспаление в организме; это может быть полезно для лечения состояний, таких как астма, и состояний кожи, таких как атопическая дерматит у детей;
- подавить иммунную систему; это может быть полезно для лечения таких болезней, как ревматоидный артрит и красная волчанка, когда иммунная система ошибочно атакует здоровые ткани.
Кортикостероиды доступны в различных формах, включая таблетки (пероральные кортикостероиды), спреи и ингаляторы (ингаляционные кортикостероиды), кремы, лосьоны и инъекции.
Чтобы предотвратить побочные эффекты, кортикостероиды обычно назначают в минимально возможной эффективной дозе. Однако, у людей с тяжелыми симптомами, не реагирующими на другие формы лечения, единственной эффективной альтернативой является назначение долгосрочного курса высоких доз кортикостероидов.
Кортикостероиды содержат синтетическую версию гормона кортизола, поэтому со временем уровень кортизола может повышаться, вызывая синдром Иценко-Кушинга. Люди, злоупотребляющие кортикостероидами или принимающие дозу, превышающую рекомендуемой, также подвержены риску развития синдрома Кушинга.
Риск развития синдрома выше у людей, принимающих пероральные кортикостероиды, хотя это состояние также может повлиять на тех, кто злоупотребляет ингаляционными или местными кортикостероидами.
Эндогенный синдром Кушинга
Эндогенный синдром Кушинга встречается гораздо реже, чем ятрогенный. Это вызвано тем, что тело производит больше кортизола, чем на самом деле нужно.
Наиболее распространенной причиной эндогенного синдрома Кушинга является опухоль (аномальный рост клеток), развивающаяся в гипофизе.
Гипофиз — это орган с размером с горошину в мозгу. Он не производит кортизол, но производит другой гормон, названный гормоном адренокортикотропина (АКТГ). АКТГ стимулирует два небольших органа, которые находятся над почками, известные как надпочечники. Надпочечники и выделяют кортизол в кровь.
Опухоль может нарушить нормальную работу гипофиза, повышая чрезмерный уровень АКТГ, в результате чего надпочечники вырабатывают слишком много кортизола.
Этот тип эндогенного синдрома Кушинга известен как болезнь Иценко-Кушинга. Он ответственен за 70% всех эндогенных случаев и в пять раз чаще развивается у женщин, чем у мужчин.
Менее распространенная причина эндогенного синдрома Кушинга — опухоль, развивающаяся внутри одной из надпочечников. Она составляет около 1 из 10 случаев заболевания.
Еще одна менее распространенная причина известна как эктопический синдром АКТГ. При ней опухоль развивается внутри легкого и начинает вырабатывать гормон АКТГ. Этот тип синдрома Кушинга чаще встречается у мужчин.
Опухоли, развивающиеся внутри гипофиза или надпочечника, как правило, не злокачественные. Помимо симптомов синдрома Кушинга, они обычно не представляют серьезной угрозы для здоровья. Опухоли, развивающиеся внутри легких, иногда могут быть злокачественными. Пока непонятно, почему развиваются эти опухоли.
Диагностика
Постановка успешного диагноза синдрома Кушинга часто может быть сложной, особенно когда симптомы слабо выражены.
Поскольку синдром Кушинга разделяет симптомы с другими, более распространенными состояниями, такими как недостаточная активность щитовидной железы и высокое кровяное давление (гипертония), больного могут направить на различные тесты. В результате может пройти несколько месяцев, прежде чем диагноз подтвердится.
История лекарств
Поскольку использование кортикостероидов является основной причиной синдрома Кушинга, врач спросит, принимает ли человек какие-либо лекарства.
Пациент должен предоставить врачу полный список всех лекарств, которые принимал и использовал, включая таблетки, кремы и лосьоны. О натуральных средствах также нужно не забывать потому, что некоторые природные средства содержат стероиды.
Анализ кортизола
Пациенту, вероятно, понадобится пройти один или несколько следующих тестов, которые используются для измерения уровня кортизола в организме:
- анализ мочи;
- анализ крови;
- анализ слюны — наиболее точный тест, если проводится среди ночи, поэтому могут попросить остаться в больнице на ночь.
Пациенту также могут дать лекарство под названием дексаметазон до того, как попросят сдать анализ крови. Если человек здоров, прием дексаметазона должен снизить уровень кортизола. Если уровень кортизола не изменится, это может указывать на синдром Кушинга.
Ни один из вышеперечисленных тестов не является полностью точным или надежным, но если наблюдается один или несколько аномальных результатов, обычно направляют к врачу, специализирующемуся на лечении гормональных состояний (эндокринологу). Они должны быть в состоянии подтвердить или исключить диагноз синдрома.
Определение первопричины
Как только диагноз синдрома Кушинга будет подтвержден, необходимо будет определить основную причину (если причина не в кортикостероидах), чтобы определить курс лечения.
Первый этап — определить, является ли синдром результатом высокого уровня гормона адренокортикотропина (АКТГ) в крови. Если это так, то это может указывать на наличие опухоли в гипофизе или, реже, в легких.
Низкий уровень АКТГ может указывать на наличие опухоли в одной из надпочечников.
Подозрение на опухоль обычно подтверждается компьютерной томографией (КТ) или магнитно-резонансной томографией (МРТ). Во время КТ/МРТ сканирования сканер делает серию снимков, а компьютер собирает их в детальное изображение.
Иногда, несмотря на проведение КТ/МРТ сканирования, может быть трудно определить, где находится опухоль. В таких обстоятельствах может быть рекомендовано дальнейшее обследование, известное как выборка нижних отделов петросального синуса.
У пациента берется образец крови из вен гипофиза и предплечья, и сравнивается уровень АКТГ в обоих образцах. Если уровень выше в гипофизарной вене, возможно, причиной является опухоль в гипофизе. Если уровни схожи, возможно, причиной является опухоль в других местах легких. Далее могут быть проведены рентгенография и КТ/МРТ-сканирование грудной клетки для проверки тканей легких.
Это может занять значительное количество времени, прежде чем исследования завершаться и будет поставлен полный диагноз. Иногда требуются повторные сканирования.
Тем временем врач может принять решение о лечении синдрома Кушинга с помощью таких препаратов, как метирапон, чтобы уменьшить количество кортизола. Если это так, больному придется остаться в больнице на несколько дней, чтобы можно было следить за приемом таблеток.
Лечение синдрома Кушинга
Лечение синдрома Кушинга будет зависеть от причины высокого уровня кортизола. Если у больного ятрогенный синдром Кушинга, вызванный приемом кортикостероидов, необходимо постепенно уменьшать дозу, а затем прекратить прием кортикостероидов.
Если у пациента эндогенный синдром Кушинга, вызванный опухолями, применяются следующие варианты лечения:
- препараты, ингибирующие кортизол;
- хирургия;
- радиотерапия.
Кортикостероиды
Если кортикостероиды принимались только в течение нескольких дней, возможно, можно сразу же безопасно прекратить их прием. Однако, большинство людей с синдромом Кушинга принимают кортикостероиды в больших дозах в течение долгого времени, поэтому отменять дозу сразу небезопасно.
Это потому, что если принимать кортикостероиды в течение длительного времени, организм может перестать вырабатывать натуральные стероиды. Поэтому, если вдруг перестать принимать лекарства, могут возникнуть такие симптомы, как:
- усталость;
- слабость;
- потеря веса;
- головокружение;
- понос.
Другим фактором является состояние, при котором в первую очередь выписывался препарат. В некоторых случаях может быть эффективное нестероидное лечение. Однако, если это не так, могут посоветовать продолжать принимать кортикостероиды, пока симптомы этого состояния не будут взяты под контролем.
Не существует единого плана на все случаи отмены лечения кортикостероидами. Тем не менее, для большинства людей рекомендуются следующие шаги:
- Уменьшите дозировку от высокой дозы до средней или средней-высокой дозы.
- Затем переключитесь на еще более низкую дозу или, в качестве альтернативы, принимайте лекарства только через день.
- Затем, через несколько недель или месяцев, сделайте анализ крови, чтобы увидеть, производит ли организм натуральные стероиды.
Если после описанных выше шагов организм вырабатывает натуральные стероиды, лечение кортикостероидами следует прекратить. Если организм не вырабатывает натуральные стероиды, можно рекомендовать продолжать лечение в низких дозах еще в течение 4-6 недель, прежде чем проводить повторные анализы.
Время, необходимое для безопасного прекращения приема кортикостероидов, может варьироваться от нескольких месяцев до года. В это время может понадобиться дополнительное лечение, чтобы компенсировать некоторые возникающие симптомы синдрома Кушинга, например, прием лекарств для снижения артериального давления.
Ингибиторы кортизола
Препараты, ингибирующие кортизол, предназначены для блокирования побочных эффектов кортизола. Они, как правило, используются только на краткосрочной основе в качестве подготовки к операции. Иногда ингибиторы используются в течение короткого времени после операции или лучевой терапии, чтобы сделать эти виды лечения более эффективными.
Тем не менее, иногда люди, не желающие или не способные перенести операцию, принимают ингибирующие кортизол препараты на длительной основе. Кетоконазол и метирапон являются двумя широко используемыми ингибиторами кортизола.
Побочные эффекты кетоконазола включают:
- сонливость;
- головные боли;
- нерегулярные циклы у женщин;
- отсутствие интереса к сексу;
- отек груди у мужчин.
Побочные эффекты метирапона включают:
- высокое кровяное давление (гипертония);
- появление прыщей;
- чрезмерный рост волос на лице и коже.
Поскольку кетоконазол может вызывать рост груди у мужчин (гинекомастию), обычно рекомендуется метирапон. Точно так же, поскольку метирапон может вызвать чрезмерный рост волос, женщинам обычно рекомендуется принимать кетоконазол.
Хирургия
Операция может быть необходима для удаления или уничтожения опухоли в гипофизе или надпочечниках. Удаление опухоли из легких намного сложнее и может быть невозможным.
Хирургия гипофиза
Под общим наркозом хирург удалит опухоль гипофиза через ноздрю или через отверстие, сделанное за верхней губой, прямо над передними зубами.
Такой подход позволяет хирургу достичь гипофиза без необходимости оперировать основную часть головы. Это снижает риск осложнений, например, попадание инфекций.
Этот тип хирургии имеет хороший послужной список успеха. Около 4-х из 5-и симптомов у людей полностью излечиваются.
Лапароскопическое удаление надпочечников
В большинстве случаев нужно удалить только одну из надпочечников. Обычно это делается с помощью лапароскопической хирургии, при которой хирург делает небольшой разрез в животе и пропускает крошечные инструменты через разрез, чтобы удалить надпочечник. Преимущество этого подхода заключается в том, что больной почти не будет испытывать боли после операции.
Этот тип хирургии также имеет хорошие показатели успеха. У 2-х из 3-х людей симптомы полностью излечиваются.
Если опухоль в легких
Во многих случаях опухоль расположена глубоко внутри легкого, поэтому невозможно безопасно удалить или уничтожить ее без серьезного повреждения легких. Альтернативным подходом является использовании препаратов, ингибирующих кортизол, или в полном удалении надпочечников, что остановит выработку кортизола.
Радиотерапия
Если операция на гипофизе оказывается безуспешной, лучевая терапия является дополнительным лечением, при котором высокоэнергетические волны могут использоваться для сокращения опухоли.
Тип радиотерапии, известный как стереотаксическая радиохирургия, все чаще используется для лечения опухолей гипофиза. Терапия включает в себя использование серии подвижных рамок, чтобы держать голову в точном месте. Затем компьютер посылает энергетические лучи в точное место опухоли гипофиза.
Стереотаксическая радиохирургия сводит к минимуму вероятность случайного повреждения других частей мозга. Обычно процедура проводиться всего в один сеанс.
Стереотаксическая радиохирургия доступна только в ряде специализированных центров, поэтому, скорее всего, больному придется уехать из дома, чтобы пройти курс лечения. Также может быть список ожидания, пока лечение не станет доступным. Результаты терапии хорошие, у 3-х из 4-х человек симптомы полностью пропадают.
Неудачи при терапии
Если хирургическое вмешательство на гипофизе, надпочечниках и/или лучевая терапия не приводят к излечению, может быть рекомендовано хирургическое удаление обеих надпочечников, чтобы они больше не вырабатывали кортизол.
Этот вариант лечения может быть настоятельно рекомендован, если симптомы синдрома Кушинга ставят под угрозу долгосрочное здоровье, например, плохо контролируемое высокое кровяное давление.
Осложнения хирургии
Потеря гормональной функции
Хирург постарается сохранить как можно больше гипофиза или надпочечников, чтобы сохранить нормальные функции выработки гормонов. Однако в некоторых случаях это невозможно, особенно если опухоль довольно большая.
Люди, у которых был удален весь надпочечник, потеряют нормальную гормональную функцию. Те, кто проходит лучевую терапию, также имеют значительный риск потери нормальной гормональной функции.
Если больной теряет нормальную гормональную функцию, придется принимать синтетические версии гормонов, чтобы заменить их. Это иногда называют заместительной терапией гидрокортизоном (не путать с заместительной гормональной терапией, которая используется для лечения симптомов климакса).
Гидрокортизон выпускается в форме таблеток. Большинству людей нужно принимать одну или две таблетки в день. В некоторых случаях железы могут восстановить нормальную функцию через несколько месяцев, поэтому лечение можно будет прекратить. Другим людям может потребоваться принимать гидрокортизон до конца жизни.
Большинство людей хорошо переносят гидрокортизон, но может потребоваться некоторое время, чтобы определить, какая доза является наиболее подходящей. В это время у больного могут быть побочные эффекты, подобные синдрому Кушинга, такие как увеличение веса и истончение кожи.
Синдром Нельсона
Синдром Нельсона является относительно распространенным осложнением, встречающийся у людей, у которых были удалены обе надпочечники, потому что они не реагировали на хирургическое вмешательство или лучевую терапию.
Синдром Нельсона — это когда в гипофизе развивается быстрорастущая опухоль. Симптомы включают:
- потемнение кожи;
- головные боли;
- нарушения зрения, такие как частичная потеря зрения или двоение в глазах (диплопия).
Синдром Нельсона плохо изучен, как с точки зрения его причин, так и с точки зрения его распространенности. Одно исследование, проведенное много лет назад, показало, что у каждого четвертого человека, у которого были удалены оба надпочечника, развивался синдром Нельсона. Однако сегодня, эта цифра, вероятно, будет ниже из-за улучшений в лечении синдрома Кушинга.
Для лечения синдрома Нельсона рекомендуется хирургическое удаление опухоли. За этим может последовать дополнительный курс лучевой терапии, как обсуждалось выше.
Прогноз и осложнения
С лечением у людей с синдромом Кушинга, как правило, хорошие перспективы. Однако время, необходимое для установления контроля над симптомами, может широко варьироваться от нескольких недель до пары лет.
Если синдром Кушинга не лечить, перспективы гораздо менее благоприятны, потому что чрезмерный уровень кортизола может вызвать высокое кровяное давление (гипертонию). Высокое кровяное давление увеличивает риск сердечного приступа, инсульта или того и другого, которые могут быть смертельными.