Что такое язва Бурули?
Язва Бурули (сокр. ЯБ) — инфекционное заболевание, вызываемая бактерией Mycobacterium ulcerans, является одной из самых малоизученных, но излечимых тропических болезней. Возбудитель болезни принадлежит к семейству бактерий, вызывающих туберкулез и лепру (болезнь Хансена), однако язве Бурули было уделено меньше внимания, чем этим болезням.
Инфекция приводит к обширным поражениям кожи и мягких тканей с образованием больших язв, обычно на ногах и руках. Без своевременно начатого лечения больные часто страдают от длительного нарушения функций, такого как ограничение движений в суставах, а также явных косметических проблем. Диагностика и лечение на ранних этапах имеют жизненно важное значение для предотвращения таких нарушений функций.
ЯБ зарегистрирована более чем в 30 странах с тропическим и субтропическим климатом, но случаи заболевания возможны и в других странах, где болезнь еще не зарегистрирована. Из-за ограниченных знаний о заболевании и очагах ее распространения, а также из-за того, что, в основном, эта болезнь поражает бедные сельские общины, регистрируется лишь незначительная часть заболеваний.
В настоящее время достигнут устойчивый прогресс для создания инструментов диагностики, точного понимания путей передачи инфекции и разработки лечения и профилактики, что открывает возможности для успешной борьбы против болезни.
История
В 1897 г. сэр Альберт Кук, британский врач, работающий в больнице Менго в Кампале, Уганда, описал кожные язвы, характерные для язвы Бурули. В 1948 г. профессор Питер МакКаллэм и его коллеги в Австралии подробно описали болезнь, наблюдаемую у 6 пациентов в районе Беарнсдейл около Мельбурна. Они стали первыми учеными, выделившими изолят организма-возбудителя — Mycobacterium ulcerans. В южной Австралии болезнь по-прежнему называют язвой Беарнсдейла.
В 1960-х годах произошло много случаев заболевания в графстве Бурули (сейчас район Накасонгола) в Уганде, что привело к появлению самого распространенного названия болезни — язва Бурули. С 1980 г. заболевание стала быстро распространяться в некоторых других частях мира, в частности, в западной Африке, что побудило Всемирную организацию здравоохранения (ВОЗ) к принятию мер в 1998 г.
Учитывая все более широкое географическое распространение ЯБ, ее тяжелые последствия и ограниченные знания о болезни, Всемирная ассамблея здравоохранения (ВАЗ) в 2004 г. приняла резолюцию об улучшении эпиднадзора за ЯБ и борьбы с ней и об ускорении научных исследований в области разработки лучших инструментов для борьбы с ней.
Причина язвы Бурули
Mycobacterium ulcerans (M. ulcerans) является микобактерией окружающей среды. Последние данные свидетельствуют о том, что этот микроорганизм не живет свободно в окружающей среде, как считалось ранее, а скорее всего занимает особую нишу в водной среде (например, мелкие водяные животные, биопленки), откуда с помощью неизвестного механизма он передается людям.
Несмотря на медленный рост, культуры M. ulcerans можно вырастить из материала, взятого из мест поражений у человека, в среде, используемой для микобактерий, при поддержании температуры на уровне 29-33°С (ниже, чем для M. tuberculosis).
Штаммы M. ulcerans из разных географических районов (Африки, Америки, Азии и Австралии) несколько отличаются друг от друга, однако родство разных штаммов и сила их воздействия на людей не установлены.
M. ulcerans производит разрушительный токсин, миколактон, который вызывает поражение тканей и подавляет иммунную систему. Токсическое воздействие миколактона, в значительной степени, объясняет вирулентность этого микроорганизма.
Передача
Точный способ передачи инфекции все еще находится в стадии изучения. Некоторые пациенты утверждают, что язвы образуются на месте предшествующих травм. По результатам исследований можно предположить, что некоторые насекомые отряда Hemiptera (Naucoridae и Belostomatidae) могут содержать M. ulcerans в своих слюнных железах и передавать болезнь животным.
Исследования проведенные в Австралии выявили положительную реакцию на ДНК M. ulcerans у комаров, которые водятся на солончаках, хотя передача болезни этим видом комаров не установлена. Ведутся дальнейшие исследования для установления точной роли насекомых и других факторов в передаче болезни человеку. В случае подтверждения этих предположений ЯБ будет единственной из известных микобактериальных инфекций, передаваемых насекомыми.
Эпидемиология
Язвой Бурули часто заболевают люди, живущие возле водоемов — рек с медленным течением, прудов, болот и озер; также имеют место случаи заболевания после наводнений. Такая деятельность вблизи водоемов, как сельское хозяйство, является фактором риска, а ношение защитной одежды снижает риск заболевания.
Причины растущего распространения ЯБ остаются неясными. Болезнь поражает людей всех возрастов и обоих полов, но основное число пациентов составляют дети в возрасте до 15 лет. В целом, разницы между коэффициентами заражения мужчин и женщин нет.
Болезнь может привести к поражению любой части тела, но примерно в 90% случаев язвы возникают на конечностях, а 60% всех язв приходится на нижние конечности.
В отличие от туберкулеза (ТБ), данных, свидетельствующих о том, что ВИЧ-инфекция предрасполагает к заболеванию человека ЯБ, нет. Нет также данных и о том, что заболевание может передаваться от человека человеку. Сезонные колебания заболеваемости незначительны.
Распространенность
Язва Бурули зарегистрирована в 30 странах Африки, Америки, Азии и Западной части Тихого океана, главным образом, в районах с тропическим и субтропическим климатом. В Кот-д’Ивуаре с 1978 по 2006 годы зарегистрировано примерно 24 000 случаев заболевания. В Бенине с 1989 по 2006 годы зарегистрировано около 7000 случаев; в Гане с 1993 года — более 11 000 случаев. В последнее время возрастает число случаев заболевания ЯБ в Австралии: 25 случаев — в 2004 году, 47 — в 2005 году и 72 — в 2006 году.
Большинство из последних случаев произошло в штате Виктория и городе Пойнт Лонсдейл. Поступает все больше сообщений о случаях заболевания в Габоне, Камеруне, Конго, Судане, Того и Уганде. В ноябре 2006 года, через 30 лет после последнего официального сообщения, проведена оценка в юго-восточной Нигерии, которая подтвердила несколько случаев заболевания ЯБ.
Сообщается о случаях заболевания в Китае, но степень распространенности там болезни неизвестна. В последних сообщениях впервые предполагается, что районы Бразилии, граничащие с Французской Гайаной, могут быть эндемичными по ЯБ. Эти данные могут лишь указывать на присутствие болезни, но не давать представления о масштабах проблемы.
Согласно данным из 14 стран, в 2018 г. было зарегистрировано 2713 случая с подозрением на язву Бурули, по сравнению с 2129 случаями в 2017 г.; наибольшее число заболевших было выявлено в Гане, Австралии и Нигерии.
Для точного определения распространенности и бремени болезни потребуется значительная исследовательская работа по следующим причинам:
- работники здравоохранения и общее население имеют недостаточные знания о болезни, что приводит к занижению сведений;
- наиболее подвержены заболеванию ЯБ жители отдаленных сельских районов, которые имеют мало контактов с системами здравоохранения;
- разнообразие клинических проявлений болезни приводит к тому, что ЯБ ошибочно принимают за другие тропические кожные болезни и язвы;
- во многих странах ЯБ не является болезнью, подлежащей регистрации.
По этим и другим причинам трудно установить точное число людей, страдающих от язвы Бурули, а также размер и местоположение эндемичных районов. Системы эпиднадзора как в эндемичных странах, так и в странах, не регистрирующих случаев ЯБ, но граничащих с эндемичными странами, должны соблюдать бдительность.
В отдельных случаях ЯБ заболевают жители Северной Америки и Европы, вернувшиеся из поездок в эндемичные районы, что может создать большую проблему в диагностике для врачей, не знакомых с этой болезнью.
Признаки и симптомы язвы Бурули
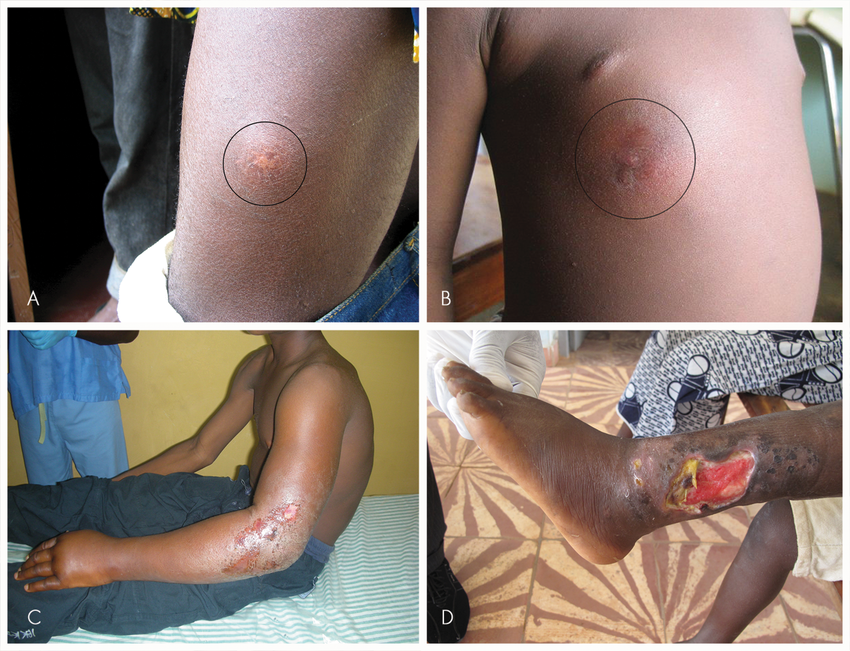
Язва Бурули часто начинается с образования безболезненной, подвижной подкожной опухоли, называемой узлом (см. фото). Болезнь может проявиться в виде крупного уплотнения или диффузной опухоли на ногах и руках.
Изоляты M. ulcerans, выделенные при разных клинических формах болезни в одном и том же географическом районе, оказываются идентичными, что позволяет предположить, что разные клинические проявления, в значительной степени, обусловлены особенностями самого больного.
Из-за способности миколактона подавлять иммунную систему, а, возможно, и в результате действия других неизвестных механизмов, заболевание развивается без боли и повышения температуры, что частично объясняет тот факт, что заболевшие люди часто не обращаются сразу же за медицинской помощью.
При отсутствии лечения образуются массивные язвы с характерными размытыми границами. Иногда поражаются кости, что вызывает сильные деформации. Почти у четверти пациентов рубцевание язв при заживлении может приводить к скованности движений конечностей и другим постоянным ограничениям функций.
Другие болезни, похожие на ЯБ, включают: тропические фагеденические язвы, часто называемые тропическими язвами; лейшманиоз, в частности, в Южной Америке; онхоцеркозные узлы и грибковые кожные инфекции.
Диагностика
Диагностика и лечение язвы Бурули основаны, главным образом, на клинических данных, полученных опытными работниками здравоохранения в эндемичных районах. Лабораторный диагноз редко используется для принятия решений в отношении лечения в связи с материально-техническими и оперативными трудностями. Тем не менее, для ретроспективного подтверждения клинического диагноза можно использовать лабораторный анализ мазков и тканей, взятых во время лечения, однако это делается редко.
Наиболее часто применяются следующие четыре метода лабораторного подтверждения:
- Непосредственное исследование мазка. Исследование мазков из язв или биопсированных тканей, которое можно быстро провести в местных медицинских учреждениях, где также проводится микроскопия ТБ. Этот метод имеет невысокую чувствительность (около 40%), так как бациллы M. ulcerans неравномерно распределяются в тканях, а их число со временем уменьшается.
- Выращивание M. ulcerans. Эта процедура, проводимая на мазках из язв или биопсированных тканях, занимает 6-8 недель и более; чувствительность примерно 20-60%.
- Полимеразная цепная реакция (ПЦР). Тест на мазках из язв или биопсированных тканях, результаты которого можно получить за два дня; чувствительность около 98 %.
- Гистопатология. Для этого метода требуется биопсия тканей; чувствительность около 90%; этот метод полезен при проведении дифференциальной диагностики — в случае, если результаты методов 1-3 оказались негативными.
Однако, методы 2-4 доступны лишь для справочных и исследовательских лабораторий, которые часто удалены от эндемичных районов. Недавно был разработан новаторский метод ПЦР на основе сухих реагентов, который может использоваться в лабораториях районных больниц.
Необходимо срочно разработать простой и быстрый диагностический тест на ЯБ для проведения на местах, так как на ранней стадии болезни (на стадии узлов) можно применять местное и недорогое лечение. Однако, чем более ранняя стадия у болезни, тем сложнее ее клинический диагноз. Концентрация токсина M. ulcerans в язве превышает концентрацию бацилл, что позволяет предположить, что создание антител к миколактону сделает возможным быстрое диагностическое тестирование на местах.
Кроме того, в геноме, секвенированном из M. ulcerans, обнаружены протеины, присущие только M. ulcerans. Тестирование этих протеинов как потенциальных антигенов для разработки простого диагностического теста крови и создание антител к миколактону являются важнейшими исследовательскими приоритетами.
Лечение язвы Бурули
Ниже приводятся текущие рекомендации для лечения язвы Бурули:
- Комбинированное применение рифампицина и стрептомицина/амикацина в течение 8 недель в качестве лекарств первой линии при всех активных формах болезни. Узлы или неосложненные случаи заболевания можно лечить амбулаторно.
- Хирургические операции для удаления некротической ткани, устранения кожных дефектов и коррекции деформаций.
- Вмешательства для минимизации или предотвращения инвалидности.
Опыт, накопленный в результате лечения примерно 300 пациентов в Бенине, Камеруне и Гане, показывает, что лечение рифампицином и стрептомицином (РС) на протяжении 8 недель, в соответствии с руководящими принципами ВОЗ, приводит к полному заживлению почти 50% язв Бурули.
Интересно также то, что некоторых пациентов можно лечить амбулаторно. Рецидивы после лечения антибиотиками случаются менее чем в 2% случаях по сравнению с 16% — 30% при одном только хирургическом вмешательстве. В связи с таким обнадеживающим развитием событий меняется стратегия борьбы с ЯБ и ее лечения, которое до 2004 года фокусировалось на хирургическом вмешательстве.
Профилактика
Противотуберкулезная вакцина Кальметта-Герена (БЦЖ) предоставляет некоторую кратковременную защиту от болезни. Несмотря на ограниченный характер защиты, обеспечение всеобщего охвата вакцинацией БЦЖ в охваченных болезнью сельских районах может оказаться полезным.
Улучшенные вакцины на основе БЦЖ, рациональная аттенуация живых изолятов M. ulcerans или субъединичные вакцины на основе поверхностных протеинов или самого токсина, являются потенциальными направлениями исследований вакцин.
Безопасная и эффективная вакцина, которую можно направлять в появляющиеся новые эндемичные районы, может стать самым эффективным способом борьбы против ЯБ в долгосрочной перспективе.
Социальные и культурные аспекты
В развивающихся странах социально-культурные представления и нормы оказывают сильное влияние на тот факт, что люди, страдающие ЯБ, предпочитают не обращаться за медицинской помощью. Чаще всего они прибегают к народной медицине.
Помимо высокой стоимости хирургических вмешательств, их останавливает также страх перед операциями и обеспокоенность в отношении будущих шрамов и возможных ампутаций.
Стигматизация из-за явных физических недостатков также является препятствием на пути обращения людей за медицинской помощью. В результате большинство пациентов обращается за помощью слишком поздно, а прямые и косвенные расходы при этом становятся значительными.
ЯБ лежит тяжелым бременем на немногочисленных медицинских учреждениях в охваченных болезнью районах. Длительная госпитализация, зачастую более трех месяцев на одного пациента, представляет огромную потерю производительности труда для взрослых пациентов и кормильцев семей и потерю возможностей обучения для детей.
Длительный уход за инвалидами, большинством из которых являются дети в возрасте до 15 лет, является дополнительным дорогостоящим бременем для их семей.