- Что такое макулодистрофия сетчатки глаза?
- Типы макулярной дегенерации
- Статистика макулодистрофии сетчатки глаза
- Причины и факторы риска макулярной дегенерации
- Возраст
- Курение
- Недостаток упражнений
- Питание
- Наследственность
- Генетические факторы
- Операция по удалению катаракты
- Сахарный диабет
- Возможные предрасполагающие факторы
- Прогрессирование дегенерации желтого пятна
- Сухая дегенерация желтого пятна
- Влажная (мокрая) макулярная дегенерация
- Диабетическая ретинопатия
- Симптомы макулодистрофии сетчатки глаза
- Сухая дегенерация желтого пятна
- Влажная макулярная дегенерация
- Диабетическая ретинопатия
- Клиническое обследование дегенерации желтого пятна
- Как диагностируется дегенерация желтого пятна?
- Сухая дегенерация желтого пятна
- Влажная макулярная дегенерация
- Диабетическая ретинопатия
- Другие обследования глаз
- Лечение макулодистрофии сетчатки глаза
- Сухая дегенерация желтого пятна
- Антиоксидантные добавки
- Влажная макулярная дегенерация
- Ингибиторы фактора роста эндотелия сосудов (анти-VEGF)
- Лазерная терапия
- Операция макулодистрофии
- Радиотерапия
- Диабетическая макулопатия
- Прогноз макулодистрофии
Что такое макулодистрофия сетчатки глаза?
Макулодистрофия сетчатки глаза (дегенерация желтого пятна или макулярная дегенерация) — это заболевание, при котором поражается пятно в центральной части сетчатки глаза, известный как макула (жёлтое пятно). Во всем мире она является основной причиной потери зрения и около 50% нарушений зрения.
Состояние характеризуется потерей человеком остроты центрального зрения, то есть той части, которое используется для задач, требующих четкого внимания, включая чтения, письма и вождения.
По мере ухудшения остроты центрального зрения человек (то, что он видит в центре своего поля зрения) теряет фокусировку, хотя его периферическое зрение (боковое зрение) видят нормально. Хотя периферическое зрение не затронуто, дегенерация желтого пятна может привести к настолько серьезной потере зрения, что многие люди с этим заболеванием считаются официально слепыми.

Справа на изображении пример как видят с макулодистрофией сетчатки глаза, а слева зрение здорового человека.
Типы макулярной дегенерации
Макулодистрофия сетчатки глаза (дегенерация желтого пятна) может быть классифицирована как:
- Сухая дегенерация желтого пятна (географическая атрофия): Сухая дегенерация желтого пятна является одной из форм макулодистрофии сетчатки глаза, которая прогрессирует медленно и вызывает постепенную умеренную или тяжелую потерю зрения. Большинство (90%) случаев дегенерации желтого пятна являются сухими;
- Влажная макулярная дегенерация (неоваскулярная или экссудативная макулярная дегенерация): Влажная макулярная дегенерация является формой макулодистрофии, характеризующейся быстрым началом. Возникает в результате процесса, известного как неоваскуляризация (разрастание сосудов), которая вызывает росс аномальных кровеносных сосудов под макулярной сетчаткой. Только около 10% макулярной дегенерации имеет неоваскулярное происхождение. Тем не менее, эта форма состояния объясняет большую часть слепоты, связанной с дегенерацией желтого пятна;
- Диабетическая макулопатия: диабетическая ретинопатия или диабетическая болезнь глаз — это состояние, которым страдает примерно треть пациентов с диабетом. Болезнь часто включает в себя только дегенерацию периферической сетчатки, отвечающей за боковое зрение. Однако, иногда она также затрагивает центральное зрение человека, вызывая дегенерацию желтого пятна, и в этом случае его называют как диабетическая макулопатия.
Макулодистрофия сетчатки глаза также иногда возникает в результате травмы глаз, инфекции или воспаления.
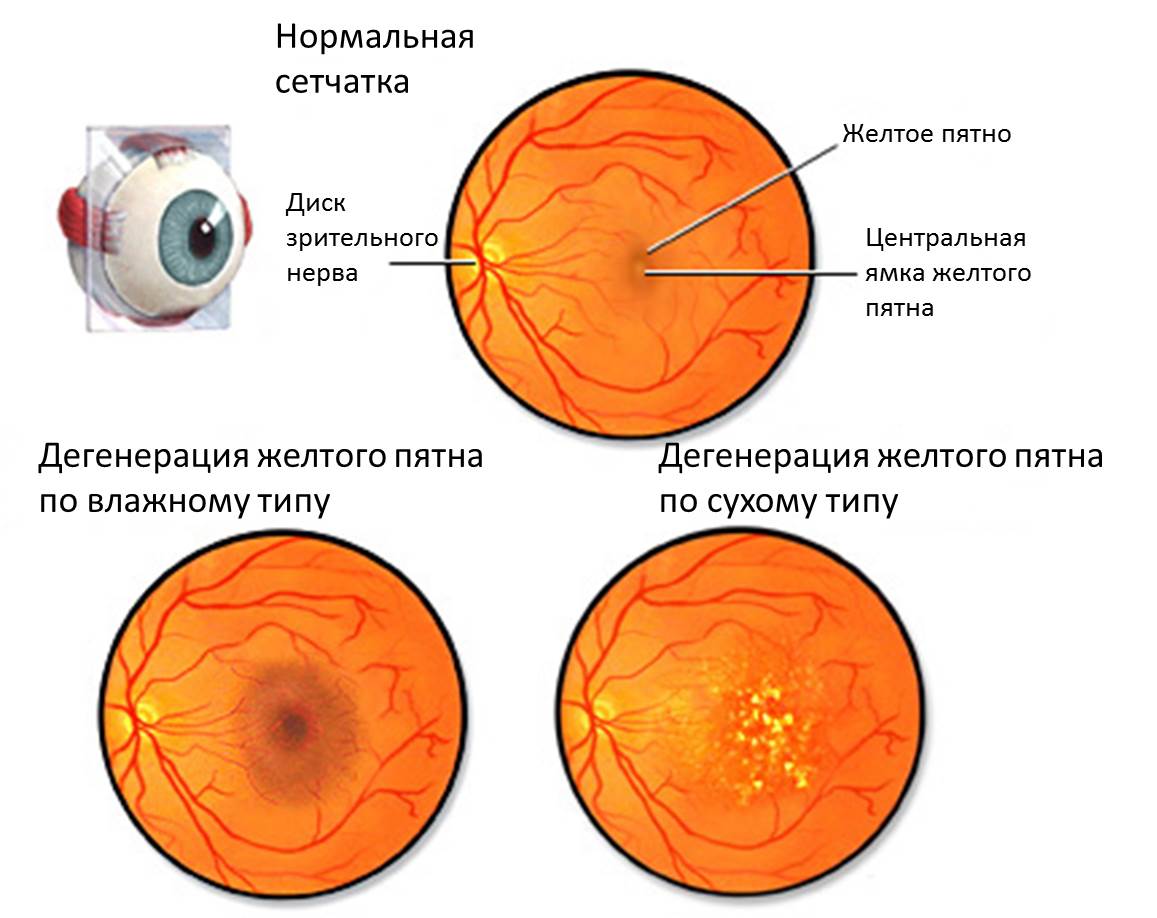
Дегенерация желтого пятна (как влажная, так и сухая) также может быть классифицирована в зависимости от возрастной группы людей, у которых она возникла.
Подавляющее большинство дегенераций желтого пятна наблюдается у пожилых людей и частично вызвано процессом старения, известным как возрастная дегенерация желтого пятна.
В редких случаях макулодистрофия может быть генетического происхождения и встречается у молодых людей (редко у детей), в медицине данная форма болезни называется ювенильной макулярной дегенерацией или болезнью Штаргардта.
Статистика макулодистрофии сетчатки глаза
Дегенерация желтого пятна обычно поражает людей в возрасте старше 50 лет, у которых острота зрения (резкость зрения) снижается медленно естественным образом. Во всем мире это основная первопричина потери зрения (слепоты) и около 50% нарушений зрения.
В России это является основной причиной серьезных нарушений зрения у пожилых людей. У около 15% населения в возрасте 50 лет появляются симптомы ранней дегенерации желтого пятна. На ранних стадиях состояние не влияет на зрение человека, но существует повышенный риск развития поздней или прогрессирующей макулодистрофии сетчатки глаза, что приводит к серьезной потере зрения.
Риск угрожающей зрению макулярной дегенерации возрастает экспоненциально с возрастом. В возрастной группе 40-49 лет распространенность составляет 0,8% по сравнению с 16% в возрасте старше 90 лет.
В течение 20 лет диабетическая ретинопатия поражает, по оценкам, треть людей в мире, страдающих диабетом. Около 7,5% людей страдают диабетом, поэтому через двадцать лет 2,5% населения будут страдать диабетической ретинопатией. Однако неясно, какая часть этих случаев связана с дегенерацией макулярной сетчатки, а какая — только с дегенерацией периферической сетчатки.
В редких случаях дегенерация желтого пятна может развиться у молодых людей, и почти всегда вследствие генетической предрасположенности.
Причины и факторы риска макулярной дегенерации
Возраст
Риск макулодистрофии сетчатки глаза увеличивается, когда человек становится старше. Заболевание обычно поражает людей в возрасте 50 лет, называют её возрастной дегенерацией желтого пятна.
Риск увеличивается экспоненциально с увеличением возраста. Старики в возрасте 90 лет имеют 25%-ю вероятность серьезной потери зрения из-за дегенерации желтого пятна по сравнению с 1-2% риска пожилых людей в возрасте 50 лет.
Курение
Курение является четко установленным изменяемым фактором риска дегенерации желтого пятна. Например, результаты трех крупных перекрестных исследований показали, что у курильщиков более чем в 3 раза выше вероятность развития возрастной макулярной дегенерации по сравнению с некурящими.
Существует также доказательство того, что чем больше человек курит, тем выше риск дегенерации желтого пятна.
Недостаток упражнений
Имеющиеся данные свидетельствуют о том, что регулярные физические упражнения снижают риск дегенерации желтого пятна у человека, и, следовательно, отсутствие физических упражнений увеличивает риск макулодистрофии.
Например, одно исследование показало, что у людей, которые выполняли физические упражнения не менее 30 минут три раза в неделю, вероятность дегенерации желтого пятна на 70% снизилось, чем у тех, кто этого не делал. Однако неясно, является ли эта связь прямой или косвенной, в результате других преимуществ регулярных упражнений для здоровья (например, улучшение состояния сердечно-сосудистой системы).
Питание
Имеются данные, свидетельствующие о том, что ряд факторов, влияющих на питание, влияют на прогрессирование возрастной макулярной дегенерации (насколько быстро ухудшается зрение у человека с таким заболеванием).
Например, в одном исследовании сообщалось, что лица, не страдающие диабетом, но с высоким гликемическим индексом (мерой доли углеводов в рационе и степени, в которой они повышают уровень сахара в крови) с большей вероятностью заболеют возрастной дегенерацией желтого пятна, чем те у кого гликемический индекс низкий.
Соблюдайте здоровую, сбалансированную диету. Ограничьте потребление жиров, ешьте жирную рыбу два-три раза в неделю, ешьте темно-зеленые листовые овощи и свежие фрукты ежедневно и несколько орехов в неделю.
Наследственность
Люди с семейной историей дегенерации желтого пятна имеют более высокий риск развития состояния, чем те, у кого в семье его не было. В одном исследовании сообщалось о более чем в 10 раз повышенном риске дегенерации желтого пятна у лиц с братьями и сестрами, страдающими этим заболеванием. Другое исследование показало, что существует 50%-ная вероятность развития дегенерации желтого пятна при наличии семейной истории макулодистрофии.
Генетические факторы
Некоторые люди генетически предрасположены к макулодистрофии сетчатки глаза, и у них обычно заболевание развивается в раннем возрасте, иногда в детстве. Макулярная дегенерация генетического происхождения не совсем понятна, но считается, что она связана с мутацией ряда генов. Однако необходимы дальнейшие исследования, чтобы определить влияние генной мутации на развитие генетической макулодистрофии.
Генетические заболевания, связанные с макулярной дегенерацией в раннем возрасте, включают:
- Болезнь Беста (состояние, характеризующееся накоплением желтого пигмента вокруг макулы, который вызывает повреждение клеток);
- Болезнь Штаргардта (генетически наследуемая форма дегенерации желтого пятна, поражающая детей в возрасте 7-12 лет);
- Дистрофия Сорсби (генетическое заболевание, поражающее детей с характеристиками, схожими с мокрой дегенерацией желтого пятна).
Операция по удалению катаракты
Два крупных зарубежных исследования показали повышенный риск дегенерации желтого пятна у людей, которые перенесли операцию по удалению катаракты, по сравнению с теми, кто этого не делал.
Первое, Австралийское исследование сообщило о более чем в 3 раза повышенном риске мокрой и сухой макулярной дегенерации у пациентов, перенесших операцию по удалению катаракты, по сравнению с пациентами, которым её не проводили.
Другое исследование в Соединенных Штатах также сообщило о более чем в 3 раза увеличенном риске поздней угрожающей зрению дегенерации желтого пятна у пациентов с хирургическим вмешательством при катаракте.
Сахарный диабет
Диабет является ключевым фактором риска диабетической ретинопатии. У треть больных сахарным диабетом ретинопатия развивается через 20 лет после появления диабета, и некоторые из этих случаев связаны с макулярной дегенерацией (другие — с периферической сетчаткой, но не с макулярной).
Наибольшему риску подвергаются больные сахарным диабетом, артериальной гипертензией и гиперлипидемией (аномально повышенный уровень липидов в крови), которые плохо контролируются.
Возможные предрасполагающие факторы
Исследования показали, что у следующих факторов возможна есть связь между конкретным фактором риска и риском развития макулодистрофии сетчатки глаза:
- Гипертония: Некоторые исследования обнаружили связь между гипертонией и дегенерацией желтого пятна.
- Фактор H: Есть новое исследование того, что существует связь между фактором комплемента H и развитием макулярной дегенерации. Фактор комплемента H является важной частью системы комплекса сложных белков, которая в свою очередь является неотъемлемой частью иммунной системы организма.
- Голубой цвет глаз. Голубой цвет радужной оболочке глаза связан с возрастной дегенерацией желтого пятна.
- Воздействие солнечного света: Между воздействием солнечного света и развитием макулярной дегенерации обнаружена связь. Эта связь была объяснена высоким уровнем воздействия солнечного излучения, вызывающего повреждение глаз, которое затем может привести к макулодистрофии сетчатки глаза в более позднем возрасте.
Прогрессирование дегенерации желтого пятна
Начало и прогрессирование макулодистрофии варьируются в зависимости от типа.
Сухая дегенерация желтого пятна
Сухая дегенерация желтого пятна характеризуется медленным началом и прогрессированием. Состояние обычно остается бессимптомным в течение многих лет и может повлиять на один или оба глаза.
Сухая дегенерация желтого пятна обусловлена географической атрофией (разрушением кровеносных сосудов) в области сетчатки и разрушением эпителиального пигмента сетчатки, мембраны, которая отделяет сосудистую оболочку и сетчатку.
Пациенты с поражением только одного глаза могут компенсировать это своим хорошим глазом, и не осознавать то, что их зрение ухудшается уже в течение более длительного периода времени. В случаях сухой дегенерации желтого пятна потеря зрения прогрессирует медленно и часто развивается через года.
Влажная (мокрая) макулярная дегенерация
Влажная дегенерация желтого пятна является быстро прогрессирующим состоянием. Приблизительно у 30% людей с влажной макулярной дегенерацией поражается только один глаз, однако существует высокий риск (40% в течении 5 лет) поражения другого глаза.
При отсутствии лечения влажная дегенерация желтого пятна приводит к быстрому ухудшению зрения; пациенты теряют в среднем три линии остроты зрения (измеряемые путем проверки того, какие линии меньших букв человек может видеть на глазной карте) через год.
Влажная дегенерация желтого пятна возникает вследствие хориоидальной неоваскуляризации, или аномальным ростом неоваскулярных мембран (микроскопических кровеносных сосудов) под макулярным железом. Она вызывает кровотечение и образование рубцов на сетчатке и необратимое повреждение фоторецепторов (которые получают и обрабатывают световые лучи, попадающие в глаз).
Хориоидальная неоваскулярная мембрана возникает в сосудистой оболочке (часть глаза, расположенная между сетчаткой и склерой) и прорываются через пигментный эпителий сетчатки, который разделяет сосудистую оболочку и сетчатку.
Диабетическая ретинопатия
Ретинопатия, связанная с диабетом, возникает в результате хронической гипергликемии (повышенный уровень сахара в крови), которая вызывает ряд изменений в кровеносных сосудах. К ним относятся утолщение мембраны сетчатки и неоваскуляризация в макулярной области, аналогичная той, которая развивается при влажной макулярной дегенерации.
Эти изменения приводят к снижению кровотока в капиллярах (мелких кровеносных сосудах), питающих сетчатку (включая макулярную), и кровотечениях в стекловидном теле, гелеобразном веществе, которое заполняет участок глаза между хрусталиком и сетчаткой. Эти изменения вызывают потерю зрения и в конечном итоге приводят к полной слепоте, если их не лечить.
Симптомы макулодистрофии сетчатки глаза
Основным симптомом макулодистрофии сетчатки глаза является потеря остроты зрения в центральной части.

Точные зрительные изменения, которые испытывают люди по мере развития макулодистрофии сетчатки глаза, варьируются в зависимости от типа макулярной дегенерации.
Если вы подозреваете, что у вас дегенерация желтого пятна, важно записать точную природу визуальных изменений, в том числе, когда они начались, как часто они происходят и как повреждается зрение. Врач будет заинтересован в этих изменениях, если он подозревает дегенерацию желтого пятна, дополнительные детали помогут врачу в постановке диагноза.
Сухая дегенерация желтого пятна
Сухая дегенерация желтого пятна характеризуется следующими симптомами:
- Постепенная потеря остроты зрения: как правило, на ранних стадиях заболевания возникают трудности с чтением мелко написанных букв в газетах или в необходимости более яркого света для чтения. На более поздних стадиях люди с сухой дегенерацией желтого пятна могут испытывать помутнение зрения и трудности в оценке расстояний.
- Искаженное цветовая чувствительность: цвета кажутся тусклыми или понятными, или между ними может быть меньше контраста.
Люди, которые испытывают эти симптомы, должны посетить врача общей практики, чтобы оценить состояние здоровья глаз. При необходимости терапевт сможет направить к офтальмологу (окулисту).
Влажная макулярная дегенерация
Влажная макулярная дегенерация характеризуется следующими симптомами:
- Быстрая потеря остроты зрения: часто приводящая к искажению зрения, например, человек может начать видеть прямые или в волнистые линии и испытывать трудности при чтении мелким шрифтом;
- Центральная скотома: визуально слепые участки в поле зрения, которые становятся больше, если их не лечить.
Лица, испытывающие перечисленные выше симптомы, должны немедленно обратиться к врачу. Признаки указывают на влажную макулодистрофию, которая приводит к быстрой потере зрения. Диагностика болезни на ранних стадиях жизненно важна, так как после потери зрения его невозможно восстановить.
Лечение этой формы состояния эффективно только для предотвращения дальнейшей потери зрения. Врач общей практики сможет оценить симптомы и, если подозревается влажная макулярная дегенерация, человека направят на срочное обследование офтальмологу.
Диабетическая ретинопатия
Диабетическая ретинопатия характеризуется следующими симптомами:
- снижение центральной остроты зрения;
- потеря цветовой чувствительности, особенно способность видеть желтый и синий цвета;
- световые вспышки и мерцание перед глазами.
Клиническое обследование дегенерации желтого пятна
Если есть подозрение на макулодистрофию сетчатки глаза, врач или офтальмолог проверит остроту зрения человека с помощью глазных тестов. Обследования, которые могут быть проведены:
- Стандартная проверка остроты зрения на таблице (диаграмме) с буквами: метод обследования остроты зрения, при которой люди закрывают один глаз и читают из таблицы Сивцева, содержащий буквы разного размера (Ш, Б, М, Н, К, Ы, И);
- Сетка Амслера (решетка Амслера): Сетка Амслера представляет собой сетку из пересекающихся вертикальных и горизонтальных линий с точкой в середине. Люди смотрят на точку и указывают любые линии, которые кажутся размытыми или блеклыми. Видение размытых или блеклых линий указывает на дегенерацию желтого пятна;
- Проверка зрения на цветовосприятие: тест на цветоощущение является обследованием, который оценивает способность человека различать различные цвета.
Как диагностируется дегенерация желтого пятна?
Для диагностики макулодистрофии сетчатки глаза врач осмотрит глаза с помощью микроскопа. Пока врач проводит обследование, в глаз будет направлен очень яркий свет, называемый щелевой лампой. Различные типы дегенерации желтого пятна вызывают различные микроскопические изменения глаза, и врач будет искать их при осмотре глаза.
Сухая дегенерация желтого пятна
Когда при обследовании обнаруживаются следующие признаки, это указывает на то, что у человека развивается сухая макулярная дегенерация:
- гипер- или гипопигментация сетчатки (участки сетчатки заметно темнее или светлее остальных);
- пятнистое обесцвечивание макулы;
- большие жировые отложения вокруг макулы;
- мягкий жировые отложения;
- разрушение пигментного эпителия сетчатки (мембраны, отделяющей сетчатку от хороида и снабжающей ее питательными веществами).
Влажная макулярная дегенерация
Когда при обследовании обнаруживаются следующие признаки, это указывает на то, что у человека развивается влажная макулярная дегенерация:
- субретинальная жидкость (скопление жидкости вокруг сетчатки);
- субретинальные кровоизлияния (кровоизлияние вокруг сетчатки);
- рубцевание сетчатки.
Диабетическая ретинопатия
Когда при обследовании обнаруживаются следующие признаки, это указывает на то, что у человека развивается диабетическая ретинопатия:
- микроаневризмы (растяжение микроскопических кровеносных сосудов);
- кровоизлияния;
- твердые экссудаты (маленькие желтые отложения, которые образуются из кровеносных сосудов, протекающих в сетчатку);
- изменение вен;
- формирование новых вен;
- утолщение сетчатки.
Другие обследования глаз
Если при обследовании выявляется макулодистрофия сетчатки глаза, могут быть выполнены и другие обследования:
- Флюоресцентная ангиография: рентгенограмма глаза, проводиться после введения флуоресцентного красителя в кровеносные сосуды. Этот тест можно использовать, если есть подозрение на влажную макулярную дегенерацию. Это позволяет врачу оценить степень, размер и место неоваскуляризации (аномальный рост кровеносных сосудов) и степень, в которой кровь вытекает из кровеносных сосудов. Обследование также может быть проведена для исключения немакулярных дегенеративных причин нарушения зрения;
- Оптическая когерентная томография: метод, при котором используется лазер для создания изображения глаза или других органов. Он используется для оценки степени утолщения сетчатки и накопления жидкости в тканях сетчатки.
- Ангиография с зеленым индоцианином: процедура, аналогичная ангиографии при флуоресценции, но с использованием другого типа красителя, также может быть использована для того, чтобы помочь врачу оценить степень аномального роста кровеносных сосудов. Обычно в этом обследовании нет необходимости, так как флюоресцентная ангиография предоставит эту информацию.
Лечение макулодистрофии сетчатки глаза
Лечение дегенерации желтого пятна назначается с целью предотвращения дальнейшей потери зрения. Характер лечения варьируется в зависимости от типа дегенерации желтого пятна.
Сухая дегенерация желтого пятна

В настоящее время нет доступных методов лечения для предотвращения дальнейшей потери зрения от сухой макулярной дегенерации.
Терапия направлена на контроль факторов риска заболевания. Чтобы уменьшить дальнейшую потерю зрения от сухой макулярной дегенерации, люди должны:
- бросить курить;
- контролировать артериальное давление;
- питаться продуктами богатыми фруктами и овощами;
- носить шляпу и солнцезащитные очки при воздействии солнечного света;
- вести здоровый образ жизни, контролировать свой вес и регулярно заниматься спортом.
Однако следует отметить, что нет научных доказательств того, что контроль артериального давления или воздействие солнечного света вызывают прогрессирование дегенерации желтого пятна. Это меры предосторожности.
Люди должны также принять меры, чтобы снизить вероятность потери зрения, которая постепенно прогрессирует:
- проходить регулярные обследования;
- улучшить освещение в доме;
- использовать лупы и лампы для чтения;
- использовать другие визуальные усилители.
Антиоксидантные добавки

Есть предположение, что прием антиоксидантных добавок защищает человека от макулодистрофии сетчатки глаза, хотя научных доказательств того, что антиоксидантные добавки предотвращают или задерживают возникновение заболевания нет.
Тем не менее, есть доказательства того, что высокие дозы антиоксидантных добавок и добавок с цинком снижают дальнейшую потерю зрения в случаях прогрессирующей дегенерации желтого пятна.
Влажная макулярная дегенерация
Контроль факторов риска и адаптация к потере зрения являются такими же важными компонентами терапии влажной макулярной дегенерацией. Существует также ряд методов лечения, направленных на предотвращение и реверсию неоваскуляризации. Они эффективны в предотвращении дальнейшей потери зрения, а в некоторых случаях частично восстанавливают зрение.
Ингибиторы фактора роста эндотелия сосудов (анти-VEGF)
Ингибиторы фактора роста эндотелия сосудов нацелены на вещество в организме, которое называется фактор роста эндотелия сосудов (VEGF). VEGF является основным стимулятором хориоидальной неоваскуляризации или аномального роста кровеносных сосудов при влажной макулярной дегенерации, поэтому блокирование действия VEGF предотвращает неоваскуляризацию.
Ингибиторы фактора роста эндотелия сосудов (анти-VEGF) — это препараты, которые эффективно предотвращают потерю зрения и в некоторых случаях улучшают её у пациентов с влажной макулярной дегенерацией.
Ранибизумаб (Луцентис)
Луцентис — это лекарство, которое нацеливается и связывается с VEGF типа A. При этом он предотвращает связывание VEGF-A с его рецепторами VEGF-1 и VEGF-2, что, в свою очередь, предотвращает аномальный рост кровеносных сосудов.
Научные исследования показали, что Луцентис очень эффективен в предотвращении потери зрения и улучшения его у значительной части пациентов, которые проходили терапию.
В двух исследованиях около 95% пациентов, получавших инъекции Луцентис, сохраняли свое зрение в течение двух лет, по сравнению с 62% людей, не получавших препарат. Около треть из тех, кто принимал Луцентис, испытали улучшение остроты зрения по сравнению с 5% тех, кто не принимал лекарство.
Лазерная терапия
Существует два типа лазерной терапии, которые используются для лечения макулодистрофии сетчатки глаза, и около треть людей с этим заболеванием могут получить пользу от лазерной терапии.
Фотодинамическая лазерная терапия является предпочтительным методом, поскольку она вызывает меньшее повреждение сетчатки, чем обычная аргоновая лазерная терапия, это еще один тип лазерного лечения макулодистрофии.
Фотодинамическая лазерная терапия
Фотодинамическая лазерная терапия заключается введение врачом больному пациенту фотосенсибилизирующего красителя, то есть красителя, чувствительного к световым лучам.

Часть глаза, поврежденная в результате неправильного роста кровеносных сосудов, поглотит большую часть этого красителя, что исключит воздействие красителя на кровеносные сосуды в окружающем отделе сетчатки.
Краситель активируется диодным лазером малой мощности, который будет нацелен в глаз. Когда лучи света попадут в глаз, они активируют фотосенсибилизирующий краситель, который затем разрушит только клетки, которые поглотили краситель (клетки поврежденных кровеносных сосудов, которые вызывают дегенерацию желтого пятна).
Другие клетки сетчатки не разрушатся, потому что они не впитают краситель. Это довольно умный и эффективный метод терапии.
Людям необходимо будут регулярно проходить обследования (три раза в месяц) после лечения, терапия обычно требует 3-5 сеансов, чтобы полностью устранить аномальный рост кровеносных сосудов.
Операция макулодистрофии
Операция макулодистрофии заключается в отделении сетчатки и перемещении ее в ту часть глаза, которая не повреждена в результате аномального роста кровеносных сосудов. В настоящее время существует ограниченное количество доказательств эффективности этой процедуры.
Имеющиеся данные свидетельствуют о том, что он несет высокий риск побочных эффектов. Например, у более чем 20% людей, перенесших операцию, наблюдалась отслоение сетчатки глаза. Поэтому операция макулодистрофии сетчатки глаза не рекомендуется в качестве планового лечения влажной макулярной дегенерации.
Радиотерапия
Существуют некоторые свидетельства того, что лучевая терапия на внешних бобах эффективна для предотвращения ненормального роста кровеносных сосудов в сетчатке. Однако, поскольку это лечение имеет много серьезных побочных эффектов, оно не рекомендуется.
Диабетическая макулопатия
Следующие методы лечения эффективны для предотвращения дегенерации желтого пятна в случаях, вызванных диабетом:
- Фокальная лазерная коагуляция (фотокоагуляция) сетчатки. Процедура, при которой на кровеносные сосуды воздействуют с помощью мощного лазера, процедура длиться 20-30 минут, является эффективным методом лечения в случаях пролиферативной дегенерации, сопровождающейся тяжелым макулярным отеком. Это лечение более эффективно при лечении диабетических заболеваний глаз, поражающих периферическую сетчатку;
- Триамцинолона ацетонид (Кенакорт A10): в глаз, аналогично Луцентису вводиться препарат Кенакорт. Это улучшает остроту зрения и уменьшает макулярную толщину у пациентов с диабетическим макулярным отеком (чрезмерное накопление жидкости). Однако, следует отметить, что это лечение не по назначению, то есть, лекарство не одобрено для терапии заболеваний глаз. Лечение обычно включает повторные инъекции и значительные побочные реакции.
Прогноз макулодистрофии
Макулодистрофия сетчатки глаза характеризуется прогрессирующей потерей зрения, которая является медленной в случае сухой макулярной дегенерации и быстрой в случаях влажной макулярной дегенерации.
Варианты лечения зависят от типа макулодистрофии. Обычно зрение невозможно восстановить, и лечение направлено на предотвращение дальнейшего ухудшения зрения.
В настоящее время не существует эффективного лечения сухой макулярной дегенерации. У этих людей раннее выявление и предотвращение дальнейшей потери зрения является ключевой стратегией лечения этого заболевания.
Существует несколько методов лечения, которые эффективны для предотвращения потери зрения и в некоторых случаях для частичного восстановления зрения у лиц с влажной макулярной дегенерацией (обрисовано в общих чертах выше). В связи с быстрым наступлением состояния, лечение должно быть начато быстро, до того, как на сетчатке появятся рубцы. Поэтому раннее выявление жизненно важно.
Есть также методы лечения, которые могут предотвратить потерю зрения в случаях диабетической макулопатии.
Макулодистрофия сетчатки глаза — это безболезненное состояние, но оно приводит к потере зрения. Таким образом, состояние имеет значительные последствия для качества жизни человека. Хотя дегенерация желтого пятна не вызывает полную слепоту, поскольку люди сохраняют свое периферическое зрение, потеря зрения часто бывает настолько серьезной, что лица с прогрессирующей дегенерацией желтого пятна официально классифицируются как слепые и им присваивается инвалидность.
Потеря зрения может помешать человеку выполнять ранее принятые задачи, такие как вождение, чтение и личный уход. Им может потребоваться изменить аспекты своего образа жизни, например, может потребоваться ходить или ездить в общественном транспорте вместо вождения или стать зависимым от чужой заботы.
Люди могут испытывать беспокойство в связи с угрозой полной слепоты, а там, где лечение возможно, оно неприятно (например, при инъекциях в глаза), требует частого посещения клиник и зачастую приводит к побочным эффектам терапии.
Значительная часть людей с дегенерацией желтого пятна (30%) испытывают эмоциональные расстройства, в том числе депрессию и тревогу, в результате потери независимости и трудностей при выполнении базовых задач, которые возникают в результате потери зрения.
Приблизительно 12% людей испытывают синдром, известный как синдром Чарльза Бонне, зрительное расстройство, характеризуемое зрительными галлюцинациями. Часто они неохотно обсуждают свои галлюцинации с медицинским работником, опасаясь, что их будут воспринимать как психически больных. Потеря зрения также связана с более высокой частотой падений, а с ним и заболеваемости (например, переломы).