- Введение
- Как развивается колоректальный рак?
- Этапы развития колоректального рака
- Каковы симптомы?
- Причины
- Другие факторы риска
- Как проходит лечение?
- Лечение рака толстой кишки в зависимости от стадии его развития
- Операция
- Химиотерапия
- Радиотерапия
- Когда обратиться к врачу?
- Как предотвратить колоректальный рак?
- Здоровый образ жизни
- Раннее обнаружение
- Скрининг, почему и для кого?
- Результат
- Медицинское наблюдение после лечения колоректального рака
Введение
Колоректальный рак (КРР, рак ободочной и прямой кишки) — распространенная форма рака. В Европейском регионе ежегодно регистрируется более 100 000 новых случаев.
Колоректальный рак обычно возникает после пятидесяти лет, поражает мужчин больше, чем женщин. Это третий по распространенности рак у мужчин (после рака простаты и легких) и второй по распространенности у женщин (после рака молочной железы).
В большинстве случаев колоректальный рак развивается из небольших доброкачественных разрастаний в кишечной стенки, полипов, которые можно визуализировать и устранить при обследовании кишечника (колоноскопия). Люди с риском развития колоректального рака и те, в чьем стуле содержатся следы крови, должны пройти это обследование, чтобы обнаружить и удалить потенциально раковые полипы.
Колоректальный рак чаще встречается в промышленно развитых странах, возможно, из-за рациона питания в этих странах (высокое потребление калорий, низкое потребление продуктов с содержанием клетчатки) и малоподвижный образ жизни.
Как развивается колоректальный рак?
Рак ободочной и прямой кишки почти всегда развивается от полипа. Это выпуклость, возникающая в результате утолщения слизистой оболочки кишечной стенки.
Существует несколько видов полипов. Большинство из них доброкачественные и не вызывают патологии. Однако, некоторые полипы, имеют способность подвергаться нескольким изменениям в течении жизни человека и, таким образом, могут мутировать в злокачественную опухоль или колоректальный рак.
Эволюция полипа до стадии рака очень медленная, она занимает в среднем от семи до десяти лет.
Этапы развития колоректального рака
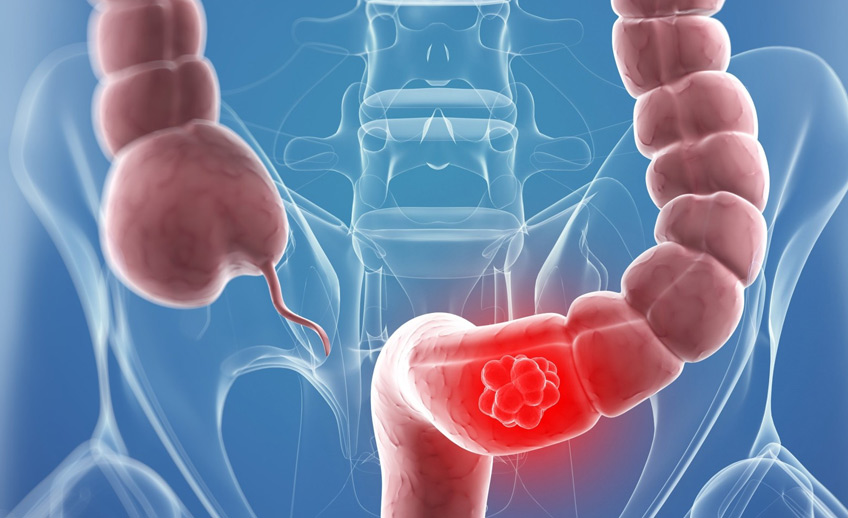
В зависимости от результатов дополнительных обследований, врач может определить стадию развития колоректального рака (что обуславливает его прогноз и лечение).
Для этого он использует классификацию под названием «TNM», которая учитывает аспекты опухоли толстой или прямой кишки, возможное присутствие раковых клеток в ганглиях и возможное наличие метастазов.
В зависимости от результата этой классификации, колоректальный рак называется «прогрессирующей стадией 0, I, II, III или IV», по возрастающей степени тяжести.
Каковы симптомы?
Рак ободочной и прямой кишки не всегда сопровождается симптомами, и патология обычно расплывчата.
Если опухоль прогрессирует в течение длительного времени, на наличие колоректального рака могут указывать следующие симптомы:
- кровь или вязкость в кале;
- боль в животе или спазмы;
- изменения стула (запор, диарея, более мягкий стул);
- ложное желание сходить по большому.
Внезапная потеря веса может быть также признаком колоректального рака.
Однако, эти симптомы систематически не указывают на наличие рак ободочной и прямой кишки.
Причины
Развивается данный рак по множеству причин. Этому способствуют различные факторы, но они толком еще не изучены.
Врачам лишь известно, что некоторые формы колоректального рака имеют наследственный генез. Это врожденная аномалия. Практически у всех людей с наследственной предрасположенностью развивается колоректальный рак в более позднем возрасте.
От 20 до 30% случаев колоректального рака вызваны именно наследственной предрасположенностью.
Другие факторы риска
- Хронические кишечные заболевания, такие как болезнь Крона и неспецифический язвенный колит;
- Возраст: 90% людей с колоректальным раком старше 50 лет;
- Нездоровый образ жизни:
- питание с низким содержанием клетчатки, высоким содержанием жиров и красного мяса (свинина, говядина, баранина и коз);
- курение;
- чрезмерное употребление алкоголя;
- недостаточная физическая активность.
Как проходит лечение?
Лечение колоректального рака у каждого человека проходи по разному. Наиболее распространенными методами лечения являются хирургия, химиотерапия и облучение.
Комбинация, которая дает наилучшие шансы на выздоровление, зависит от нескольких вещей:
- расположение, размер и характер опухоли;
- возможное образование метастазов;
- возраст и общее состояние здоровья пациента.
Лечение рака толстой кишки в зависимости от стадии его развития
Лечение рака толстой кишки варьируется в зависимости от стадии его развития:
- Стадии 0 и I: операция по удалению части пораженной толстой кишки.
- Стадия II: операция по удалению пораженной части толстой кишки и, возможно, химиотерапия.
- Стадия III: операция по удалению пораженной толстой кишки и окружающих ганглиев с последующей химиотерапией.
- Стадия IV: если возможно, операция по удалению опухоли и метастазов (иногда требуется два последовательных вмешательства), с химиотерапией между двумя хирургическими процедурами. Эта химиотерапия может быть связана с другими типами инъекционного лечения («таргетная терапия» моноклональными антителами, такими как, например, бевацизумаб).
Операция
Как правило, опухоли толстой кишки устраняются хирургическим путем. Опухоль вырезается вместе с куском окружающих тканей. Лимфатические узлы вокруг опухоли также берут на анализ, чтобы вновь изучить и выяснить, содержат ли они злокачественные клетки. Иногда необходимо извлечь всю толстую кишку.
В зависимости от размера опухоли, эту процедуру можно выполнить во время колоноскопии (для удаления раннего полипа, выявленного на ранней стадии), лапароскопии (через небольшие отверстия в брюшной стенке с помощью инструментов, установленных на зондах) или с помощью обычной хирургии (вскрытие живота или лапаротомия).
После операции можно сделать остомию (отверстие в теле в районе брюшной полости), а затем прикрепить конец толстой кишки к брюшной стенке. Тем временем толстая кишка может заживать. Через несколько месяцев толстая кишка может быть ушита, а стома удалена. В некоторых случаях стому придется носить всю жизнь.
Стома — это небольшая концевая часть кишечника, которая соединяется с остомией, помогающая опорожнять кишечник. Людям со стомой необходимо использовать так называемый карман – калоприемник, который прикрепляется к коже и устанавливается вокруг стомы.
Химиотерапия
В зависимости от стадии прогрессирования рака на момент постановки диагноза, возможно поражения лимфатических узлов и наличие метастазов вне толстой кишки, например, опухоль может метастазировать в печень, легкие и т. д. врачи могут решить применить химиотерапию, иногда в сочетании с введением моноклональных антител.
Химиотерапия также может быть назначена после операции, если врач подозревает высокий риск рецидива.
Побочные эффекты химиотерапии рака толстой кишки.
Химиотерапия, необходимая для лечения рака толстой кишки, может вызвать некоторые побочные эффекты. Эти явления, к счастью, ощущаются не всеми пациентами.
Специалисты знают, как помочь своим пациентам предотвратить эти побочные эффекты с помощью специальных методов терапии, в случаи их возникновения. Вот основные побочные эффекты, с которыми могут столкутся больные после химиотерапии:
- тошнота и рвота;
- диарея;
- раздражения полости рта (стоматит);
- лихорадка или озноб;
- одышка при физической нагрузке;
- боль в руках и ногах.
Радиотерапия
В случае колоректального рака облучение проводится только при наличии опухолей прямой кишки. Как правило, целью лучевой терапии является уменьшение опухоли, чтобы операция имела больше шансов на успех.
Когда обратиться к врачу?
Если у вас есть какие-либо из перечисленных выше симптомов, обратитесь к врачу общей практики, т. е. терапевту. Во время углубленного опроса и консультации с вами ваш врач скажет, необходимы ли вам дополнительные обследования.
Вы также можете поговорить со своим врачом:
- задать свои вопросы о возможности участия в скрининге;
- обсудить преимущества и недостатки скрининга, если он покажет ненормальные результаты;
- попросить направление к гастроэнтерологу.
Как предотвратить колоректальный рак?
Здоровый образ жизни
Если к болезни есть предрасположенность, здоровый образ жизни поможет снизить риск возникновения опухоли ободочной и прямой кишки.
- Убедитесь, что у вас сбалансированное питание с достаточным количеством клетчатки. Ограничьте потребление животных жиров и избегайте красного мяса.
- Больше двигайтесь.
- Лечите ожирение.
- Избегайте курения.
- Умеренно употребляйте алкоголь.
Диета с высоким содержанием клетчатки (цельное зерно, сырые овощи и фрукты, приготовленные, замороженные или консервированные) помогает предотвратить колоректальный рак, а также другие виды рака.
Раннее обнаружение
Раннее обнаружение и устранение полипов может уменьшить развитие злокачественной опухоли.
Однако важно выявлять и лечить рак до появления первых признаков, поскольку они возникают только тогда, когда опухоль уже достаточно велика. Чем опухоль больше, тем хуже прогноз.
С другой стороны, если рак обнаружен на ранней стадии, шансы на выздоровление превышают 90%. Кроме того, чем раньше проводится скрининг, тем ниже риск операции и лечения, и выше шансы на выживание.
Скрининг, почему и для кого?
Скрининг колоректального рака рекомендуется проходить мужчинам и женщинам в возрасте от 50 до 74 лет.
Людям из целевой группы предлагается навестить своего врача общей практики, который объяснит вам всё и даст направление.
Скрининг колоректального рака — это сложное диагностическое мероприятие, имеющее различные варианты его проведения, требующее определенных усилий от пациентов (сбор образцов кала для определения в них скрытой крови, подготовка к проведению колоноскопии и др.), включающее применение седативных препаратов и требующее наличие помощника для выполнения некоторых исследований (колоноскопия).
Результат
Результаты теста сообщаются вам и вашему врачу-терапевту.
- Наличие следов крови в образце не обязательно означает, что у вас колоректальный рак. У них могут быть и другие причины. Последующее обследование показано, чтобы определить наличие следов полипа или опухоли. Для этого гастроэнтеролог проведет визуальный осмотр (колоноскопию) для обследования внутренней стенки толстой кишки. Это обследование проводится под наркозом, в кишечник через задний проход вводится гибкий шланг с камерой на конце.
- Нормальный результат не означает отсутствие полипа. Некоторые полипы очень малы и развиваются медленно, прежде чем мутировать в злокачественную опухоль. Поэтому также важно повторять тест каждые два года.
Помните! Раннее выявление заболевания на 0 или 1 стадии болезни, которая еще не развилась, позволяет проводить менее агрессивное лечение и увеличивает шансы на выздоровление.
Медицинское наблюдение после лечения колоректального рака
Люди, которые вылечили колоректальный рак, тщательно обследуются в течение нескольких лет для быстрого выявления возможных рецидивов заболевания.
Как правило, в течение двух лет после терапии эти пациенты проходят контрольные обследования (компьютерная томография или УЗИ) каждые три-шесть месяцев в течение двух лет, а затем каждый год в течение трех лет.
Также проводится колоноскопия через шесть месяцев, а затем через год. После, колоноскопия может проводиться каждые два-три года. Анализы крови также сдаются и проверяются на наличие карциноэмбрионального антигена (раково-эмбриональный антиген (РЭА)).