О раке вульвы
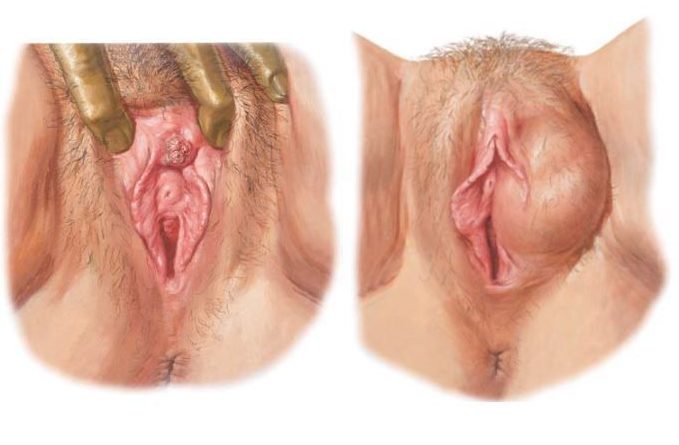
Рак вульвы — это карцинома (злокачественная опухоль), которая начинается в тканях вульвы, наружной части женских половых органов, включая большие и малые половые губы (внутренние и внешние губы или кожные складки), клитор и влагалищное отверстие. Рак вульвы чаще всего поражает влагалищные губы (края половых губ).
Карцинома диагностируется, когда здоровые клетки мутируют (ненормально изменяются) и образуют массу. Предраковые клетки обычно развиваются на вульве первыми. На этой стадии она известна как интраэпителиальная неоплазия вульвы, чаще называемая дисплазией. Хотя многие дисплазии вульвы не являются карцинома, некоторые из них становятся злокачественными.
Если у женщины дисплазия вульвы, она должна лечить её, как только она будет обнаружена, чтобы уменьшить вероятность обострения и распространения заболевания. Пациентка с постоянным поражением вульвы должна пройти обследование у гинеколога или дерматолога.
Эпидемиология/Статистика
Рак вульвы встречается редко, на его долю приходится менее 1 процента всех случаев рака у женщин и около 6 процентов случаев рака женских половых органов. Более половины случаев карциномы диагностируется у женщин старше 70 лет.
Почти у 60 процентов женщин диагностируется, когда заболевание локализовано (не распространилось). Пятилетняя выживаемость при локализованном раке вульвы составляет 86,3%.
По оценкам Американского онкологического общества, более 20 000 женщинам в Соединенных Штатах в 2018 году был диагностирован рак этой формы.
Причины и факторы риска развития рака вульвы
Хотя точная причина многих видов рака вульвы может быть неизвестна, некоторые факторы могут увеличить риск развития заболевания.
- Возраст: приблизительно 80 процентов случаев рака вульвы встречаются у женщин старше 50 лет, а более 50% случаев — у женщин в возрасте 70 лет и старше.
- Курение: курение считается фактором риска развития рака вульвы, особенно у женщин, которые уже инфицированы вирусом ВПЧ (папилломавирусная инфекция).
- Склерозирующий лишай: это состояние характеризуется зудом кожи вульвы, и увеличивает риск развития карциномы вульвы у женщины.
Интраэпителиальная неоплазия вульвы (ИНВ): это предраковое состояние, при котором аномальные клетки ограничены верхним слоем кожи вульвы (также известный как эпителий). ИНВ, ранее называемый дисплазией, обычно ассоциируется с инфекцией ВПЧ. Хотя наличие ИНВ увеличивает риск в конечном итоге развития инвазивного рака вульвы, не у всех женщин с ИНВ развивается рак. Однако важно вылечить это состояние и регулярно проходить гинекологические осмотры.
Вирус папилломы человека (ВПЧ): ВПЧ — это группа из более чем 100 вирусов, которые передаются половым путем и связаны с раком вульвы, а также другими видами карцином репродуктивной системы. Некоторые из наиболее распространенных штаммов ВПЧ вызывают нераковые бородавки (папилломы), в то время как другие виды ВПЧ-инфекции могут не иметь видимых симптомов. Типы ВПЧ 16, 18 и 31 наиболее тесно связаны с раком, и они известны как вирусы ВПЧ высокого риска. Приблизительно 50 процентов всех случаев рака вульвы связаны с инфекцией вирусом высокого риска, и они чаще встречаются у молодых женщин. Защита от ВПЧ-инфекции может помочь многим женщинам снизить риск развития рака вульвы.
Рак шейки матки: предыдущий диагноз рака шейки матки может увеличить риск рака вульвы. Этот более высокий риск может быть связан с общими факторами риска, такими как инфекция ВПЧ и курение.
Симптомы рака вульвы
Женщины с инвазивным раком вульвы могут испытывать такие симптомы, как:
- красный, розовый или белый бугорок с необработанной или бородавчатой поверхностью;
- белую область, которая на ощупь кажется грубой;
- постоянный зуд;
- боль или жжение при мочеиспускании;
- кровотечение и выделения, не связанные с менструацией;
- открытая рана или язва, которая длится больше месяца.

Женщины с подтипом веррукозной карциномы плоскоклеточного рака вульвы могут заметить рост бородавки, похожую на генитальную.
Рак бартолиновой железы обычно связан с комком по обе стороны от отверстия во влагалище, хотя это также может быть простая киста. Женщины с болезнью Педжета вульвы часто жалуются на болезненность и красную чешуйчатую область.
Болезнь Педжета — это форма рака кожи, при которой в коже обнаруживаются клетки аденокарциномы (железистая карцинома).
Типы рака вульвы
Карцинома вульвы подразделяется на два основных типа:
- Плоскоклеточный рак является наиболее распространенным типом, на который приходится подавляющее большинство всех случаев рака вульвы.
- На аденокарциному приходится около 8 процентов случаев рака вульвы. Эти раковые заболевания обычно начинаются в бартолиновых железах, которые находятся прямо у входа во влагалище и обычно вырабатывают слизистую жидкость, которая действует как смазка. Аденокарциномы могут также развиваться в потовых железах. Другим сопутствующим состоянием является болезнь Педжета, при которой клетки аденокарциномы ограничены верхним слоем кожи вульвы. У некоторых пациентов с этим заболеванием также может быть область инвазивной аденокарциномы.
Аденокарцинома также включает меланому, которая может развиваться на вульве, а также базальноклеточный рак и саркому. Эти типы составляют менее 10 процентов всех случаев рака вульвы.
Стадии рака вульвы
Принятие обоснованного решения о лечении начинается со стадии или прогрессирования заболевания. Стадия рака является одним из наиболее важных факторов при оценке вариантов лечения и включает определение того, распространился ли рак, и если да, то насколько агрессивно. Стадиям присваивается число от одного (I) до четырех (IV), при этом этап I указывает, что рак не распространился на лимфатические узлы или другие органы в организме, а этап IV указывает на прогрессирующее заболевание.
Каждые врачи-онкологи используют различные диагностические тесты для оценки рака вульвы и разработки индивидуального плана лечения. Если вам недавно поставили диагноз, вы также можете обратиться к другому специалисту, чтобы подтвердить правильность диагноза.
В руководящих принципах стадирования, для постановки стадии используется метод разработанный Международной федерацией гинекологии и акушерства (FIGO) и Объединенным комитетом Америки по системе рака (AJCC). Эта общая система позволяет врачам стандартизировать передачу важной информации о раке. Стадии рака вульвы основаны на трех категориях:
- T (опухоль): это описывает первичный размер опухоли.
- N (узел): указывает, распространились ли раковые клетки вульвы на регионарные лимфатические узлы.
- М (метастазирование): это относится к метастазированию рака (распространению на отдаленные участки тела).
Как только отдельные компоненты T, N и M подсчитываются, они объединяются для определения общей группы стадий.
Стадия 0: указывает на раннюю стадию карциномы, ограниченную поверхностью вульвы. Её также можно назвать «карциномой на месте».
Стадия I: рак растет в вульве и/или промежности (область между анусом и отверстием влагалища). Рак не распространился на лимфатические узлы или другие органы в организме. Этот этап имеет две подкатегории:
- Стадия IA: эти опухоли размером 2 см или меньше и проникли не глубже 1 мм в нижележащую ткань вульвы.
- Стадия IB: эти опухоли либо больше 2 см, либо проникли глубже 1 мм.
Стадия II: Болезнь распространилась за пределы вульвы и/или промежности до заднего прохода, нижней треть влагалища или уретры. Однако раковые клетки не распространились на лимфатические узлы или другие органы в организме.
Этап III: Эта стадия имеет три подкатегории:
- Стадия IIIA. Рак растет в вульве и/или промежности и может распространиться на задний проход, нижнюю треть влагалища или мочеиспускательного канала. Он либо распространился на один близлежащий лимфатический узел с общим размером опухоли более 5 мм, либо общий объем опухоли менее 5 мм, но раковые клетки распространились на один-два близлежащих лимфатических узла. Раковые клетки не метастазировали и не распространялись на отдаленные участки тела.
- Стадия IIIB. На этой стадии рака вульвы заболевание нарастает в вульве и/или промежности и может распространиться на задний проход, нижнюю треть влагалища или мочеиспускательный канал. Он распространился на три или более близлежащих лимфатических узла с общим размером опухоли менее 5 мм или распространился на два близлежащих лимфатических узла, и каждая область поражения узлов составляет 5 мм или более. Раковые клетки не метастазировали в отдаленные области тела.
- Стадия IIIC: Рак растет в вульве и/или промежности и может распространиться на задний проход, нижнюю треть влагалища или мочеиспускательного канала. Раковые клетки распространились на близлежащие лимфатические узлы и начали расти вне покровного слоя по меньшей мере одного лимфатического узла. Раковые клетки не метастазировали в отдаленные области тела.
Этап IV: Эта стадия имеет две подкатегории:
- Стадия IVA. На этой стадии рака вульвы заболевание нарастает в вульве и/или промежности и может распространиться на задний проход, нижнюю треть влагалища или мочеиспускательный канал. Либо раковые клетки распространились на близлежащие лимфатические узлы и стали причиной их прикрепления к близлежащим тканям, либо образовали открытые раны, либо раковые клетки распространились дальше на органы в малом тазу, такие как мочевой пузырь, прямая кишка, тазовая кость или верхняя часть уретра. Однако раковые клетки еще не достигли отдаленных органов.
- Стадия IVB: рак на этой стадии является наиболее распространенным. Раковые клетки достигли отдаленных органов или лимфатических узлов дальше от таза.
Диагностика рака вульвы
Первый шаг в диагностике рака вульвы включает физическое обследование, во время которого врач проведет тщательное обследование таза. Врач также проверит вульву, задний проход, прямую кишку, мочевой пузырь, яичники, влагалище и матку на наличие необычных изменений. Можно также сделать мазок Папаниколау и/или ВПЧ.
Общие диагностические методы обследования, используемые для оценки рака вульвы, включают:
- Рентген: рентгенография, тип высокого электромагнитного излучения, часто используется для медицинской визуализации. Эта визуальное обследование является важной процедурой для диагностики, постановки и лечения рака. При диагностике карциномы вульвы может быть выполнен стандартный рентген грудной клетки, чтобы определить, распространились ли раковые клетки в легкие.
- КТ: компьютерная томография (также известная как КТ, компьютерная осевая томография) — это рентгеновская процедура, в которой используется компьютер для получения трехмерных изображений в поперечном сечении внутри тела. В отличие от обычных рентгеновских снимков, компьютерная томография дает исключительно детальные изображения костей, органов и тканей. Рентгеновские снимки делаются под многими углами и объединяются, чтобы создать изображение поперечного сечения. КТ для выявления карциномы обычно используется для определения размера и формы опухоли или для определения того, распространился ли рак на лимфатические узлы или другие области тела.
- МРТ: магнитно-резонансная томография (МРТ) — это инструмент для визуализации, предназначенный для создания подробных изображений в поперечном сечении внутренней части тела. Используя радиочастотные волны, мощные магниты и компьютер, системы МРТ могут различать нормальные и пораженные ткани. МРТ часто применяется для диагностики карциномы в области малого таза, и может помочь определить увеличенные лимфатические узлы в паху, которые могут указывать на то, что рак распространился. МРТ также используется для определения того, распространилась ли карцинома на головной или спинной мозг.
- ПЭТ/КТ-сканирование. Эта передовая технология ядерной визуализации объединяет позитронно-эмиссионную томографию (ПЭТ) и компьютерную томографию (КТ) в одном устройстве. Сканирование с помощью ПЭТ/КТ позволяет получить информацию как о структуре, так и о функциях клеток и тканей организма в течение одного сеанса визуализации. Сканирование с помощью ПЭТ может помочь обнаружить небольшие метастазы или определить, содержат ли увеличенные лимфатические узлы раковые клетки. Хотя ПЭТ-сканы очень чувствительны, они не показывают много деталей. Вот почему они часто выполняются в сочетании с компьютерной томографией.
- Проктосигмоидоскопия и цистоскопия. В этих двух аналогичных процедурах врач будет использовать гибкую тонкую полую трубку с линзой и светом на конце, чтобы исследовать прямую кишку и ободочную кишку или мочевой пузырь. Проктосигмоидоскопия используется для исследования прямой кишки и толстой кишки, а цистоскопия — для исследования мочевого пузыря. При оценке рака вульвы, проктосигмоидоскопия и цистоскопия используются, чтобы определить, распространился ли рак на прямую кишку, толстую кишку или мочевой пузырь.
- Биопсия сторожевого лимфатического узла. Биопсия сторожевого лимфатического узла используется для диагностики и постановки стадии рака вульвы, помогая определить, распространился (метастазировал) ли рак. Во время биопсии сторожевого лимфатического узла вблизи места опухоли вводят радиоактивное вещество и/или краситель. Первые лимфатические узлы, которые поглощают краситель, идентифицируются как сторожевые лимфатические узлы, потому что они являются первым дренажом лимфатических узлов, в который рак, наиболее вероятно, будет распространяться из первичной опухоли. Более чем один лимфатический узел может считаться дозорным лимфатическим узлом.
Для пациентов с карциномой вульвы биопсия сторожевого лимфатического узла может уменьшить количество инфекций, раны и лимфедемы. Удаление только одного или двух лимфатических узлов также позволяет избежать осложнений, которые могут возникнуть при операции по удалению 10-30 лимфатических узлов.
Варианты лечения рака вульвы
Рак вульвы можно лечить несколькими способами, в зависимости от типа и стадии карциномы, а также возраста пациента и общего состояния здоровья. Хирургия, как правило, является частью плана лечения.
Химиотерапия и лучевая терапия также могут быть рекомендованы в ситуациях, когда рак нельзя полностью удалить хирургическим путем, если существует высокий риск рецидива или если опухоль распространилась на лимфатические узлы.
Гинекологический онколог, специализирующийся на карциномах женской репродуктивной системы, часто лечит рак вульвы совместно с другими врачами, такими как радиационный онколог и медицинский онколог.
Общие методы лечения рака вульвы включают в себя:
Гинекологическая онкология
Как гинекологический больной раком, изучающий варианты лечения при первом посещении онкологических центров, вы встретитесь с гинекологом-онкологом. Гинекологический онколог обсудит все, что происходит с вашим здоровьем, и потратит столько времени, сколько необходимо для решения ваших вопросов и проблем.
После просмотра вашей медицинской карты и истории болезни, а также обследования таза ваш гинекологический онколог назначит соответствующие диагностические тесты, чтобы определить лучший курс лечения. Они могут включать в себя биопсию и сканирование, а также анализы крови.
Вы еще раз должны будите встретится со своим гинекологом-онкологом, обычно в течение двух-трех дней после первого посещения, чтобы обсудить результаты теста. В то же время обсудив доступные вам варианты лечения, а также способы включения услуг поддерживающего ухода в ваш план обслуживания.
Хирургия
Опытные гинекологический онколог выполняет многочисленные хирургические процедуры для лечения карциномы вульвы:
- Местное удаление: также известный как широкое удаление, доктор удаляет рак и некоторые окружающие нормальные ткани (край). Соседние лимфатические узлы также могут быть удалены и исследованы на наличие признаков раковых клеток.
- Вульвэктомия: для этого типа операции вся или часть вульвы удаляется. В некоторых случаях окружающая поддерживающая ткань также удаляется (радикальная вульвэктомия).
- Тазовое расширение: во время этой обширной хирургической процедуры матка, шейка матки, влагалище, яичники, мочевой пузырь, прямая кишка и близлежащие лимфатические узлы могут быть удалены, в зависимости от степени опухоли. Для восстановления влагалища используется ткань из других частей тела, а моча и стул будут выводится во внешние мешки. Эта операция редко используется для лечения рака влагалища, но может быть необходима, если рак возвращается после лучевой терапии или в тех случаях, когда лучевая терапия не может быть применена.
Химиотерапия
Химиотерапия может быть использована для лечения рака вульвы, чтобы замедлить или остановить рост и деление раковых клеток.
Радиационная терапия
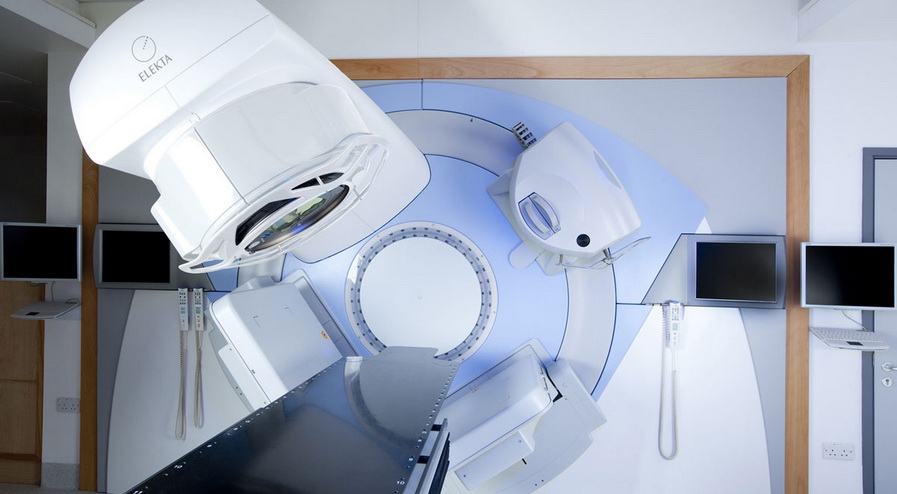
Лучевое лечение рака вульвы требует точности и аккуратности. Благодаря современным системам лучевой терапии онкологи могут лучше нацеливаться на труднодоступные опухоли вульвы. Кроме того, радиационные онкологи могут направлять более высокие дозы облучения на раковые клетки, одновременно уменьшая воздействие на здоровые ткани.
Конкретные технологии, используемые для лечения рака вульвы, включают в себя:
Внешняя лучевая терапия (ВЛТ) направляет луч излучения извне тела на раковые ткани внутри тела. Это вариант лечения опухоли, который использует дозы радиации для разрушения раковых клеток и сокращения опухолей. Преимущества ВЛТ при карциноме вульвы следующие:
- Внешняя лучевая терапия является амбулаторной процедурой. Этот метод не несет стандартных рисков или осложнений, связанных с серьезной хирургией, которая может включать кровотечение, послеоперационную боль или риск инсульта, сердечного приступа или образования сгустков крови.
- Сама процедура безболезненная.
- ВЛТ не представляет опасность радиоактивного излучения для вас или других лиц, с которыми вы общаетесь. Когда вы проходите ВЛТ, вы можете продолжать нормальную деятельность с семьей и друзьями.
Брахитерапия с высокой мощностью дозы (HDR брахитерапия) — это вид внутренней лучевой терапии, при которой излучение имплантируется в имплантаты, расположенные вблизи или внутри опухоли в теле. HDR брахитерапия может сочетаться с другими видами лечения, такими как ТомоТерапия или лучевая терапия с модуляцией интенсивности (IMRT), для лечения карциномы вульвы. Радиационное воздействие на здоровые ткани и близлежащие органы ограничено или исключено, снижая побочные эффекты со стороны желудочно-кишечного тракта и половой функции.
TomoTherapy® (ТомоТерапия) сочетает в себе форму лучевой терапии с модуляцией интенсивности (IMRT) с технологией сканирования компьютерной томографии (КТ) в одном аппарате. ТомоТерапия может предложить следующие потенциальные преимущества для пациентов с карциномами:
- Усовершенствованная технология сканирования обеспечивает трехмерное изображение влагалища, поэтому лучи излучения могут быть нацелены в соответствии с размером, формой и местоположением опухоли в один день.
- После лечения побочные эффекты, такие как проблемы с желудочно-кишечным трактом или половой функцией, ограничены, поскольку он разработан таким образом, чтобы меньше радиации достигало здоровых тканей и органов.