Термин экстрапирамидные нарушения или экстрапирамидные расстройства включается в себя различные группы синдромов и заболеваний, возникающих при поражении системы базальных ганглиев.
Проявляются в ограничении свободных и автоматических движений, ненормальном владении частями тела или непроизвольных импульсах.
Группа экстрапирамидных расстройств включает серьезные неврологические патологии, которые традиционно рассматривались, как болезни с неясной этиологией, сложной диагностикой и, в большинстве случаев, неизлечимые.
Такой нигилистический подход сегодня не применяется.
Для целого ряда заболеваний были подробно описаны патогенетические механизмы и определено эффективное симптоматическое лечение (при болезни Паркинсона, фокусной дистонии и др.), у некоторых – удалось определить генетический фон (болезнь Хантингтона, спиноцеребеллярная атаксия и т.д.), а современные исследования продолжают поиск возможности причинной терапии.
Несмотря на успехи вспомогательных исследовательских методов, которые существенно изменили клинические подходы в других областях неврологии, диагностика экстрапирамидных нарушений основывается на традиционном процессе тщательного наблюдения и выявления симптомов пациента от синдромологической, локальной и нозологической диагностики до определения возможного этиологического субстрата заболевания.
- Симптомы
- Гипокинетические симптомы
- Гиперкинетические симптомы
- Синдром Паркинсона (паркинсонизм)
- Лечение
- Хореатические синдромы
- Лечение
- Дистонические синдромы
- Лечение
- Миоклонические синдромы
- Лечение
- Этиологическая классификация экстрапирамидных расстройств
- Генетически связанные (первичные, идиопатические) двигательные расстройства
- Вторичные синдромы из-за повреждения базальных ганглиев
- Экстрапирамидные синдромы при цереброваскулярной болезни
- Метаболические и токсичные экстрапирамидные расстройства
Симптомы
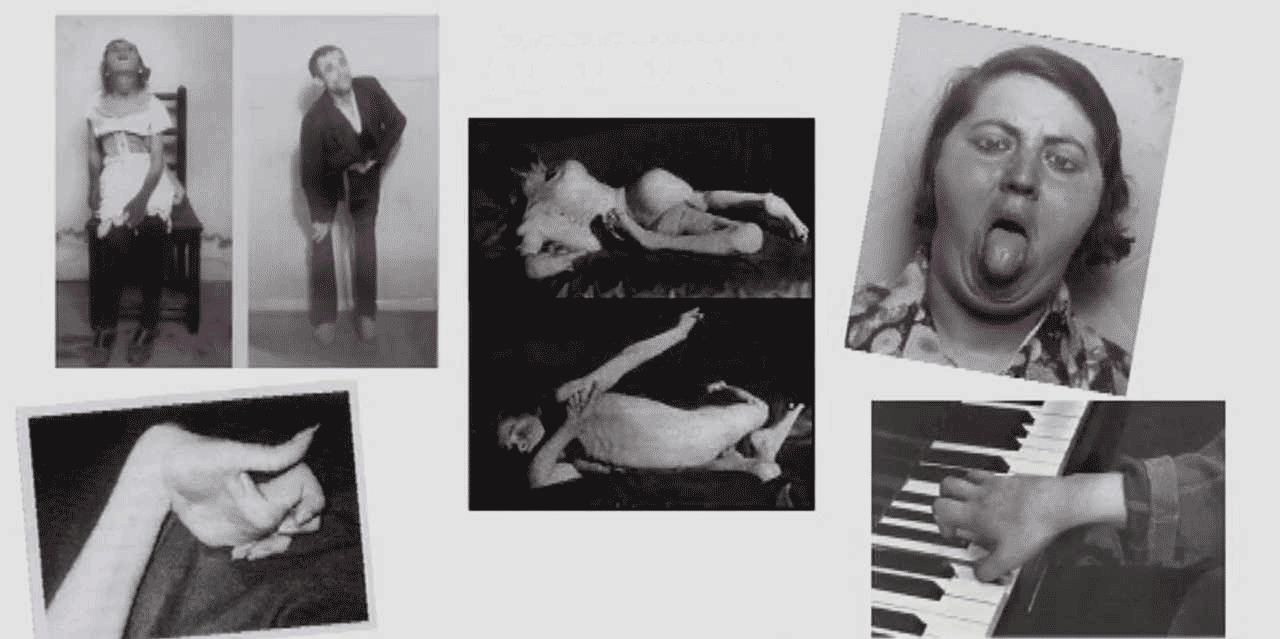
Экстрапирамидные нарушение можно разделить на гипокинетические, которые ограничивают свободную подвижность и гиперкинетические (дискинезия), которые проявляются в аномальных непроизвольных движениях.
Гипокинетические симптомы
Термин «гипокинезия» в узком смысле обозначает снижение степени (амплитуды) движений, которое, обычно, сопровождается другими гипокинетическими проявлениями:
- акинез (нарушение инициации свободных движений);
- брадикинезия (замедление движений).
Эти симптомы не всегда должны быть выражены совместно, может присутствовать, например, изолированный акинез или брадикинезия.
Гипокинетические экстрапирамидные расстройства, обычно, сопровождаются ригидностью, мышечным гипертонусом мышц, препятствующим полноценному активному и пассивному движению.
Гиперкинетические симптомы
Гиперкинетические экстрапирамидные нарушения проявляются рядом признаков:
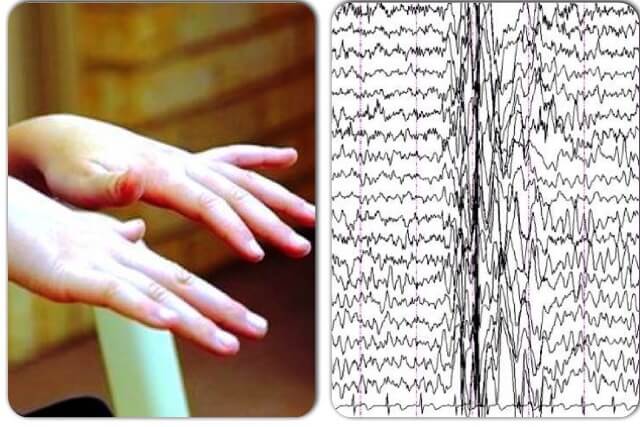
- тремор – ритмические колебательные движения тела, вызываемые чередующимися сокращениями мышечных агонистов и антагонистов;
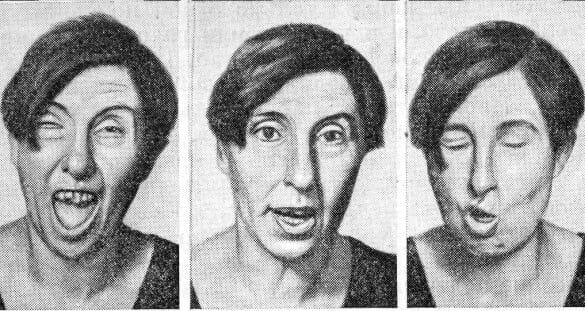
- хорея – вызывается случайно происходящими нерегулярными движениями различных частей тела, как правило, с акральным преобладанием; движения могут быть, как короткими и быстрыми, так и более длительными с «крутящим» характером (хорео-атетоидная дискинезия);
- баллизм – это расстройство, такое же, как хорея, но с резкими движениями высшей амплитуды и величины, исходящих из проксимальных сегментов конечностей;
- дистония создается продолжительными мышечными сокращениями, вызывающими скручивающие и повторяющиеся движения или ненормальное положение пораженных частей тела; свобода движений нарушается чрезмерными сокращениями участвующих мышц и вовлечением мышечных групп, обычно, не участвующих в данном движении;
- миоклонус характеризуется коротким синхронным подергиванием мышц (агонистов и антагонистов в данной области) нерегулярной частоты и амплитуды; в отличии от тремора сокращение мышц при миоклонусе монофазные, от хореи миоклонус отличает тот факт, что это расстройство появляется на пораженных частях тела синхронно;
- тики – это быстрые, нерегулярно повторяющиеся, но стереотипные движения или вокализация, сопровождающиеся освобождением внутреннего напряжения.
Другие термины, используемые для описания гиперкинетических расстройств:
- Атетоз – это историческое название, первоначально используемое для обозначения дистонической формы детского церебрального паралича. В более широком смысле применяется для всех непроизвольных движений, соответствующих описанию дистонии или хореи. Этот термин может идентифицировать дискинетический синдром (фазу развития), возникающий в результате повреждения незрелого мозга.
- Стереотипии – это термин, обозначающий продолжительные повторяющиеся позы и структурированные сложные движения, которые могут имитировать производительную деятельность и, как правило, имеют для данного человека и ситуации определенный символический смысл. Часто стереотипия сопровождает психические нарушение, например, шизофрению.
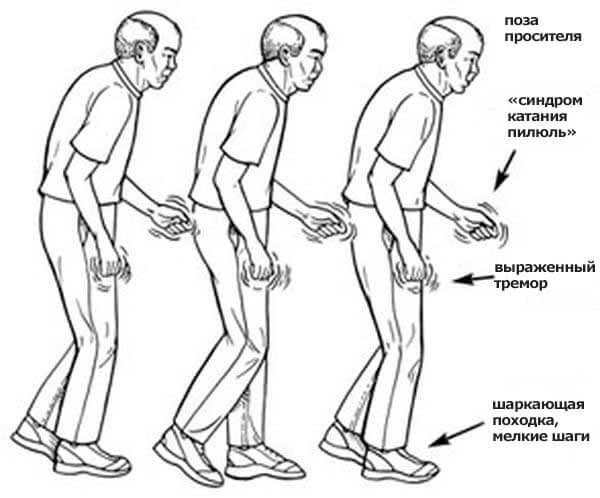
Синдром Паркинсона (паркинсонизм)
Это – экстрапирамидный нарушение, двигательное расстройство, характеризующееся следующими симптомами:
- тремор;
- ригидность;
- гипокинезия (брадикинезия);
- постуральные отклонения (нарушение осанки и походки).
Основа расстройства заключается в поражении нигростриатной дофаминергической передачи или дефекте внутренних соединений базальных ганглиев.
Болезнь Паркинсона – это наиболее распространенная причина болезненного состояния организма, который, в данном случае, обусловлен дегенерацией пигментных клеток (pars compacta substantiae nigrae), производстводящих допамин с его последующим дефицитом в стриатуме.
Таким образом, паркинсонизм характеризуется нарушением пресинаптической дофаминергической передачи, а постсинаптические дофаминовые рецепторы остаются нетронутыми.
Синдром Паркинсона может быть вызван многими другими причинами (другими нейродегенеративными патологиями, токсичными поражениями, сосудистыми, посттравматическими, постэнцефалитическими синдромами).
Лечение
При легких формах паркинсонизма терапевтическое вмешательство, в большинстве случаев, является неуместным, учитывая риск изменений в лечении психотических пациентов. В случае более тяжелых форм целесообразно снижение дозы препарата или замена классических нейролептиков атипичными препаратами. Также можно попытаться повлиять на симптомы паркинсонизма антихолинергическими препаратами или Амантадином (антагонист рецепторов глутамата).
Хореатические синдромы
Болезнь Хантингтона представляет собой типичный пример наследственного аутосомно-доминантного нейродегенеративного заболевания, у которого была определена ненормальная последовательность гена и известен его продукт. Болезнь характеризуется следующими признаками:
- расстройства движения;
- прогрессирующая деменция;
- эмоциональные и поведенческие расстройства.
Хореатический синдром может развиться в результате лечения нейролептиками (тардивная дискинезия), а также – на поздних стадиях болезни Паркинсона, как осложнение дофаминергической терапии. Хорею, индуцированную медикаментами редко могут вызвать:
- стимуляторы;
- противоэпилептические препараты;
- стероиды;
- опиоиды, и т.д.
Постинфекционный хореатический синдром, сопутствующий стрептококковой инфекции, сегодня, в эпоху антибиотиков, встречается редко, но иногда может возникнуть после вирусного заболевания (например, кори).
Хорея беременных – эндотоксикоз типа эклампсии – возникает в 3 триместре беременности.
Лечение
Подавлять хореатические движения можно при помощи лекарств из группы нейролептиков (например, Галоперидол). По мере необходимости используются антидепрессанты и транквилизаторы. Более важным является психологическая терапия не только больного, но всей семьи.
Несмотря на многочисленные исследования и ряд лекарственных препаратов в последних стадиях тестирования, лечение этого заболевания пока не находится в поле зрения. Надежду может дать генная инженерия и смежные области, которые, к сожалению, в отношении использования в организме человека на данный момент находятся в зачаточном состоянии.
Дистонические синдромы
Наиболее распространенные дистонические экстрапирамидные нарушение – это идиопатические фокальные и сегментарные дистонии, поражающие области головы и шеи.
Их причина неизвестна, хотя пусковым механизмом может быть периферийная глазная болезнь, травма шеи и т.д.
- Фокальная дистония часто ассоциируются со специфическим участием соответствующих групп мышц в связи с работой или профессиональной деятельностью («профессиональная дистония»). Кроме классической «судороги писателя» относительно часто дистония руки у музыкантов, играющих на струнных или клавишных инструментах, а также дистония губ и рта у духовых музыкантов.
- Идиопатический блефароспазм, иногда – в сочетании с оромандибулярной дистонией (синдром Брейгеля), поражает людей среднего и пожилого возраста; из-за более частого моргания может развиться функциональная слепота.
- Цервикальная дистония (спастическая кривошея) происходит в различных формах, в зависимости от соответствующего поражения мышц. Часто расстройство поражает людей молодого и среднего возраста.
- Обобщенная дистония может быть проявлением наследственного нарушение генетического фона.
- Вторичная дистония развивается в результате перинатальной энцефалопатии или врожденного нарушения обмена веществ (болезнь Вильсона).
Лечение
Симптомы фокальной или сегментной дистонии могут быть подавлены с помощью ботулинического токсина, могут показать эффект супрессоры дистонии и дискинезии (блокаторы кальциевых каналов, антиоксиданты или Тетрабеназин.
При следующем расстройстве – тяжелой генерализованном дискинезии последним вариантом является электрошоковая терапия или нейрохирургические процедуры (в т.ч. глубокая стимуляция мозга).
При дистонии с началом в детстве, в подростковом возрасте и даже до 45 лет необходимо проверить чувствительность к L-ДОФА (150-500 мг, по крайней мере, в течение месяца) и исключить болезнь Вильсона.
Миоклонические синдромы
Кортикальный миоклонус характеризуется внезапным подергивание мышц лица и конечностей.
Этиологически, как правило, обусловлен метаболически (например, уремией), токсически, фармакологически (в частности, противосудорожными препаратами, Клозапином, трициклическими антидепрессантами и т.д.), сопровождают воспаления головного мозга (болезнь Крейтцфельда-Якоба, подострый склерозирующий панэнцефалит).
Подергивания вызываются, в основном, соместетическими и визуальными стимулами, как правило, нерегулярные во времени, но могут иметь ритмический характер и имитировать тремор.
Сегментный спинной миоклонус затрагивает конечности и туловище. Является проявлением травматической, инфекционной, неопластической или демиелинизирующей миелопатии.
Другие единицы миоклонуса:
- физиологический – проявляется спорадическим подергиванием мышц во время сна, в состоянии тревоги, после физического напряжения; другой формой является икота (миоклонус диафрагмы);
- эссенциальный – характерен неизвестными причинами, является наследственным или спорадическим;
- эпилептический (форма кортикальной миоклонии) – является частью некоторых эпилептических синдромов (миоклонических приступов, эпилепсии Кожевникова, прогрессивных миоклонических эпилепсий);
- миоклонус действия вызывается или усиливается свободным движением, и является проявлением очагового поражения головного мозга, как правило, травматического или сосудистого происхождения.
Лечение
При кортикальном (эпилептическом) миоклонусе препаратом первого выбора является Пирацетам (8-20 г в день первоначально, впоследствии 1-3 г в день) или Леветирацетам (первоначально 250 мг в день, увеличивая дозу на 500 мг в неделю, максимальная доза — 3 г) в сочетании с противоэпилептическими препаратами: Клоназепамом, Вальпроатом и Примидоном.
В случае подкоркового миоклонуса используется сочетание Клоназепама с Вальпроатом или Примидоном.
При спинальной форме может быть эффективным Клоназепам и ботулинический токсин.
Этиологическая классификация экстрапирамидных расстройств
Нозологическая диагностика (выявление нозологических единиц с четко определенными механизмами), как правило, основана на критериях, включающих соответствующие проявления болезненного состояния организма и исключающих другие диагностические возможности.
Этиологическая диагностика (определение причины болезни) является относительно легкой у заболевания с очевидным инфекционным агентом или в случаях четко определенных поражений, возникающих из одного процесса (травматические поражения, сосудистые изменения).
Диагностика генетически связанных «нейродегенеративных заболеваний» является более сложной. Ранее она была более приближенной, основывалась исключительно на клиническом эмпиризме или гистологических исследованиях.
Сегодня, ввиду расширения знаний о генетическом фоне этих заболеваний и с помощью методов молекулярной биологии, диагностика часто бывает возможной «in vivo», пренатально или у бессимптомных пациентов.
До сих пор гетерогенная группа заболеваний базальных ганглиев системы начинает классифицироваться новым образом, на этиологической основе:
- первичные заболевания – в свою очередь, делятся на семейные, имеющие генетический фон (как правило, известен хромосомный маркер или прямо болезненная последовательность гена) и спорадические (генетическая основа только предполагается или заболевания имеет неизвестное происхождение);
- вторичные заболевания – возникают в результате приобретенного структурного повреждения (травмы, сосудистые расстройства, воспаления, опухоли) или химического воздействия (лекарственные средства, токсины, метаболические нарушение).
Генетически связанные (первичные, идиопатические) двигательные расстройства
В последние годы удалось значительно расширить знания о молекулярной основе генетически связанных двигательных расстройств, многие из которых были первоначально классифицированы, как врожденные пороки развития или т.н. идиопатические нейродегенеративные заболевания.
Была определена хромосомная локализация ряда болезненных генов, а у некоторые из них были идентифицированы и их белковые продукты с объясненной или, по крайней мере, предполагаемой ролью в патогенезе заболевания.
Вторичные синдромы из-за повреждения базальных ганглиев
В дополнении к генетическим заболеваниям, основой экстрапирамидных двигательных расстройств могут быть различные вторичные вовлечения базальных ганглиев и функционально связанных структур головного мозга (префронтальная и височная кора, таламус, ствол мозга). Причинами могут быть:
- различные внутричерепные патологии (инфекционные воспаления, опухоли, сосудистые разрывы или закупорки, черепно-мозговые травмы и последующие состояния);
- обобщенные инфекции;
- паранеопластические процессы;
- гипоперфузия и гипоксемия при сердечно-сосудистой и легочной недостаточности;
- метаболические заболевания;
- воздействия внешнего происхождения (лекарства и токсины).
Экстрапирамидные синдромы при цереброваскулярной болезни
Значение сосудистых заболеваний головного мозга в развитии экстрапирамидных синдромов часто переоценивается.
Причинная роль ишемии или кровоизлияния в базальных ганглиях и другой структуре применима только в небольшом числе случаев вторичного синдрома паркинсонизма или дискинетических расстройств. Для них, как правило, характерно одностороннее преобладание симптомов.
Метаболические и токсичные экстрапирамидные расстройства
Болезнь Вильсона почти всегда ассоциируются с неврологическими симптомами, включая широкий спектр, практически, всех известных проявлений гипо- и дискинетических экстрапирамидных синдромов. Нарушения обмена веществ, прежде всего, затрагивает лизосомы печени, нервная система поражается вторично.
Своевременное лечение может предотвратить дальнейшее развитие неврологических симптомов, поэтому необходимо иметь в виду возможность болезни Вильсона и исключить (или подтвердить) ее у всех пациентов с любыми экстрапирамидными двигательными расстройствами, возникших до 40-45 летнего возраста.
При заболеваниях щитовидной железы описывает возникновение акцентированного физиологического тремора и координационной или сегментной дистонии. При печеночной недостаточности иногда наблюдается характерный «flapping tremor».
Экстрапирамидные нарушение – это расстройства, поражающие не только здоровье человека, но также оказывающие существенное влияние на его социальную жизнь. Поэтому, необходимостью является своевременная диагностика и, соответственно, лечение болезни.