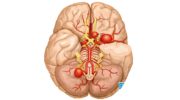
Что такое прогрессирующий надъядерный паралич?
Прогрессирующий надъядерный паралич (ПНП или также называемый прогрессирующий супрануклеарный парез взора или синдром Стила-Ричардсона-Ольшевского) — это необычное дегенеративное неврологическое заболевание, которое вызывает прогрессирующее нарушение равновесия и ходьбы; нарушение движения глаз, особенно в нисходящем направлении; ненормальный мышечный тонус (ригидность мышц); проблемы с речью (дизартрия); и проблемы, связанные с глотанием и приемом пищи (дисфагия).
Больные часто испытывают изменения личности и когнитивные нарушения. Симптомы обычно появляются после 60 лет, но могут проявиться и раньше. Точная причина прогрессирующего надъядерного паралича неизвестна. ПНП часто ошибочно принимают за болезнь Паркинсона, болезнь Альцгеймера, кортикобазальную дегенерацию и другие нейродегенеративные расстройства.
Доктора Джон С. Стил, Дж. К. Ричардсон и Дж. Ольшевски определили прогрессирующий надъядерный паралич как отдельное неврологическое расстройство в 1963 году. Отсюда и второе название, синдром Стила-Ричардсона-Ольшевского.
Признаки и симптомы
Признаки и симптомы прогрессирующего надъядерного паралича варьируются от человека к человеку, но пациенты обычно попадают в один из четырех клинических синдромов (фенотипов): синдром Ричардсона, атипичный паркинсонизм, кортикобазальный синдром и чистая акинезия с замерзанием походки. Реже у пациентов наблюдаются когнитивные нарушения и отсутствие двигательных признаков.
Наиболее частым проявлением является синдром Ричардсона, включающий нарушение походки и равновесия, выражения лица с широко раскрытыми глазами, аномальной речи, нарушения памяти и когнитивных функций, а также замедления или потери произвольного движения глаз, особенно в нисходящем направлении (надъядерная офтальмоплегия). К когнитивным симптомам относятся забывчивость и изменения личности, такие как потеря интереса к ранее приятным занятиям, нарушение внимания и концентрации, депрессия и повышенная раздражительность.
Менее чем половине всех пациентов с ПСП изначально ставится правильный диагноз, поскольку у многих пациентов нет классического синдрома Ричардсона. Многие из этих пациентов изначально медлительны, у них мышечная ригидность, а иногда и тремор, напоминающий болезнь Паркинсона, и они могут первоначально отчасти реагировать на противопаркинсоническое средство, леводопу. У других пациентов наблюдается необычная ригидность (ригидность и дистония) и потеря произвольной функции в одной верхней конечности, как это наблюдается при кортикобазальной дегенерации. Редко у пациентов проявляется синдром первичной акинезии с замерзанием походки. Эти пациенты демонстрируют неуверенное начало походки и тенденцию замирать или останавливаться при поворотах и при переходе через пороги (дверные проемы). Их движения глаз и когнитивные ощущения в норме.
Мелкий почерк и малообъемная быстрая, мямлящая речь (тахифемия или бессвязная речь) типична и аналогична той, которая возникает при болезни Паркинсона, но в отличие от болезни Паркинсона здесь нет медлительности (брадикинезия) или жесткости мышц (ригидности).
Наконец, у некоторых пациентов с ПНП наблюдаются когнитивные нарушения, напоминающие болезнь Альцгеймера или лобно-височную деменцию. У большинства пациентов с атипичными проявлениями через несколько лет в конечном итоге развиваются нарушения движения глаз, речи, глотания и походки (синдром Ричардсона). Таким образом, диагноз ПНП обычно становится более достоверным по мере прогрессирования заболевания.
Нарушение движений глаз в конечном итоге затрудняет или делает невозможным чтение, вождение и межличностный зрительный контакт. Неправильный контроль век приводит к тому, что глаза непроизвольно закрываются (блефароспазм) на несколько секунд или более, и некоторые пострадавшие люди могут быть не в состоянии открыть глаза (глазодвигательнная апраксия), даже когда спазм прекращается. У других пациентов возникают проблемы с закрытием глаз или они могут моргать меньше обычного, в результате чего глаза становятся сухими и красными.
Мышцы тела могут непроизвольно сокращаться, заставляя пораженную часть тела (например, верхние или нижние конечности) принимать странные позы. Это называется дистония. Блефароспазм — это форма дистонии, поражающая мышцы вокруг глаз.
Легкая или умеренная степень умственного расстройства в конечном итоге возникает у большинства пациентов, и это может быть ошибочно диагностировано как болезнь Альцгеймера (БА), если оно возникает на ранней стадии заболевания, до появления значительных трудностей с речью, координацией и движением глаз.
Некоторые пациенты испытывают нарушения сна, например, частые пробуждения и изменения режима сна. Нарушения сна могут быть признаком депрессии или побочным действием лекарств. Расстройство поведения в фазе быстрого сна (РПБС) не является признаком ПСП, но является признаком деменции с тельцами Леви, болезни Паркинсона и множественной системной атрофии. При расстройстве поведения в фазе быстрого сна пациенты разговаривают и двигаются во сне, и это движение может привести к травме человека или травме партнера по постели.
Причины и факторы риска
Причина прогрессирующего надъядерного паралича неизвестна, но это форма таупатии (т.е. нейродегенеративного заболевания, связанного с патологическим слипанием тау-белка в так называемые нейрофибриллярные клубки в тканях мозга), при которой аномальное фосфорилирование тау-белка приводит к разрушению жизненно важных белковых нитей в нервных клетках, вызывая их гибель. Недавняя работа предполагает, что болезнь, по крайней мере, частично генетическая. Многие исследователи теперь считают, что различные генетические факторы и факторы окружающей среды способствуют развитию этого расстройства.
В медицинской литературе слово «таупатии» используется для обозначения нескольких нейродегенеративных заболеваний, включая ПНП, при которых неправильно обрабатывается тау. Другие нейродегенеративные нарушения, классифицируемые как таупатии, включают кортикобазальную дегенерацию и болезнь Пика.
Пациенты с семейным анамнезом ПНП очень редки, и лежащая в основе генетическая аномалия, как правило, неизвестна в этих семьях. Некоторые случаи ПНП связаны с мутацией или генетической вариацией в гене MAPT, который помогает продуцировать (кодирует) тау-белок. Этот ген находится на хромосоме 17 (17q21.1). Варианты по крайней мере трех других генов (STX6, EIF2AK3 и MOBP) связаны с повышенным риском развития ПНП. Изучение генетических механизмов должно в конечном итоге привести к эффективным медицинским методам лечения.
Затронутые группы населения
ПНП недодиагностированое заболевание, поэтому трудно определить, сколько людей им болеют. Считается, что от расстройства только в США страдают около 20 000 человек. Однако диагностировано гораздо меньше случаев. По некоторым данным, от ПНП страдают до 5 человек из 100 000. Начало этого расстройства приходится на возраст от 45 до 75 лет, средний возраст начала — около 63 лет. Мужчины болеют чаще, чем женщины.
Близкие по симптомам расстройства
Симптомы следующих заболеваний могут быть похожи на симптомы прогрессирующего надъядерного паралича (ПНП). Сравнения могут быть полезны для дифференциальной диагностики.
- Кортикобазальная дегенерация (КБД) — редкое прогрессирующее неврологическое заболевание, характеризующееся потерей и усыханием (атрофией) клеток в определенных областях мозга (кора головного мозга и базальные ганглии). Симптомы и признаки этого заболевания напоминают некоторых пациентов с ПНП, и некоторые эксперты считают, что КБД и ПНП являются вариациями одного и того же заболевания. Оба являются таупатиями.
- Множественная системная атрофия (МСА) — редкое прогрессирующее неврологическое заболевание, характеризующееся различным сочетанием паркинсонизма и мозжечковой атаксии (плохо скоординированное движение конечностей, неустойчивая походка и дизартрия). У многих пациентов с МСА также развивается нарушение функции вегетативной нервной системы, которая контролирует кровяное давление, частоту сердечных сокращений, потоотделение, кишечник и мочевой пузырь. Точная причина множественной системной атрофии неизвестна.
- Синдром Шай-Дрейджера — подтип множественной системной атрофии с вегетативной недостаточностью. Большинство экспертов больше не используют этот термин.
- Болезнь Паркинсона — медленно прогрессирующее неврологическое состояние, характеризующееся непроизвольным дрожанием (тремор покоя), ригидностью или негибкостью мышц, медленностью движений (брадикинезия) и трудностями при выполнении произвольных движений (акинезия). Дегенеративные изменения происходят в областях глубоко внутри мозга (черная субстанция и другие пигментированные области мозга), вызывая снижение уровня дофамина в головном мозге. Дофамин — нейротрансмиттер, химическое вещество, которое посылает сигнал от одной нервной клетки к другой в головном мозге. Болезнь Паркинсона прогрессирует намного медленнее, чем ПНП, и обычно не приводит к потере трудоспособности в течение десяти и более лет.
Диагностика
Диагноз прогрессирующего надъядерного паралича можно заподозрить на основании тщательной клинической оценки, подробного анамнеза пациента и выявления характерных физических признаков.
Стандартные методы лечения
Лечение прогрессирующего надъядерного паралича симптоматическое и поддерживающее. В настоящее время лекарства нет. В некоторых случаях препараты, применяемые для лечения болезни Паркинсона (противопаркинсонические средства), такие как леводопа, могут дать некоторую пользу в облегчении симптомов застывания, но эффект обычно ограничен и временен. В некоторых случаях могут быть полезны антидепрессанты. Использование этих препаратов должно тщательно контролироваться неврологом, имеющим опыт их применения.
Средства для ходьбы, такие как ходунки с утяжелением впереди и обувь с накатанной пяткой, могут помочь предотвратить падение пострадавшего назад. Бифокальные очки или специальные очки с призмами могут быть прописаны некоторым людям с ПНП для лечения определенных проблем со зрением (например, затрудненного взгляда вниз). Инъекции ботулинического токсина помогают при блефароспазме.
Когда пациент больше не может глотать, может быть проведена хирургическая процедура, известная как чрескожная гастростомия, в зависимости от желаний пациента и качества жизни. Во время процедуры через кожу живота в желудок вводится зонд, чтобы обеспечить питание.
Прогноз
Больные с ПНП, как правило, имеют прогрессирующее ухудшение состояния, средняя выживаемость составляет 9,7 лет с момента появления симптомов. Нарушения походки возникают рано, и пациенты нуждаются в помощи в течение 3 лет. Постельный режим или инвалидное кресло обычно необходимо в течение 8 лет.