- Описание болезни
- Классификация по МКБ 10
- Анатомическое строение слезного канала
- Причины дакриоцистита
- Симптомы дакриоцистита
- Диагностика
- Лечение дакриоцистита
- Антибиотикотерапия
- Инфузионная терапия
- Массаж (рекомендуется в детском возрасте)
- Дакриоцисториностомия
- Физиотерапия
- Лечение народными средствами
- Прогноз и осложнения
- Профилактика дакриоцистита
Описание болезни
Дакриоцистит — это инфекция или воспаление слезного мешка, обычно сопровождающееся закупоркой носоглоточного протока. Дакриоцистит может быть острым или хроническим и врожденным или приобретенным. Может вызвать боль, покраснение и дискомфорт.
Заболеванию больше подвержены женщины, чем мужчины. Слезный канал женщин более узкий, эта анатомическая особенность является провоцирующим фактором. Дакриоцистит возникает в возрасте 30 – 60 лет.
Классификация по МКБ 10
Присвоение кода по МКБ 10 позволяет дифференцировать заболевание слезного аппарата для статистических и динамических изысканий в медицине заболеваемости населения. Дакриоцистит относят к группе Н04.3 «Острое и неуточненное воспаление слезных протоков». К нему относят:
- Флегматозный. Обструкция каналов, сужение его протоков приводит к скоплению жидкости. Воспаление начинается при наличии очагов инфекции в пазухах или слизистых оболочках носа. Развивается абсцесс, скапливается жидкость в полости.
- Подострый (неуточненный). Возникает при наличии провоцирующих факторов, которые приводят к обострению острого дакриоцистита. Это может быть аллергенный фактор, травматический и другие формы после перенесенного острого дакриоцистита.
Дакриоцистит новорожденных входит в класс Р39, к которому относят инфекционные заболевания в перинатальный период. Дакриоцистит новорожденных имеет код Р39.1. Его формирование идет как в внутриутробном периоде, так и после рождения впервые 4 недели.
В отдельную группу относят хронический дакриоцистит, имеющий код Н04.4. Возникает при сужении носослезных протоков при патологических процессах в близлежащих слизистых (конъюнктивит, синусит и другие воспалительные заболевания).
Анатомическое строение слезного канала
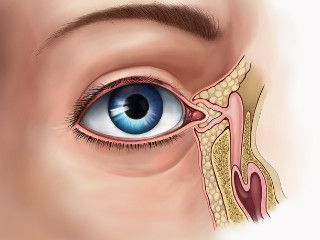
Слеза выполняет антибактериальные и увлажняющие функции роговицы и конъюнктивы глаза, также питает и очищает глаза. Покрывая тонким слоем роговицу, обеспечивает нормальную биофизику зрительного аппарата (преломление и отражение света).
По своему составу слеза является прозрачной на 98% состоящей из воды, слабощелочной жидкостью, которая состоит из белка, лизоцима, жиров, слизи, сахара, Na, K, Cl, мочевины. В течение суток во время бодрствования вырабатывается 0,5 – 1 мл слезной жидкости, а во время плача или попадания инородного тела около 2 чайных ложек.
Слезная железа относится к придаточным органам глаза. Она входит в группу слезных органов, к которым относятся также слезоотводящие пути, мелкие слезные железы.
Слезная железа — сложнотрубчатая серозная железа. Она состоит из частей:
- Орбитальная (глазничная) — в ямке железы, в которых расположены 3-5 выводных протоков. Большого калибра протоки покрыты двухслойным эпителием, а меньшего калибра — однослойным. Выводные канальцы верхнего века имеют протоки между дольками века.
- Вековая расположена под верхним сводом конъюнктивы. Имеет 3 – 9 канальцев и канальцы, впадающие в орбитальные.
Кровоснабжается она глазничной артерией, а отток крови осуществляет слезная вена. Иннервируется тройничными, лицевыми, симпатическими нервами. Регулируется секреция парасимпатическими нервными узлами.
Иногда у новорожденных детей носослезный канал закрыт мембраной, которая рассасывается в первые недели жизни. По истечению 2-3 месяцев она заменяется клеточной тканью.
Причины дакриоцистита
Основные причины:
- синусит (форма этмоидит);
- атрезия носослезных протоков (их отсутствие) — врожденная патология;
- риниты;
- полипы в носовой полости;
- воспаление конъюнктивы;
- нарушение проходимости клапана Гаснера (врожденный);
- неонатальная инфекционные процессы;
- инфекции (туберкулез, сифилис, кишечные, вирусные);
- глистные инвазии;
- иммунодефициты;
- кандидозы внутренних органов;
- анатомические аномалии строения лицевой части;
- ЕСС синдром;
- сахарный диабет;
- травма слезной железы;
- аллергия;
- запыленность.
Основной причиной вызывающей воспалительный процесс является скопление микроорганизмов в протоках слезной железы и нарушение оттока жидкости. Часто при посеве слезной жидкости обнаруживаются:
- золотистый стафилококк;
- синегнойная палочка;
- вирус Эпштейна-Бара;
- бледная трепонема;
- грибы.
Развитие дакриоцистита может провоцироваться внутренним гематогенным распространением инфекционных агентов.
Симптомы дакриоцистита
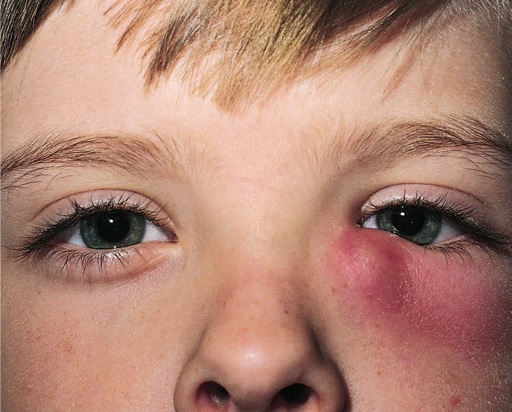
Дакриоцистит имеет специфичные симптомы. Острая форма характеризуется:
- болью;
- покраснением;
- слезотечением;
- отечностью;
- гноем;
- гиперемией;
- лихорадкой;
- слабостью;
- сужением глазной щели.
Болезненность внутреннего угла глаза и иррадиация боли в носовые пазухи, их распространение на конъюнктиву и роговицу создает риск осложнений и распространение воспаления в пазухи.
Хронический дакриоцистит проявляется упорным слезотечением и фасолеобразным выпячиванием.
Покраснение слизистой оболочки, отечность и истончение кожи век, увеличение железы — специфичные симптомы клиники хронической формы болезни.
Дакриоцистит новорожденных выражается слезотечением, выделение гнойного секрета, отечностью век. Анатомическое строение носослезного канала — широкие полости, допускающие риск распространения в близлежащие пазухи и на другие части зрительного аппарата.
Диагностика
Клинические проявления заболевания при обращении к специалисту требует некоторых дифференцирующих диагностических процедур. Специалистами, к которым обращаются — это офтальмолог, оториноларинголог, инфекционист, дермовенеролог. При обращении к врачу первичная диагностика состоит из:
- сбора анамнеза заболевания (когда началось, сколько продолжается и другие моменты);
- пальпации;
- направления на инструментальные и клинические исследования.
При клинических исследованиях в общем анализе крови обнаруживается лейкоцитоз. Также проводятся исследования:
- сахар крови;
- австралийский антиген;
- анализ мочи;
- ИФА на сифилис.
Инструментальные исследования:
- Биомикроскопия глаза — осмотр щелевой лампой видимых частей глаза с увеличением. Процедура очень широко используется в диагностике глазных заболеваний.
- Цветовая проба Веста. В полость носа вводят тампон, а в глаза закапывают коллоидный раствор. При средней проходимости слезных каналов тампон окрашивается через 8-10 мин., это время среднее условное. Если времени прошло больше, то это диагностический признак непроходимости слезных каналов.
- Рентгенография. Рентгеновские снимки с применением контрастного вещества позволяют диагностировать инородные тела, уплотнения. Рентген делается совместно с пазухами носа. Детям до трех лет рентген пазух носа не делают.
- Тест исчезновения красителя. Закапывается флюоресцеин и через некоторое время измеряют высоту слезного мениска.
- Эхография. Диагностирует расширение, застой слезного канала.
- Зондирование.
- Бактериологический посев содержимого слезного канала.
Это стандартная программа в диагностике инфекционных заболеваний органов зрения.
Лечение дакриоцистита
Тактика лечения дакриоцистита зависит от степени тяжести и назначается только врачом-офтальмологом, с контролем динамики заболевания. Варианты описаны ниже.
Антибиотикотерапия
Капли в конъюнктивальный мешок применяются по 1 капле 5-6 раз в день в течение 7 – 10 дней:
- гентамицин (0,3%);
- сульфацетамид (10-20%);
- полимиксин;
- хлорамфеникол (0,25%).
Глазные мази закладываются в конъюнктивальный мешок 1 раз в сутки в течение 7 – 10 дней:
- тетрациклин 1%;
- тобрамицин 0,3%;
- эритромицин 1%.
Внутримышечные инъекции, которые рассчитываются по весу и кратность определяется индивидуально:
- гентамицин;
- ампициллин.
Препараты применяются в сочетании с бактериостатическим и бактерицидным действием на организм.
Инфузионная терапия
В течение 1-3 суток используется глюкозо-солевые растворы, снимающие интоксикационный симптом. В растворы добавляют витамины (аскорбиновая кислота), гормоны (преднизолон, дексаметазон) и другие вещества, которые используются по симптоматике.
Массаж (рекомендуется в детском возрасте)
Противопоказаниями для проведения массажа является гнойно-воспалительный процесс (риск заражения окружающих тканей). Перед процедурой руки моются и обрабатываются антисептиком, одеваются перчатки. Промыть раствором фурацилина глаза ребенку. Кратность выполнения массажа новорожденным и взрослым отличается, так взрослым – 3-5 раз, а новорожденным до 7 раз в день. Курс 10 дней.
Техника выполнения: разогретыми, теплыми руками легкими движениями от начала бровей кругообразными движениями спускаемся по крыльям носа до его кончика.
Дакриоцисториностомия
Дакриоцисториностомия — хирургическая операция, проводимая для восстановления проходимости слезного канала воссоздавая соустье между ним и носовой полостью.
Различают баллонную, лазерную, эндоскопическую. Эндоскопическая операция или зондирование носослезного канала проводится для прочищения с помощью зонда канала и позволяет избежать осложнений в будущем.
Для новорожденных детей она проводится под общим наркозом. Наркоз рассчитан на период проведения операции (щадящий режим). Используют зонд из мягких материалов, легко принимающих изгибы и не повреждающие стенки канала.
Физиотерапия
УВЧ, СВМ проводимые в комплексной терапии с антибиотиками на ранней стадии снижает риск развития нагноений.
Противопоказаны в лечении манипуляции осложняющие течение заболевания. К ним относят:
- ношение контактных линз;
- повязки на глаза;
- проводить исследования роговицы (УЗИ глаз, тонометрия и другие манипуляции).
Результат лечения зависит от точности выполнения манипуляций и квалификации специалиста, а также условий клиники, в которой проходит лечение.
Лечение народными средствами
Нетрадиционная медицина в офтальмологии оказывает мощное воздействие. Но применение методов народной медицины требует консультации со специалистом. Используют настои (внутрь и наружу), примочки для промываний. В лечении используются:
- ромашка (протирают воспаленные участки ватным диском);
- лист каланхоэ (сок как глазные капли);
- очанка (внутрь и наружу);
- сбор (лист шалфея, эвкалипта, душицы, мяты, укроп) используется как примочка.
Прогноз и осложнения
При качественном и проведенном в короткие сроки лечении прогноз благоприятный. Осложнениями могут быть:
- Флегмона (абсцесс слезного мешка): распространение нагноения на близлежащие ткани вызывает припухлость. Осложняется развитием синуситов и поражением роговицы.
- Язва роговицы: разрушение тканей роговицы при инфекционном — распространении инфекции за пределы слезного мешка. При неинфекционном — недостаточная увлажненность роговицы приводит к синдрому сухого глаза. Это служит сопутствующим фактором при дакриоцистите.
- Тромбофлебит орбиты глаза: распространение и оседание на стенках вен микроорганизмов из очагов инфекции приводит к закупорке вен и появлению рисунка их под кожей, затруднение движения глазных яблок.
- Эндофтальмит: развивается при прободении (проникновении) гнойного процесса во внутренние структуры глаза.
Осложнение развивается как местно, так и распространяясь по организму. К таким осложнениям относятся — сепсис, менингит, что может привести к инвалидизации и гибели человека.
Профилактика дакриоцистита
Предупреждение развития дакриоцистита имеет несколько правил действующих при любых заболеваниях. Это соблюдение личной гигиены, избегать травматических ситуации и использовать средства защиты. Использование качественной косметики, ухаживающих средств, а также лечение простудных и инфекционных заболевания.
Дакриоцистит заболевание, которое может маскироваться под лор-заболевания. Осложнения заболевания могут приводить к слепоте. Своевременное лечение обеспечивает сохранение зрения. Выздоровление зависит от тактики лечения и метода, специалиста.