Что такое агранулоцитоз?
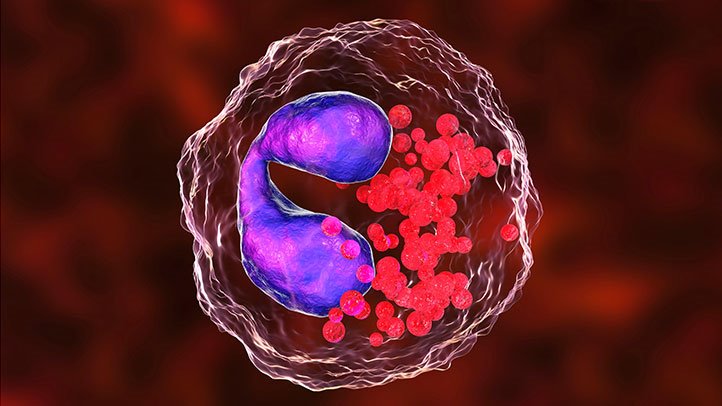
Нейтрофилы — это самые распространенные лейкоциты в крови, которые играют решающую роль в обеспечении врожденного иммунитета против различных возбудителей болезней. Агранулоцитоз, также известный как агранулез или гранулопения, представляет собой острое состояние, сопровождающееся тяжелой и опасной нейтропенией (т.е. снижением количества нейтрофилов). Агранулоцитоз — это состояние, при котором абсолютное число нейтрофилов (АНК) составляет менее 100 нейтрофилов на микролитр крови. Люди с этим заболеванием подвергаются очень высокому риску тяжелой инфекции. В широком смысле она может быть связано с наследственным заболеванием из-за генетической мутации или приобретенным заболеванием. Агранулоцитоз может проявляться по-разному, включая жар, озноб, боль в горле и т. д. Состояние может быть опасным для жизни, требующим оперативной диагностики и лечения.
Признаки и симптомы
Иногда агранулоцитоз может протекать бессимптомно при отсутствии инфекции. Ранние симптомы агранулоцитоза могут включать:
- внезапную лихорадку;
- озноб;
- боль в горле;
- слабость в конечностях;
- боль во рту и деснах;
- язвы во рту;
- кровотечение из десен.
Другие признаки и симптомы агранулоцитоза могут включать:
- учащенное сердцебиение (тахикардия);
- учащенное дыхание (тахипноэ);
- низкое кровяное давление (гипотензия);
- кожные абсцессы.
Причини и факторы риска
Агранулоцитоз можно в общих чертах разделить на две различные категории: наследственный и приобретенный. Наследственное заболевание возникает из-за генетических мутаций в гене, кодирующем эластазу нейтрофилов или ELA2. Наиболее часто встречающиеся мутации — это интронные замены, которые инактивируют место сплайсинга в интроне 4. Приобретенные заболевания могут быть вызваны различными лекарствами, химическими веществами, аутоиммунными состояниями и инфекциями.
Агранулоцитоз обычно вызывают следующие препараты:
- химиотерапевтические препараты;
- обезболивающее и противовоспалительные (препараты золота, напроксен и пеницилламин);
- антитиреоидные препараты (карбимазол, пропилтиоурацил);
- антиаритмические средства (хинидин, прокаинамид);
- антигипертензивные средства (каптоприл, эналаприл, нифедипин);
- антидепрессанты/психотропы (клозапин, амитриптилин, досулепин, миансерин);
- противомалярийные средства (пириметамин, дапсон, сульфадоксин, хлорохин);
- противосудорожные препараты (фенитоин, вальпроат натрия, карбамазепин);
- антибиотики (сульфаниламиды, пенициллин, цефалоспорины);
- разное (циметидин, ранитидин, хлорпропамид, зидовудин).
Инфекции, которые могут вызвать агранулоцитоз, включают:
- Бактериальные (брюшной тиф, шигеллезный энтерит, бруцеллез, туляремия, туберкулез)
- Риккетсии (риккетсиоз, гранулоцитарный анаплазмоз человека, пятнистая лихорадка Скалистых гор)
- Паразитарные (лихорадка Дум-Дум (висцеральный лейшманиоз), малярия)
- Вирусные (иммунодефицит человека, вирус Эпштейна-Барра, цитомегаловирус, вирусы гепатита, вирус герпеса человека 6 типа)
Аутоиммунные заболевания, такие как волчанка, ревматоидный артрит и заболевания костного мозга, такие как миелодиспластический синдром (МДС) и лейкозы, также связаны с агранулоцитозом.
Эпидемиология
Агранулоцитоз является редким заболеванием и встречается во всех возрастных группах, с зарегистрированной заболеваемостью от 6 до 8 случаев на миллион населения в год. Около 70% случаев связаны с приемом лекарств. Болезнь также чаще встречается у женщин, чем у мужчин, либо из-за увеличения приема лекарств у женщин, либо из-за увеличения случаев аутоиммунных заболеваний у женщин. Агранулоцитоз не имеет расовой принадлежности.
Патофизиология
Двумя основными механизмами, ответственными за агранулоцитоз, являются неадекватный или неэффективный гранулопоэз и ускоренное удаление или разрушение нейтрофилов. Неадекватный или неэффективный гранулопоэз обусловлен генерализованной недостаточностью костного мозга. Он также встречается при апластической анемии, разновидностях лейкемии, миелодиспластических синдромах. Ускоренное удаление или разрушение нейтрофилов происходит из-за иммуноопосредованного повреждения нейтрофилов или является идиопатическим.
Диагностика
— Анамнез и физикальное обследование.
С агранулоцитозом обычно связаны истории использования нового лекарства или смена препаратов, недавнее воздействие химических или физических агентов или недавняя вирусная или бактериальная инфекция. Могут присутствовать аутоиммунные заболевания или сильная семейная история рецидивов инфекции, обычно начиная с раннего детства. Начальными симптомами часто являются недомогание, лихорадка и озноб или инфекции, которые обычно проявляются в виде язв, некротических поражений десен, дна рта, слизистой оболочки щек, глотки или других участков полости рта. Еще одним проявлением болезни может быть фарингит с затруднением глотания и множественными кожными абсцессами. Поскольку начало агранулоцитоза может быть внезапным, проявлением может быть сепсис. При осмотре обычно отмечается лихорадка > 40°С, тахикардия, тахипноэ и гипотония.
— Анализы.
Диагноз агранулоцитоза требует высокой степени подозрения на основании признаков и симптомов, приема лекарств, недавнего воздействия химических агентов и инфекций. При начальном обследовании проводится общий анализ крови (ОАК) с дифференциальным подсчетом. Для диагностики этого состояния необходимо абсолютное количество нейтрофилов (АКН) менее 100 нейтрофилов на микролитр крови. Мазок периферической крови должен оценить морфологию нейтрофилов. Периферический мазок, окрашенный по Райту, покажет заметное уменьшение нейтрофилов и их отсутствие. Скорость оседания эритроцитов (СОЭ), С-реактивный белок (СРБ), исследования коагуляции (протромбиновое время, частичное тромбопластиновое время, D-димер), лактатдегидрогеназа (ЛДГ), антинуклеарные антитела (АНА), ревматоидный фактор (РФ), функциональные пробы печени (ФПП), почечные функциональные пробы (ПФП), анализ мочи могут быть использованы у пациентов с соответствующим анамнезом. Если у пациента лихорадка, следует провести посев крови, мочи, мокроты и других предполагаемых участков инфекции. Для диагностики агранулоцитоза не используются методы визуализации, но для начального обследования можно провести рентгенограмму грудной клетки. Кроме того, аспирация костного мозга и биопсия могут быть использованы после первоначального патологического мазка крови.
Лечение
Агранулоцитоз — серьезное заболевание, и необходимо незамедлительно начать лечение. После того, как агранулоцитоз будет задокументирован, любые подозрительные лекарства или агенты должны быть удалены независимо от того, есть у пациента симптомы или нет. Если состояние возникает из-за лекарств или возбудителей болезни, обычно она проходит через одну-три недели после прекращения действия возбудителя. Между тем, полезен общий уход, такой как гигиена полости рта для предотвращения инфицирования слизистой оболочки и зубов, контроль боли в области ротовой полости и десен с помощью анестетика и полоскания. При запоре можно использовать слабительные средства. Необходимо немедленно лечить кожные инфекции и ссадины.
Для ускорения производства, созревания, миграции и цитотоксичности нейтрофилов используются гемопоэтические факторы роста. Филграстим, гранулоцитарный колониестимулирующий фактор (Г-КСФ), сарграмостим, гранулоцитарно-макрофагальный колониестимулирующий фактор (ГМ-КСФ), пэгфилграстим (филграстим длительного действия) являются агентами, используемыми для лечения агранулоцитоза.
В случае инфекции назначают специфическую антибактериальную терапию цефалоспоринами третьего поколения или их эквивалентами. Можно использовать цефепим, карбапенемы, (например, меропенем, имипенем-циластатин) или пиперациллин-тазобактам. В случае подозрения на наличие резистентных бактерий можно использовать ванкомицин или линезолид против метициллин-резистентного золотистого стафилококка. Линезолид или даптомицин можно использовать в случае устойчивого к ванкомицину энтерококка. Карбапенемы могут использоваться в случае бета-лактамаз расширенного спектра действия (БЛРС), продуцирующих грамотрицательные бактерии. Если лихорадка пациента не реагирует в течение 4-5 дней или если лихорадка возвращается после приема антибиотиков широкого спектра действия после начального афебрильного интервала, рассматривается возможность добавления эмпирического противогрибкового покрытия с амфотерицином B (предпочтительно липидным препаратом), азолом широкого спектра действия (например, вориконазол) или эхинокандин (например, каспофунгин).
Прогноз
С пациентами, страдающими агранулоцитозом, связаны ряд неблагоприятных прогностических факторов. К ним относятся:
- Возраст > 65 лет.
- Абсолютное количество нейтрофилов на момент постановки диагноза <100/мкл.
- Развитие тяжелой интеркуррентной инфекции (например, сепсиса, септического шока).
- Ранее существовавшие сопутствующие заболевания (например, почечные, сердечные, респираторные и системные воспалительные заболевания).
Осложнения
Основное осложнение агранулоцитоза — инфекция. Продолжительность и тяжесть агранулоцитоза напрямую коррелируют с частотой инфицирования. Когда абсолютное количество нейтрофилов остается ниже 100 клеток на микролитр крови в течение более 3-4 недель, частота инфицирования приближается к 100%.
Сепсис — еще одно серьезное осложнение агранулоцитоза. Сепсис — это клинический синдром, связанный с нарушением регуляции реакции организма на инфекцию. Поскольку количество зрелых гранулоцитов при агранулоцитозе сильно снижается, организм больше не может бороться с возбудителями, вызывающими сепсис, бактериемию и септический шок. Септический шок — это тип распределительного или вазодилататорного шока, который приводит к нарушениям кровообращения и обмена веществ и связан с более высоким уровнем смертности.