- Что такое миелодиспластический синдром?
- Как развивается миелодиспластический синдром?
- Причины и факторы риска
- Признаки и симптомы миелодиспластического синдрома
- Диагностика МДС
- Диагностические критерии
- Анализы крови
- Обследование костного мозга: аспирация и биопсия
- Флуоресцентная гибридизация in situ, или метод FISH и кариотип
- Молекулярные генетические исследования
- Подтипы миелодиспластического синдрома
- FAB классификация
- Классификация ВОЗ
- Международную шкалу оценки прогноза (IPSS)
- Группы риска
- Лечение миелодиспластического синдрома
- Типы лечения МДС
- В поисках лучшего подхода к лечению
- Поддерживающая терапия
- Переливания крови
- Хелатная терапия железом
- Факторы роста клеток крови
- Управление инфекциями
- Химиотерапия и медикаментозная терапия
- Гипометилирующие агенты
- Иммунодепрессивная терапия
- Иммуномодуляторы
- Высокоинтенсивная терапия
- Ингибиторы тирозинкиназы
- Аллогенная трансплантация стволовых клеток
- Трансплантация аллогенных стволовых клеток пониженной интенсивности
- Вакцинотерапия
- Последующий уход за больными после лечения
Что такое миелодиспластический синдром?
Миелодиспластический синдром (МДС) — это диагноз рака. Является группой заболеваний, влияющих на кровь и мозг, различной степени тяжести, потребностей в лечении и продолжительности жизни.
Может быть первичным (самостоятельным) или следствием лечения рака. Первичная МДС не имеет очевидной причины. Связанная с лечением МДС имеет очевидную причину.
Как развивается миелодиспластический синдром?
ДНК (генетический материал) развивающиеся стволовые клетки в костном мозге повреждается. Это называется «приобретенной мутацией».
- Стволовые клетки образуют клетки крови (белые клетки, эритроциты и тромбоциты).
Это повреждение препятствует нормальному функционированию костного мозга. Когда костный мозг не работает должным образом, он не может производить достаточно здоровых клеток крови.
- Костный мозг производит недоразвитые (незрелые) клетки аномального размера, формы или внешнего вида, которые называются диспластическими (аномально сформированными) клетками.
- Может происходить скопление бластных клеток (незрелых клеток костного мозга), которые еще не могут выполнять специфическую функцию зрелой клетки.
- Костный мозг не может произвести достаточно здоровых эритроцитов, лейкоцитов или тромбоцитов.
В результате количество здоровых клеток крови (эритроцитов, лейкоцитов и тромбоцитов) обычно ниже нормы.
- Анемия — это состояние, когда в крови мало эритроцитов, что может вызвать усталость и одышку.
- Нейтропения — это состояние, при котором мало белых клеток, поэтому иммунная система не может эффективно защитить себя от инфекции из-за недостатка нейтрофилов (типа белых клеток).
- Тромбоцитопения — это состояние, при котором имеется небольшое количество тромбоцитов, которые могут вызвать кровотечение и легкие кровоподтеки без видимой причины.
- Панцитопения является состоянием, когда все три типа клеток в крови низкие.
Тем не менее, нарушения в клетках костного мозга у пациентов с МДС варьируются от легких до очень тяжелых.
- У некоторых пациентов клетки МДС все еще могут функционировать и попадать в кровь. Эритроциты продолжают нести кислород, белые клетки (нейтрофилы и моноциты) поглощают и убивают бактерии и тромбоциты, приводящие к повреждению кровеносных сосудов.
- В более тяжелых случаях МДС, образование клеток крови является более беспорядочным, и аномальные бластные клетки (бласты) накапливаются в костном мозге и крови. Эти клетки не созревают в клетки, которые функционируют должным образом. Они не так способны, как нормальные клетки, созревать в эритроциты, нейтрофилы и тромбоциты.
- Обычно бласты составляют менее 5 процентов всех клеток в костном мозге. При миелодиспластическом синдроме бласты часто составляют более 5 процентов клеток в костном мозге. Количество бластов в организме является ключевым для определения степени тяжести МДС.
Причины и факторы риска
В большинстве случаев врачи не могут определить конкретную причину МДС. Миелодиспластический синдром может быть либо первичным, также известным как «de novo», когда причина неизвестна, либо вторичным, известным как «связанный с лечением». У большинства людей с МДС диагностируется первичный или миелодиспластическим синдромом de novo.
- Первичная или МДС de novo — болезнь не имеет известной причины. В большинстве случаев случайные мутации (изменения ДНК) накапливаются в стволовых клетках при старении, и если эти мутации происходят в определенных генах и в определенных местах, возникает МДС.
- Вторичная (связанная с лечением) МДС — некоторые люди, которые проходили лечение от другого рака, имеют небольшой риск развития связанной с лечением МДС. Это происходит только у небольшого числа пациентов, подвергшихся химиотерапии и/или лучевой терапии, и встречается реже, чем случаи первичной МДС. В целом, вероятность развития МДС в результате лечения другого рака очень низка. У некоторых пациентов с редкими наследственными заболеваниями костного мозга, такими как анемия Фанкони или врожденный дискератоз, также может развиться вторичная МДС, как и у пациентов, ранее диагностированных с другим расстройством недостаточности костного мозга, называемым апластической анемией.
Нет никакого способа предотвратить возникновение миелодиспластического синдрома, и вы не можете его подцепить или передать кому-либо.
Признаки и симптомы миелодиспластического синдрома
У некоторых пациентов могут отсутствовать симптомы заболевания. Миелодиспластический синдром может быть обнаружен до появления симптомов в результате лабораторных анализов, которые были частью обычного медицинского обследования.
Тем не менее, люди с МДС часто имеют низкий уровень одного или нескольких типов клеток крови. Уменьшение количества клеток крови ниже нормы называется цитопенией. Большинство симптомов миелодиспластического синдрома вызваны нехваткой эритроцитов, лейкоцитов или тромбоцитов в крови.
Анемия — это уменьшение количества здоровых эритроцитов. Эритроциты переносят кислород по всему организму. Анемия может вызвать такие симптомы, как
- усталость;
- головокружение;
- слабость;
- одышка или дискомфорт в груди, особенно при физической нагрузке;
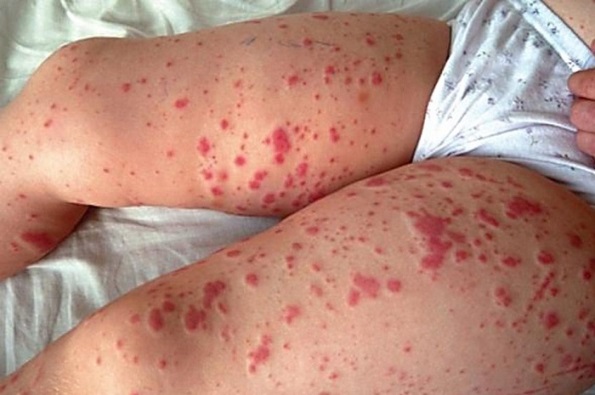
- бледность кожи (см. фото ниже).
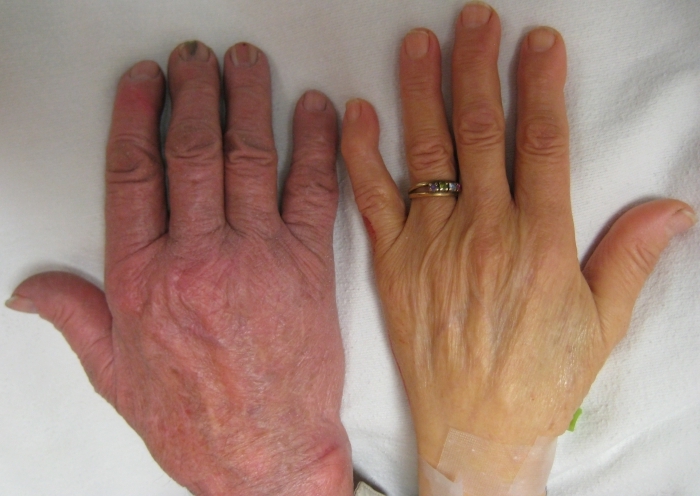
Нейтропения — это уменьшение количества здоровых лейкоцитов. Белые клетки крови помогают организму бороться с инфекцией. Нейтропения может привести к частым или тяжелым инфекциям у пациентов.
Тромбоцитопения — это уменьшение количества здоровых тромбоцитов. Тромбоциты помогают контролировать кровотечение и участвуют в заживлении ран. Тромбоцитопения может вызвать такие симптомы, как
- синяки на теле;
- кровотечения и кровоподтеки (см. фото ниже).
Диагностика МДС
Точный диагноз — один из важнейших аспектов ухода за человеком. Получение точного диагноза поможет врачу:
- оцените, как болезнь будет прогрессировать;
- определить наиболее подходящее лечение.
Поскольку МДС может быть трудно диагностируемым заболеванием, вы можете получить второе медицинское заключение у опытного гематопатолога до начала лечения.
Диагностические критерии
Диагноз миелодиспластического синдрома требует, чтобы в костном мозге была обнаружена хотя бы одна из следующих характеристик:
- бласты, составляющие от 5 до 19 процентов клеток костного мозга;
- очевидные изменения в структуре или форме клеток костного мозга (дисплазия);
- цитогенетические нарушения (хромосомное повреждение ДНК в клетках):
- «простая» цитогенетика означает, что поражено менее трех хромосом;
- «комплексная» цитогенетика означает, что три или более хромосом поражены.
Следующие анализы и обследования помогут врачу поставить диагноз.
Анализы крови

ОАК с дифференциалом. Врач назначит общий анализ крови (ОАК), который поможет измерить количество эритроцитов, лейкоцитов и тромбоцитов в крови. Эти измерения показывают степень, при которой клетки миелодиспластического синдрома в костном мозге влияют на нормальное развитие клеток крови.
Пациенты с МДС часто имеют небольшое количество одного или нескольких типов клеток крови. Общий анализ крови должен включать дифференциал, помогающий сравнить различные типы белых кровяных клеток в образце.
Низкое количество эритроцитов означает, что у вас анемия . Если у вас анемия, врач обследует ваши эритроциты, чтобы выяснить, вызвано ли ваше состояние миелодиспластическим синдромом или:
- низким содержанием железа, фолиевой кислоты или витамина B12;
- другой тип рака или проблемы с костным мозгом;
- еще одна причина анемии, например, почечная недостаточность.
Количество ретикулоцитов. Ретикулоциты — это клетки-предшественники (незрелые), которые развиваются в зрелые эритроциты. Количество ретикулоцитов измеряет количество ретикулоцитов в циркулирующей крови. Это может показать, как быстро эти клетки вырабатываются и высвобождаются костным мозгом и функционирует ли костный мозг должным образом. Когда у человека анемия, нормальным ответом является то, что костный мозг производит больше ретикулоцитов. Низкое количество ретикулоцитов указывает на то, что костный мозг работает плохо.
Анализ крови на эритропоэтин. Эритропоэтин — это вещество, вырабатываемое почками. Эритропоэтин стимулирует костный мозг производить больше эритроцитов. Анализ количества эритропоэтина в крови может помочь определить причину анемии.
Низкий уровень эритропоэтина может вызвать анемию и может быть признаком проблемы со здоровьем, кроме МДС. Низкий уровень эритропоэтина также может ухудшить анемию у человека с миелодиспластическим синдромом. Большинство пациентов с МДС, связанной с анемией имеют относительно низкие сывороточные уровни эритропоэтина.
Обследование костного мозга: аспирация и биопсия
Эти методы диагностики используются для подтверждения миелодиспластического синдрома. Обычно они проводятся одновременно в кабинете врача или в больнице. После того, как образцы взяты, патолог рассматривает образцы под микроскопом, чтобы оценить тип, размер, внешний вид и зрелость клеток.
- при аспирации костного мозга удаляется небольшое количество жидкого костного мозга изнутри кости.
- при биопсии костного мозга удаляет небольшой кусочек твердой кости вместе с небольшим количеством костного мозга.
Ниже приведены признаки миелодиспластического синдрома при обследовании:
- клетки аномального размера или формы (дисплазия);
- ненормальное количество (слишком много или слишком мало) клеток крови любого типа;
- увеличенное количество бластных клеток (незрелых клеток костного мозга);
- аномально низкое или высокое количество клеток в костном мозге;
- красные кровяные клетки, которые имеют слишком много или слишком мало железа.
Флуоресцентная гибридизация in situ, или метод FISH и кариотип
Эти методы обследования используются для идентификации клеток, которые содержат хромосомные аномалии. Исследования также могут помочь выявить аномальные клетки для диагностики заболевания, а также могут отслеживать и измерять результаты терапии. Хромосомные аномалии являются важными факторами при определении конкретных подтипов МДС, и иногда могут помочь врачам определить наиболее эффективный подход к лечению.
Цитогенетические аномалии.
Обычно клетки МДС имеют аномальные хромосомы. Приблизительно 50 процентов пациентов имеют один или несколько хромосомных дефектов. Существуют разные типы дефектов хромосом; например, часть хромосомы или вся хромосома может отсутствовать. Или может быть дополнительная копия хромосомы. Каждая хромосома делится на две секции, или «руки». Короткое плечо хромосомы обозначено как «p arm». Длинное плечо хромосомы обозначено «q arm».
Молекулярные генетические исследования
Эти обследования ищут мутации в генах, которые связаны с миелодиспластическим синдромом. Иногда результаты мутационного тестирования влияют на лечение МДС или его результаты. Молекулярное тестирование может быть сделано на образце крови или костного мозга. У некоторых пациентов с МДС он проводится для выявления генных аномалий.
Секвенирование ДНК — это тип молекулярного теста, который проверяет специфические генные мутации в раковых клетках. Определенные мутации связаны с лучшим или худшим исходом. Врачи используют результаты молекулярного тестирования, чтобы помочь планировать лечение.
Генетические мутации.
В последние годы исследования выявили несколько генных мутаций среди пациентов с МДС. Некоторые из этих мутаций могут оказывать влияние на исход заболевания.
Это заслуживает внимания, потому что:
- существует более 40 генов, которые могут быть видоизменены в миелодиспластический синдром;
- большое количество пациентов (более 80 процентов) могут иметь по крайней мере одну мутацию;
- основываясь на функциях этих мутированных генов, исследователи узнали о молекулярных механизмах, ответственных за развитие МДС;
- конкретный характер мутаций, наблюдаемый у пациентов с МДС, может частично объяснить изменчивость их заболевания и, вероятно, приведет к появлению более новых систем классификации, основанных на этих генетических отклонениях;
- подмножество мутаций может иметь прогностическое значение. Мутации в определенных генах ассоциировались как с лучшими, так и с худшими прогнозами, чем те, которые предсказаны Международной шкалой оценки прогноза (IPSS).
Подтипы миелодиспластического синдрома
Существует несколько видов (подтипов) МДС. Врачи классифицируют подтипы миелодиспластического синдрома в соответствии с различными факторами. Для их классификации врачи часто используют одну из двух систем: французскую, американскую, британскую (FAB (French-American-British)) систему классификации или систему классификации Всемирной организации здравоохранения (ВОЗ).
Классификация миелодиспластического синдрома значительно изменилась за последние несколько десятилетий. В 1982 году французско-американо-британская (FAB) рабочая группа разработала классификацию МДС. В 2001 году
Всемирная организация здравоохранения (ВОЗ) предложила альтернативную классификацию, которая была изменена по сравнению с первоначальным FAB и включала молекулярные и цитогенетические факторы. С тех пор классификация ВОЗ обновлялась дважды: один раз в 2008 году и еще раз в 2016 году.
Врачи также используют Международную шкалу оценки прогноза (IPSS) для более узкого определения степени тяжести заболевания, определения факторов риска для пациентов и планирования лечения.
FAB классификация
Классификация FAB разделила МДС на пять подтипов, основываясь на проценте бластов в костном мозге и периферической крови, количестве кольцевых сидеробластов (КС) и степени моноцитоза (повышенное количество лейкоцитов) следующим образом:
- Рефрактерная анемия (РА);
- Рефрактерная анемия с кольцевыми сидеробластами (РАКС);
- Рефрактерная анемия с избытком бластов (РАИБ);
- Рефрактерная анемия с избытком бластов в процессе трансформации ((РАИБ-Т);
- Хронический миеломоноцитарный лейкоз (ХММЛ).
Классификация ВОЗ
Текущие руководящие принципы классификации ВОЗ определяют 6 подтипов миелодиспластического синдрома на основе результатов анализа крови и костного мозга. Он классифицирует МДС по факторам, которые отличаются от факторов системы FAB:
- МДС с дисплазией одной линии:
- Рефрактерная анемия;
- Рефрактерная нейтропения;
- Рефрактерная тромбоцитопения.
- МДС с кольцевыми сидеробластами:
- Одноклеточная дисплазия;
- Многолинейная дисплазия.
- МДС с многолинейной дисплазией;
- МДС с избытком бластов:
- МДС с избытком бластов-1;
- МДС с избытком бластов-2.
- МДС с изолированной del (5q);
- МДС не не поддающееся классификации.
Международную шкалу оценки прогноза (IPSS)
Конкретные факторы могут повлиять на прогноз (вероятный исход) миелодиспластического синдрома (МДС) и помочь врачам определить, когда начинать лечение и насколько интенсивным должно быть лечение. Эти факторы включают:
- подтип МДСа;
- количество и тяжесть цитопений (низкое количество клеток крови);
- процент бластных клеток в костном мозге;
- тип и количество изменений хромосом.
Врачи используют эти прогностические факторы, чтобы назначить оценку и группу риска. Каждому прогностическому фактору присваивается число в зависимости от его серьезности. Более низкий балл обычно указывает на лучший прогноз. Баллы по всем факторам затем складываются, чтобы создать общую оценку риска.
Оценка риска описывает, насколько быстро заболевание может прогрессировать, и используется для отнесения пациента к определенной группе риска. Врачи используют информацию о группе риска пациента, чтобы выбрать подход к лечению.
Существует три основных прогностических системы оценки:
- шкала IPSS (International Prostate Symptom Score Международную шкалу оценки прогноза);
- прогностическая шкала IPSS-R (пересмотренная международная система прогностической оценки);
- шкала WPSS (система прогнозной оценки, основанная на классификации ВОЗ).
Первая — это наиболее часто используемая прогностическая система оценки. IPSS использует три «прогностических показателя» для прогнозирования течения заболевания пациента:
- процент лейкозных бластных клеток в костном мозге;
- тип хромосомных изменений, если таковые имеются, в клетках костного мозга (цитогенетика);
- наличие одного или нескольких клеток крови с низким содержанием (цитопения).
Низкие и промежуточные категории иногда объединяются в группу низкого риска; промежуточные 2 и высокие категории иногда объединяются в группу более высокого риска.
Второй IPSS —, известный как «IPSS-R», охватывает те же факторы заболевания, что и IPSS, но эти факторы определены более детально. IPSS-R показывает пять факторов заболевания:
- бластные клетки;
- цитогенетику;
- гемоглобин;
- абсолютное количество нейтрофилов;
- количество тромбоцитов.
Третий — WPSS используется не так часто, как IPPS и IPSS-R. Он отличается от двух других систем тем, что включает подтип миелодиспластического синдрома в качестве прогностического фактора. Он также назначает оценку на основе наличия или отсутствия тяжелой анемии.
Группы риска
Перед началом лечения врачи группируют состояние пациента в одну из двух категорий риска: МДС «с низким риском» или «с высоким риском». Каждая категория включает в себя определенные группы риска от каждой из систем оценки.
Важно отметить, что прогностические системы и группы риска не предсказывают, как МДС будет реагировать на лечение, а вместо этого они подскажут, как МДС, вероятно, будет вести себя со временем без лечения.
МДС с меньшим риском имеет тенденцию расти и прогрессировать медленно. Она может не вызывать много или даже серьезных симптомов в течение длительного времени. Следовательно, часто используется менее интенсивное лечение. Напротив, миелодиспластический синдром с более высоким риском может прогрессировать быстрее или превратиться в острый миелоидный лейкоз без лечения, что может вызвать больше симптомов и осложнений со здоровьем за короткое время. Таким образом, часто требуется более интенсивная терапия.
Лечение миелодиспластического синдрома
Положение каждого пациента должно оцениваться индивидуально гематологом-онкологом, который специализируется на лечении МДС и который обсудит с пациентом подтип заболевания, прогностические факторы и варианты лечения. Также важно обратиться за лечением в центр, который имеет опыт лечения миелодиспластического синдрома.
Типы лечения МДС
Врачи используют несколько типов подходов и комбинаций лечения МДС:
- поддерживающая терапия:
- переливания крови;
- хелатная терапия железом;
- факторы роста клеток крови;
- медикаментозная терапия:
- аллогенная трансплантация стволовых клеток.
Также врач может предложить принять участие в клиническом испытании. Клинические испытания могут включать терапию новыми препаратами и новыми комбинациями лекарств или новыми подходами к трансплантации стволовых клеток.
В поисках лучшего подхода к лечению
Лечение, которое рекомендует врач, основано на нескольких факторах, в том числе:
- находитесь ли вы в категории низкого или высокого риска;
- подтип вашего МДС;
- общее состояние здоровья;
- другие болезни, которые у вас могут быть, называемые сопутствующими заболеваниями, такие как болезни сердца, болезни почек, болезни легких или сахарный диабет.
Поскольку МДС с меньшим риском прогрессирует медленнее, обычно в первую очередь используются низкоинтенсивное лечение. Цели для пациентов с МДС с низким риском:
- улучшить показатели крови;
- уменьшите потребность в переливаниях крови;
- снизить риск заражения;
- улучшить качество жизни.
МДС с высоким риском имеет тенденцию быстро расти и прогрессировать в острый миелоидный лейкоз в более короткие сроки. По этой причине обычно используются более интенсивные методы лечения. Цели для пациентов с МДС высокого риска:
- замедлить или остановить прогрессирование миелодиспластического синдрома до острого миелоидного лейкоза;
- увеличить продолжительность жизни.
Возможно, вам будет полезно пригласить любимого человека к себе на прием к врачу, а также делать записи и задавать дополнительные вопросы. Хорошей идеей будет подготовить вопросы, которые вы хотели бы задать, посетив врача. Вы также можете записывать разговор с врачом и более внимательно прослушать, когда вернетесь домой.
Поддерживающая терапия
Лечение, проводимое для облегчения симптомов заболевания и побочных эффектов терапии, называется поддерживающим лечением. Цель поддерживающего лечения — улучшить качество жизни пациента и максимально уменьшить дискомфорт. Поддерживающий уход является важной частью лечения МДС.
Переливания крови
Переливание эритроцитов может помочь некоторым пациентам, улучшив их количество в крови или сняв симптомы анемии, такие как одышка, головокружение, сильная усталость и боль в груди. Переливание может помочь облегчить симптомы на короткое время, но со временем может потребоваться больше переливаний.
При МДС от 60 до 80 процентов пациентов страдают анемией на момент постановки диагноза, и до 90 процентов пациентов нуждаются в одном или нескольких переливаниях в течение всей болезни.
Переливание тромбоцитов может использоваться у пациентов с тромбоцитопенией (низким количеством тромбоцитов), которая может вызывать такие симптомы, как легкие кровоподтеки или кровотечение. Переливание крови обычно требуется, когда количество тромбоцитов у пациента падает ниже 10000/мкл.
Аминокапроновая кислота, антифибринолитическое средство, рекомендуется при кровотечениях, которые не реагируют на переливание тромбоцитов, и в случаях тяжелой тромбоцитопении. Это лекарство работает, предотвращая слишком быстрое разрушение сгустков крови.
Хелатная терапия железом
Железо содержится в эритроцитах. Когда человек получает большое количество переливаний эритроцитов, слишком много железа может накапливаться в организме. Это называется передозировка железом, и со временем она может повредить жизненно важные органы.
При хелатной терапии железом применяются препараты, называемые «хелаторами», которые связывают избыток железа и выводят его из организма. Эта терапия может быть подходящей для пациентов с анемией, которые нуждаются в частых переливаниях крови (более 4 единиц эритроцитов в течение 8 недель). Наиболее распространенные препараты, используемые при этой терапии, включают:
- Деферазирокс (Эксиджад®);
- Дефероксамина мезилат (Десферал®).
Для пациентов, которым необходимо частое переливание эритроцитов, рекомендуется, чтобы врачи следили за уровнем ферритина (железа) в сыворотке и часто проверяли наличие признаков повреждения органов.
Факторы роста клеток крови
Агенты, называемые «факторами роста», способствуют выработке клеток крови в костном мозге. Эти агенты используются для лечения некоторых пациентов, у которых количество клеток крови уменьшено.
Факторы роста красных кровяных клеток.
Эритропоэтин (ЭПО) — это гормон, созданный в почках. Он стимулирует выработку эритроцитов в ответ на низкий уровень кислорода в организме. Нехватка ЭПО также может вызвать анемию.
Стимуляторы эритропоэза — это факторы роста эритроцитов, которые являются фармацевтическими аналогами природного ЭПО. Они используются для пациентов с МДС, у которых анемия связана с низким уровнем ЭПО. Лечение с помощью стимуляторов эритропоэза может снизить потребность в переливании крови и, возможно, улучшить выживаемость.
- Эпоэтин альфа (Эпокрин®) и дарбэпоэтин альфа (Аранесп®) являются типами стимуляторов эритропоэза. Их назначают инъекцией под кожу. Дарбепоэтин альфа является более длительно действующей формой ЭПО, чем дарбэпоэтин альфа.
Большинство пациентов с МДС не имеют низких уровней ЭПО, поэтому введение стимуляторов не является полезным лечением их анемии. Тем не менее, все пациенты с миелодиспластическим синдромом должны проверить уровень ЭПО.
Некоторые пациенты с МДС и низким уровнем ЭПО могут не получать пользу от терапии только стимуляторами; однако стимуляторы эритропоэза, данный вместе с Г-КСФ, может увеличить концентрацию гемоглобина (см. ниже).
Факторы роста лейкоцитов.
Факторы роста лейкоцитов естественным образом вырабатываются организмом и помогают увеличить выработку лейкоцитов. Синтетические версии этих веществ могут быть использованы для лечения пациентов с частыми инфекциями, вызванными нейтропенией, но они, как известно, не помогают пациентам жить дольше.
- Гранулоцитарный колониестимулирующий фактор (Г-КСФ), который помогает организму увеличить производство лейкоцитов. Филграстим (Нейпоген®) и Пегфильграстим (Неуластим®) являются примерами препаратов Г-КСФ.
- Гранулоцитарно-макрофагальный колониестимулирующий фактор (ГМ-КСФ) помогает организму вырабатывать много разных типов лейкоцитов. Сарграмостим (Лейкин®) является препаратом ГМ-КСФ.
Факторы роста тромбоцитов.
Тромбопоэтин (ТПО) — это вещество, которое помогает организму вырабатывать тромбоциты.
- Ромиплостим (Энплейт®) и элтромбопаг (Револейд®) являются препаратами, которые действуют как TPO. Эти агенты исследуются в качестве лечения пациентов с миелодиспластическим синдромом, у которых низкий уровень тромбоцитов. В настоящее время эти препараты одобрены FDA для лечения тромбоцитопении (низкое количество тромбоцитов) у пациентов с хронической иммунной тромбоцитопенической пурпурой (ИТП) и имеющих недостаточный ответ на кортикостероиды, иммуноглобулины или спленэктомию.
- Хотя ромиплостим и элтромбопаг не одобрены специально для лечения МДС, иногда они могут быть полезны пациентам с очень низким количеством тромбоцитов.
Управление инфекциями
Низкое количество лейкоцитов может увеличить риск заражения. В некоторых случаях инфекция может быть частой или тяжелой. Команда по лечению будет уделять пристальное внимание любой инфекции или необъяснимой лихорадке. Если идентифицирована или подозревается бактериальная инфекция, могут назначить антибиотики. Антивирусные препараты могут использоваться для лечения определенных вирусных инфекций.
Химиотерапия и медикаментозная терапия
Существует много разных видов лекарств, используемых при лечении миелодиспластического синдрома:
Гипометилирующие агенты
Препараты с меньшей вероятностью вызывают серьезные побочные эффекты и часто назначаются амбулаторно. Для лечения МДС утверждены два препарата для химиотерапии низкой интенсивности:
- Азацитидин (Видаза®);
- Децитабин (Дакоген®).
Иммунодепрессивная терапия
Этот тип терапии использует лекарства, которые подавляют определенные части иммунной системы. Например, при некоторых типах МДС лимфоциты могут поражать костный мозг, что приводит к тому, что он перестает вырабатывать достаточно здоровых клеток крови. Основными препаратами иммунодепрессивной терапии, используемыми для лечения МДС, являются:
- Антитимоцитарный глобулин (АТГ [Тимоглобулин®]);
- Циклоспорин (Неорал®);
- Такролимус (Програф®).
Этот тип терапии не подходит для всех типов МДС; оно наиболее эффективно, когда миелодиспластический синдром обладает функциями, связанными с атакой иммунной системы, такими как:
- наличие белка HLA-DR15;
- низкое количество клеток в костном мозге;
- младшие пациенты с МДС низкого риска.
Иммуномодуляторы
Иммуномодуляторы модифицируют различные части иммунной системы. Следующее лекарственное средство одобрено для лечения МДС низкого риска с удалением 5q [del (5q)]:
- Леналидомид (Ревлимид®).
Лечение этим препаратом может снизить необходимость переливания эритроцитов у некоторых пациентов.
Высокоинтенсивная терапия
Этот тип терапии включает в себя использование препаратов интенсивной химиотерапии или трансплантации стволовых клеток. Высокоинтенсивная химиотерапия включает лекарственные препараты и схемы лечения, обычно используемые для лечения ОМЛ (острый миелоидный лейкоз).
Поскольку эти агенты имеют тенденцию вызывать более серьезные побочные эффекты, они обычно используются только для МДС, который может прогрессировать до острого миелоидного лейкоза (заболевание высокого риска). Пациентам с МДС в промежуточной категории – 2 и IPSS высокого риска может потребоваться лечение с помощью высокоинтенсивной химиотерапии. Используемые лекарства могут включать
- Цитарабин (Цитозина арабинозид, Цитозар®);
- Идарубицин;
- Даунорубицин (Церубидин®);
- Митоксантрон (Новантрон®).
Химиотерапия может проводиться отдельно или в комбинации двух или трех различных препаратов (комбинированная химиотерапия). При лечении комбинированной терапией:
- могут быть использованы низкие дозы препаратов;
- количество клеток крови пациента может ухудшиться. Если количество клеток ухудшается, врач оценит состояние пациента, чтобы решить, можно ли продолжать интенсивную химиотерапию.
Ингибиторы тирозинкиназы
Ингибиторы тирозинкиназы — это лекарства, которые нацелены на аномальные белки, вызывающие неконтролируемый рост клеток. Следующее лекарственное средство одобрено для взрослых пациентов с миелодиспластическими синдромами/миелопролиферативными новообразованиями (МДС/МПН), связанными с перестройками генов PDGFR (тромбоцитарного фактора роста):
- Иматиниба мезилат (Гливек®).
Аллогенная трансплантация стволовых клеток
Аллогенная трансплантация стволовых клеток используется иногда для лечения пациентов с МДС. Однако из-за высокого и часто опасного для жизни риска, связанного с трансплантацией стволовых клеток, это лечение в основном рассматривается для:
- пациентов моложе 60 лет;
- пациентов до 75 лет, у которых хорошее здоровье;
- пациентов, которые относятся либо к промежуточному классу IPSS – 2, либо к категории высокого риска IPSS, либо имеют (вторичную) МДС, связанную с терапией рака в прошлом;
- пациентов, у которых есть донор стволовых клеток, сопоставленный с лейкоцитарным антигеном (HLA) человека (одноуровневое или несвязанное совпадение).
Аллогенные трансплантации стволовых клеток могут также рассматриваться для выборочных пациентов с МДС низкого риска с тяжелой цитопенией. Аутологичная трансплантация с использованием собственных стволовых клеток пациента используется при некоторых других заболеваниях, но не применяется при миелодиспластическом синдроме, поскольку собственные стволовые клетки пациента являются ненормальными из-за заболевания.
Прививка против болезни хозяина. Серьезным риском аллогенной трансплантации стволовых клеток является болезнь «трансплантат против хозяина«, которое развивается, если иммунные клетки донора атакуют вашу нормальную ткань. Побочные эффекты этой болезни могут варьироваться от незначительных до угрожающих жизни.
Трансплантация аллогенных стволовых клеток пониженной интенсивности
Пациенты, которые не переносят аллогенную трансплантацию с помощью высокоинтенсивной химиотерапии, могут иметь право на трансплантацию стволовых клеток пониженной интенсивности (иногда называемую немиелоабляционным трансплантатом).
При таком типе трансплантации пациенты получают более низкие дозы химиотерапевтических препаратов и/или облучения. Они получают иммунодепрессанты для предотвращения отторжения трансплантата (донорских клеток), чтобы иммунные клетки донора могли атаковать раковые клетки. Эту атаку называют эффект «трансплантат против лейкоза» (ТПЛ).
Исследования изучают возможность использования этого типа трансплантата у пожилых людей с рецидивом и/или с рефрактерным заболеванием. Трансплантация стволовых клеток пониженной интенсивности обычно используется пациентам старше 55–60 лет.
Вакцинотерапия
В настоящее время проводятся клинические испытания для определения эффективности вакцины против миелодиспластического синдрома при лечении пациентов с МДС высокого риска. Вакцина изготовлена из белковых строительных блоков, называемых «пептидами», которые могут помочь организму создать эффективный иммунный ответ против клеток МДС.
Последующий уход за больными после лечения
Нужно будет регулярно посещать своих врачей. Врач оценит состояние пациента, количество клеток крови и, возможно, состояние костного мозга.
Возможно, придется повторить некоторые тесты, чтобы узнать, получает ли пациент пользу от лечения и стоит ли продолжать её.
Рекомендуется получать определенные прививки, в том числе прививки от гриппа и пневмококковой пневмонии. Существует два типа пневмококковых вакцин для взрослых: пневмококковая полисахаридная вакцина (PPSV23) и пневмококковая конъюгатная вакцина (PCV13). Иммунизации с использованием живых организмов или с высокой вирусной нагрузкой, таких как вакцина против герпеса или опоясывающего лишая, не следует вводить. Доктора могут дать вам больше информации.