- Описание болезни
- Почки
- Насколько распространено хроническое заболевание почек?
- Симптомы хронической болезни почек
- Причины хронической болезни почек
- Высокое кровяное давление
- Сахарный диабет
- Другие причины
- Диагностика
- Скорость клубочковой фильтрации (СКФ)
- Стадии хронической болезни почек
- Другие обследования
- Лечение хронической болезни почек
- Изменения образа жизни
- Лекарства от высокого кровяного давления
- Аспирин или статины
- Отек (задержка жидкости)
- Малокровие
- Коррекция фосфатного баланса
- Добавки витамина D
- Лечение почечной недостаточности — диализ или пересадка
- Поддерживающая терапия
- Профилактика хронической болезни почек
- Прогноз
Описание болезни
Хроническая болезнь почек (ХБП) — это долговременное заболевание, при котором почки работают не так, как обычно. Их функция снижается на 3 и более месяцев.
ХБП обычно не вызывает никаких симптомов, пока не достигнет продвинутой стадии. На более ранних стадиях болезнь выявляется с помощью анализа крови и мочи. Основными симптомами прогрессирующего заболевания почек являются:
- усталость;
- опухшие лодыжки, ступни или руки (из-за задержки воды) ;
- сбивчивое дыхание;
- тошнота;
- кровь в моче.
Почки
Почки — два бобовидных органа, расположенные по бокам тела, прямо под грудной клеткой. Основная роль почек состоит в том, чтобы отфильтровывать отходы из крови перед тем, как превратить их в мочу. Почки также:
- помогают поддерживать кровяное давление;
- поддерживать правильный уровень химических веществ в теле, что, в свою очередь, помогает правильно функционировать сердцу и мышцам;
- производят витамин D, который поддерживает здоровье костей;
- производят вещество под названием эритропоэтин, помогающий стимулировать выработку красных кровяных клеток.
Насколько распространено хроническое заболевание почек?
ХБП очень распространена и в основном связана со старением. Чем старше человек становится, тем выше вероятность заболевания почек. По оценкам, примерно каждый пятый мужчина и каждая четвертая женщина в возрасте от 65 до 74 лет имеют некоторую степень хронической болезни почек.
Наиболее распространенной причиной ХБП является повреждение, вызванное другими хроническими заболеваниями, такими как высокое кровяное давление (артериальная гипертензия) и диабет.
ХБП чаще встречается у людей южноазиатского происхождения (выходцев из Индии, Бангладеш, Шри-Ланки и Пакистана) и чернокожих, чем среди населения в целом. Причины этого включают более высокий уровень диабета у жителей Южной Азии и более высокий уровень высокого кровяного давления у африканцев или жителей Карибского бассейна.
Симптомы хронической болезни почек

У большинства людей с ХБП нет никаких симптомов, потому что организм может переносить даже значительное снижение функции почек. Другими словами, люди рождены с гораздо большей функцией почек, чем необходимо для выживания. Функция почек часто достаточна, если даже работает только одна почка.
Изменение в работе почек обычно выявляется с помощью обычного анализа крови или мочи. Если у человека диагностировано заболевание почек, работа почек будет контролироваться с помощью регулярных анализов крови, а лечение направлено на то, чтобы свести любые симптомы к минимуму.
Если почки продолжают терять функцию и наблюдается прогрессирование почечной недостаточности, это обычно отслеживается с помощью анализов крови и мониторинга. Если почечная недостаточность действительно имеет место быть, симптомы могут включать:
- усталость;
- опухшие лодыжки, ступни или руки (из-за задержки воды);
- сбивчивое дыхание;
- кровь или белок в моче (белок в моче — это не то, что можно заметить глазом, так как его можно обнаружить только во время анализа мочи);
- повышенная потребность в мочеиспускании, особенно ночью;
- зудящая кожа;
- тошнота;
- эректильная дисфункция у мужчин (невозможность получить или сохранить эрекцию).
Это общие признаки и они могут быть вызваны многими менее серьезными заболеваниями. Многие из вышеперечисленных симптомов можно избежать, если начать лечение на ранней стадии, до появления каких-либо признаков.
Причины хронической болезни почек
Высокое кровяное давление (гипертония) и диабет являются наиболее распространенными причинами заболеваний почек. Имеющиеся данные свидетельствуют о том, что высокое кровяное давление вызывает чуть более четверти всех случаев почечной недостаточности. Диабет был установлен как причина около одной трети всех случаев.
Высокое кровяное давление
Артериальное давление — мера давления, которое сердце создает в артериях с каждым импульсом. Слишком высокое давление может повредить органы организма, что приведет к сердечным заболеваниям, инсульту и ухудшению функции почек.
Причина около 90% случаев высокого кровяного давления неизвестна, хотя, как представляется, существует связь между болезнями и общим состоянием здоровья человека, рационом питания и образом жизни.
Известные факторы риска высокого кровяного давления включают:
- возраст (риск развития высокого кровяного давления увеличивается с возрастом);
- семейная история высокого кровяного давления (состояние, кажется, возникает в семьях);
- человек африканско-карибского или южноазиатского происхождения;
- ожирение;
- недостаток физической активности;
- курение;
- чрезмерное употребление алкоголя;
- большое количество соли в рационе;
- жирная диета;
- стресс.
Артериальная гипертензия вызывает повреждение, воздействуя на мелкие кровеносные сосуды в почках. Это препятствует правильной работе процесса фильтрации.
Сахарный диабет
Диабет — состояние, при котором организм не вырабатывает достаточно инсулина (диабет 1 типа) или не эффективно использует инсулин (диабет 2 типа). Инсулин необходим для регулирования уровня глюкозы (сахара) в крови, предотвращая слишком высокий уровень после еды и слишком низкий между приемами пищи.
Если диабет плохо контролируется, в крови может накапливаться слишком много глюкозы. Глюкоза может повредить крошечные фильтры в почках, что влияет на способность почек отфильтровывать отходы и жидкости.
По оценкам, у 20-40% людей с диабетом типа 1 заболевание почек развивается до достижения ими возраста 50 лет. Около 30% людей с диабетом 2 типа также имеют признаки развития поражения почек.
Первым признаком диабетической болезни почек является появление низкого уровня белка в моче. Таким образом, человеку ежегодно необходимо сдавать анализы мочи, чтобы выявить любое заболевание почек как можно раньше.
Другие причины
Другие причины хронической болезни почек включают:
- гломерулонефрит (воспаление почек);
- пиелонефрит (инфекция в почках);
- поликистоз почек (наследственное заболевание, при котором обе почки крупнее, чем обычно, из-за постепенного роста масс кист);
- нарушение нормального развития почек у неродившегося ребенка при развитии в утробе матери;
- системная красная волчанка (состояние иммунной системы, при котором организм атакует ткани почек, как если бы она была инородной тканью);
- длительное использование лекарственных средств, таких как нестероидные противовоспалительные препараты (НПВП), включая аспирин и ибупрофен;
- закупорка, например, из-за камней в почках или заболевания простаты.
Диагностика
Если больной находится в группе высокого риска по развитию хронической болезни почек (ХБП), важно регулярно проходить скрининг на состояние. Люди, не входящие в группу высокого риска, обычно не проходят скрининг на ХБП.
Ежегодный скрининг рекомендуется для следующих групп:
- люди с высоким кровяным давлением (гипертония);
- люди с диабетом;
- люди, регулярно принимающие препараты, которые могут повредить почки (нефротоксичные препараты), такие как литий, ингибиторы кальциневрина и длительное регулярное использование обезболивающих, включая ибупрофен (НПВП);
- люди с сердечно-сосудистыми заболеваниями (состояния, влияющие на сердце, артерии и вены, такие как ишемическая болезнь сердца или инсульт);
- люди со структурным заболеванием почечных путей, камнями в почках или увеличенной простатой;
- люди с семейным анамнезом пятой стадии ХБП (см. ниже для получения дополнительной информации о стадиях) или наследственное заболевание почек;
- люди с болезнями, затрагивающие несколько частей тела и аутоиммунными заболеваниями, поражающими почки, такими как системная красная волчанка;
- люди с кровью в моче (гематурия) или белком в моче (протеинурия) без известной причины.
Обычно лечащий врач знает, следует ли проходить обследование на ХБП.
Чаще всего диагноз заболевания почек ставится потому, что обычный анализ крови или мочи показывает, что почки могут функционировать неправильно. Если это происходит, обследования обычно повторяются сова для подтверждения диагноза.
Скорость клубочковой фильтрации (СКФ)
Эффективным способом оценки того, насколько хорошо работают почки, является расчет скорости клубочковой фильтрации (СКФ). СКФ — измерение количества миллилитров (мл) отработанной жидкости, которую почки могут отфильтровать из крови за минуту (измеряется в мл/мин). Здоровая пара почек должна быть способна фильтровать более 90 мл/мин.
Трудно измерить СКФ напрямую, поэтому он рассчитывается по формуле. Результат называется расчетной СКФ. Для расчета СКФ необходимо взять образец крови и измерить уровень отходов, называемых креатинином, с учетом возраста, пола и этнической группы пациента. Результат аналогичен проценту нормальной функции почек. Например, СКФ 50 мл/мин соответствует 50% функции почек.
Стадии хронической болезни почек
Для описания прогрессирования ХБП используется пятиступенчатая система, основанная на уровнях eGFR. Чем выше стадия, тем тяжелее хроническая болезнь почек.
- Стадия первая: СКФ в норме (более 90), но другие исследования показывают наличие повреждений почек.
- Стадия вторая: СКФ немного снижается (60-89), и есть другие признаки повреждения почек.
Если наблюдается первая или вторая стадия ХБП, рекомендуется проводить ежегодные тесты СКФ, чтобы можно было внимательно следить за развитием заболевания.
- Стадия три (разделенная на стадии 3a и 3b). На стадии 3а СКФ снижается немного (45-59), а на стадии 3b умеренно (30-44). Дальнейшее тестирование должно проводиться каждые 6 месяцев.
- Стадия четвертая: СКФ снижается резко (15-29). К этому времени, возможно, у больного начнутся симптомы ХБП. Дальнейшее тестирование должно проводиться каждые 3 месяца.
- Стадия пятая: почки утратят почти всю свою функцию (СКФ ниже 15), состояние известно как почечная недостаточность. Дальнейшее тестирование должно проводиться каждые 6 недель.
Однако со временем СКФ может колебаться, поэтому один ненормальный результат теста автоматически не означает, что у человека хроническая болезнь почек. Диагноз ХБП обычно подтверждается только в том случае, если повторные тесты СКФ показывают, что СКФ постоянно ниже нормы в течение 3 месяцев.
Другие обследования
Ряд следующих обследований также используется для оценки уровня повреждения почек:
- Анализы мочи: используются для обнаружения крови или белка в моче. Результаты некоторых анализов мочи могут быть предоставлены немедленно, но другие анализы должны быть отправлены в лаборатории.
- Сканирование почек, такие обследования как УЗИ, МРТ или КТ, может быть использовано для выявления каких-либо необычных закупорок в органе. В случаях прогрессирующего заболевания почек почки сжимаются и имеют неравномерную форму.
- Биопсия почки — процедура со взятием небольшого образца ткани почки, чтобы её клетки можно было исследовать под микроскопом на предмет повреждений.
Лечение хронической болезни почек
Лечение будет зависеть от стадии вашего хронической болезни почек (ХБП). 1, 2 и 3 стадии ХБП обычно могут лечиться у врача общей практики.
Лечение включает в себя изменение образа жизни и, в некоторых случаях, прием лекарств для контроля артериального давления и снижения уровня холестерина в крови. Это должно помочь предотвратить дальнейшее повреждение почек и кровообращения.
Если у больного 4 или 5 стадия ХБП, его обычно направят к специалисту. В дополнение к описанному выше лечению также может быть предложен ряд различных лекарств для контроля или предотвращения симптомов ХБП.
Также у больных часто возникает почечная недостаточность, когда теряются почти все функции почек и состояние становиться опасным для жизни. Приблизительно у 1% людей с третьей стадией ХБП развивается почечная недостаточность.
Если у вас почечная недостаточность, необходимо принять решение о следующем этапе лечения. Выбор будет состоять в том, проходить ли лечение с помощью диализа (средство искусственного замещения некоторых функций почки), трансплантации почки или других вариантов лечения, требующих меньшего вмешательства, также известного как поддерживающая терапия.
Изменения образа жизни
Известно, что следующие изменения образа жизни помогают снизить артериальное давление и контролировать хроническую болезнь почек:
- бросить курить;
- соблюдать здоровое, обезжиренное, сбалансированное питание;
- ограничить потребление соли до менее чем 6 г. (0,2 унции) в день;
- не использовать безрецептурные нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, за исключением случаев, когда это рекомендовано медицинским работником;
- умерено потреблять алкоголь, чтобы оно находилось в рекомендуемых пределах;
- сбросить вес, если есть избыточный вес или ожирение;
- делать регулярные упражнения по крайней мере 30 минут в день, пять раз в неделю.
Лекарства от высокого кровяного давления
Одним из наиболее важных способов уменьшить прогрессирование повреждения почек является контроль высокого кровяного давления. Хороший контроль артериального давления имеет жизненно важное значение для защиты почек. Если потеря веса, уменьшение потребления соли и другие изменения образа жизни не контролируют артериальное давление, могут потребоваться лекарства.
Существует много видов препаратов для измерения артериального давления. Лекарства, называемые ингибиторами ангиотензинпревращающего фермента (АПФ), особенно используются для контроля высокого кровяного давления у людей с ХБП.
Помимо снижения артериального давления и нагрузки на кровеносные сосуды, ингибиторы АПФ обеспечивают дополнительную защиту почкам.
Ингибиторы АПФ включают:
- рамиприл;
- эналаприл;
- лизиноприл;
- периндоприл.
Побочные эффекты ингибиторов АПФ включают:
- постоянный сухой кашель;
- головокружение;
- усталость или слабость;
- головные боли.
Большинство из этих побочных эффектов должно пройти в течение нескольких дней, хотя у некоторых людей сухой кашель может продолжатся.
Если побочные эффекты ингибиторов АПФ являются особенно неприятными, может быть назначен альтернативный препарат, называемый блокатором рецепторов ангиотензина-II (БРА). К этой группе лекарств относятся:
- кандесартан;
- эпросартан;
- ирбесартан;
- лозартан.
Побочные эффекты БРА редки, но могут включать головокружение.
Как ингибиторы АПФ, так и БРА могут вызывать снижение функции почек и повышение уровня калия в крови, поэтому анализы крови необходимо будет проводить после начала лечения и при каждом изменении дозы.
Аспирин или статины
Исследования показали, что люди с ХБП имеют более высокий риск сердечно-сосудистых заболеваний, включая сердечные приступы и инсульты. Это связано с тем, что некоторые факторы риска хронической болезни почек такие же, как и при сердечных приступах и инсультах, включают высокое кровяное давление и высокий уровень холестерина в крови (атеросклероз).
Чтобы снизить риск сердечного приступа или инсульта, больному могут назначать низкие дозы аспирина или статинов.
Статины — лекарство, используемое для снижения уровня холестерина. Холестерин вызывает сужение артерий, что может привести к блокировке кровоснабжения сердца (вызывая сердечный приступ) или головного мозга (вызывая инсульт). Статины работают, блокируя действие фермента в печени (называемого HMG-CoA редуктазой), который используется для выработки холестерина.
Статины иногда имеют слабые побочные эффекты:
- запор;
- понос;
- головные боли;
- боль в животе.
Иногда статины могут вызывать мышечные боли и слабость. Если у вас возникли какие-либо из этих симптомов, обратитесь к терапевту. Может понадобиться сдать анализ крови или изменить курс лечения.
Отек (задержка жидкости)
При хронической болезни почек, больного могут попросить уменьшить ежедневное потребление жидкости и соли потому что может развиться накопление жидкости, поскольку почки не смогут избавляться от жидкости так же, как раньше. Если просят уменьшить количество потребляемой жидкости, также нужно учитывать количество жидкости в продуктах, таких как суп и йогурт. Врач или диетолог может проконсультировать больного по этому поводу.
Избыток жидкости, возникающий в результате заболевания почек, часто накапливается в лодыжках или вокруг легких. Пациенту также могут дать диуретики (мочегонные средства), такие как фуросемид, помогающие избавиться от лишней жидкости в организме.
Если нет задержки жидкости, и нет указаний сократить потребление жидкости, в приеме диуретиков нет необходимости. На самом деле, они могут быть вредным в некоторых обстоятельствах.
Малокровие
У многих людей с 3, 4 и 5 стадией ХБП развивается анемия. Анемия — состояние, при котором в организме недостаточно эритроцитов. Симптомы анемии включают:
- усталость;
- вялость;
- одышка;
- учащенное сердцебиение (тахикардия).
Анемия может возникнуть и из-за многих других состояний, поэтому врач проведет расследование, чтобы исключить любые другие возможные причины.
Большинству людей с заболеваниями почек назначают препараты железа, поскольку железо необходимо для производства эритроцитов. Чтобы повысить уровень железа, железо можно давать в виде таблеток, таких как ежедневные таблетки сульфата железа или в виде периодических внутривенных инъекций.
Если этого недостаточно для лечения анемии, можно сделать инъекцию эритропоэтина, гормона, помогающий организму вырабатывать больше эритроцитов. Эти инъекции часто вводят внутривенно (в вену) или подкожно. Примеры этих инъекций включают: эпоэтин альфа, бета и дзета, дарбэпоэтин и метоксиполиэтиленгликоль-эпоэтин бета.
Коррекция фосфатного баланса
При 4-5 стадии хронической болезни почек в организме может накапливаться фосфат, потому что почки не могут от него избавиться. Фосфат — минерал, который вместе с кальцием составляет большинство костей. Фосфат получают с помощью продуктов питания, в основном молочных. Почки обычно отфильтровывают любой избыток фосфата. Если уровень фосфатов повышается слишком сильно, это может нарушить нормальный баланс кальция в организме, что может привести к истончению костей и образованию налетов на артериях.
Больного могут попросить ограничить количество фосфатов в рационе. Продукты с высоким содержанием фосфатов включают: красное мясо, молочные продукты, яйца и рыбу. Врач или диетолог должен посоветовать больному, сколько и какие продукты есть. Тем не менее, нет никакого преимущества в снижении потребления этих продуктов, если нет повышений уровней фосфатов. Всегда обращайтесь к врачу, прежде чем менять диету.
Если уменьшение количества фосфатов в рационе недостаточно снижает уровень фосфатов, могут назначить лекарства, называемые фосфатсвязывающими препаратами. Эти лекарства связывают фосфат в пище внутри желудка и предотвращают его всасывание организмом.
Для правильной работы фосфатные связующие необходимо принимать непосредственно перед едой. Наиболее часто используемые фосфатные связующие представляют собой карбонат кальция и (реже) гидроксид алюминия.
Побочные эффекты фосфатных связующих редки, но включают:
- тошноту;
- боли в животе;
- запор;
- понос;
- метеоризм;
- кожную сыпь;
- зуд кожи.
Добавки витамина D
Люди с заболеванием почек могут иметь низкий уровень витамина D, необходимый для здоровья костей. Все потому, что почки должны активировать полученный витамин D из пищи и солнца, прежде чем он сможет использоваться организмом.
Пациентам может быть назначен прием добавок витамина D под названием альфакальцидол или кальцитриол, помогающий повысить уровень витамина D в организме и снизить риск повреждения кости.
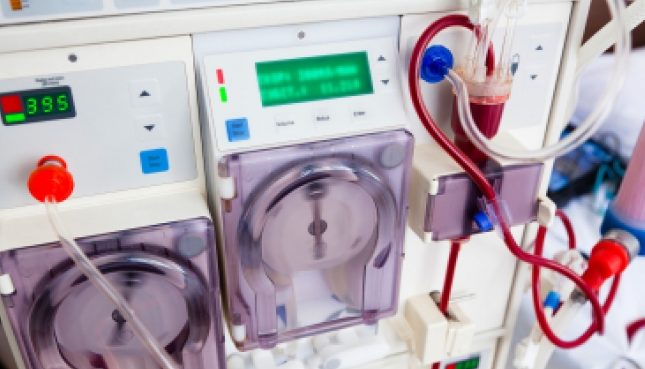
Лечение почечной недостаточности — диализ или пересадка
Многие люди с почечной недостаточностью могут продолжать лечение, используя лекарства, и у них будут хорошо функционирующие почки на всю оставшуюся жизнь.
У некоторых людей заболевание почек прогрессирует до той стадии, когда почки перестают работать, и это становится опасным для жизни.
Это редко случается внезапно, и обычно есть время спланировать, что вы будете предпринимать на следующую стадию состояния. Решение о проведении диализа, пересадке почки или поддерживающем лечении следует обсудить с врачом.
Поддерживающая терапия
Если решите не проводить диализ или трансплантацию при почечной недостаточности или они не подходят, вам будет предложено поддерживающее лечение. Она также называется паллиативной помощью. Цель состоит в том, чтобы лечить и контролировать симптомы почечной недостаточности без использования диализа или трансплантации. Поддерживающее лечение включает медицинский, психологический и практический уход как для человека с почечной недостаточностью, так и для его семьи, включая обсуждение того, как вы себя чувствуете, и планирования на конец жизни.
Многие люди выбирают поддерживающее лечение, потому что:
- не хотят переживать неудобства при лечении диализом или трансплантацией;
- диализ не рекомендуются, потому что есть другие серьезные заболевания, которые сократят их жизнь, и негативные аспекты лечения перевешивают любые возможные выгоды;
- были на диализе, но решили прекратить лечение ;
- проходят лечение с диализом, но имеют другое серьезное физическое заболевание, особенно тяжелое заболевание сердца, которое сокращает их жизнь.
Если решите получить поддерживающую терапию, за вами все равно будет присматривать.
Врачи и медсестры позаботятся о том, чтобы вы получили:
- лекарства для защиты оставшейся функции почек как можно дольше;
- лекарства для лечения других симптомов почечной недостаточности, таких как чувство удушья, анемия, потеря аппетита или зуд кожи;
- помощь в планировании домашних и денежных дел;
- поддержку вашей семьи после вашей смерти.
Профилактика хронической болезни почек
Если у вас хроническое (долговременное) заболевание, такое как диабет, которое потенциально может вызвать хроническую болезнь почек, важно тщательно его лечить.
Людям, страдающим диабетом, рекомендуется каждый год проверять функцию почек.
Здоровая диета также важна для предотвращения хронического заболевания почек. Это снизит количество холестерина в крови и поддержит кровяное давление на здоровом уровне. Соблюдайте сбалансированную диету, включающая в себя много свежих фруктов и овощей (5 порций в день) и цельное зерно.
Регулярные физические упражнения должны помочь снизить артериальное давление и снизить риск развития ХБП.
Рекомендуется, по крайней мере, 150 минут (2 часа и 30 минут) аэробной активности средней интенсивности (например, езда на велосипеде или быстрая ходьба) каждую неделю.
Прогноз
Хроническая болезнь почек является потенциально серьезным заболеванием. Известно, что люди с ХБП имеют повышенный риск развития инсульта или сердечного приступа из-за изменений в кровообращении.
У некоторых людей ХБП может вызывать почечную недостаточность, которая также известна как терминальная стадия заболевания почек. В этой ситуации обычные функции почек перестают работать. Чтобы выжить, людям с терминальной стадией заболевания почек может потребоваться лечение, называемое диализом.
Однако, если состояние диагностируется на ранней стадии, дальнейшее повреждение почек может быть предотвращено с помощью комбинации изменений образа жизни и приема лекарств. Эти изменения также могут снизить риск инсульта или сердечного приступа. Поэтому очень важно помочь себе как можно быстрей.