Что такое рассеянный склероз?
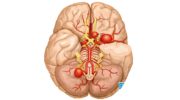
Рассеянный склероз (РС) — хроническое аутоиммунное заболевание, при котором происходит повреждение и разрушение миелиновой оболочки (вещества, покрывающего большую часть нервных волокон) и расположенных под ней нервных волокон головного мозга, зрительных нервов и спинного мозга.
У большинства пациентов с рассеянным склерозом периоды относительно хорошего состояния здоровья чередуются с эпизодами ухудшения симптомов, но со временем заболевание постепенно ухудшается. У больных может быть нарушено зрение, могут возникать необычные ощущения, движения становятся слабыми и неуклюжими.
Обычно врачи ставят диагноз рассеянного склероза на основании симптомов, результатов физикального обследования и магнитно-резонансной томографии. Лечение включает кортикостероиды, лекарственные препараты, которые предотвращают разрушение миелиновой оболочки иммунной системой, а также лекарственные препарат, облегчающие симптомы. Болезнь не влияет на продолжительность жизни, кроме очень тяжелых случаев.
Болезнь называется «рассеянный склероз», потому что разрушение миелиновых оболочек сопровождается образованием рубцов (склероза) во многих частях тела. Такое разрушение миелиновой оболочки называется демиелинизацией. Иногда повреждаются также нервные волокна (аксоны), посылающие сигналы. Со временем из-за разрушения аксонов мозг может уменьшиться в размере.
В мире рассеянным склерозом страдают около 2,3-2,5 миллионов, в основном молодые люди. В России — более 150 тыс.
Чаще всего рассеянный склероз начинается между 20-40 годами, однако он может развиваться в любом возрасте в период от 15 до 60 лет. Заболеванием несколько чаще болеют женщины. У детей рассеянный склероз встречается редко.
У большинства больных периоды относительно хорошего самочувствия (ремиссии) перемежаются с периодами ухудшения симптомов (обострения или рецидивы). Рецидивы бывают разной тяжести. Во время ремиссий возможности больного восстанавливаются достаточно хорошо, но, как правило, не полностью. Таким образом, рассеянный склероз со временем медленно прогрессирует.
Причины и факторы риска
Причина рассеянного склероза неизвестна, но возможное объяснение заключается в том, что больные в первые годы жизни были заражены вирусом (предположительно вирусом герпеса или ретровирусом) или подверглись действию какого-то неизвестного вещества, которое каким-то образом побудило иммунную систему бороться против собственных тканей организма (аутоиммунная реакция). Аутоиммунная реакция вызывает воспаление, разрушающее миелиновую оболочку и окруженные ею нервные волокна.
Определенную роль могут играть гены. Например, наличие у родителей или братьев или сестер рассеянного склероза в несколько раз повышает риск возникновения заболевания. Кроме того, рассеянный склероз с большей вероятностью развивается у людей, у которых на поверхности клеток есть определенные генетические маркеры, так называемые лейкоцитарные антигены человека. В норме эти маркеры позволяют организму отличать свои клетки от чужих и узнавать, с чем нужно бороться.
Определенную роль в развитии рассеянного склероза играет окружающая среда. Вероятность развития заболевания зависит от того, где человек прожил первые 15 лет. Это происходит следующим образом:
- У людей, выросших в умеренном климате, болезнь развивается примерно у 1 из 300–1000 человек;
- У людей, выросших в тропическом климате, болезнь развивается только у 1 из 5000–20 000 человек;
- Болезнь значительно реже возникает у людей, которые выросли рядом с экватором.
Эти различия могут зависеть от уровня витамина D. Когда на кожу попадают солнечные лучи, в ней образуется витамин D. Вот почему у людей, выросших в умеренном климате, меньше витамина D. У людей с низким уровнем витамина D вероятность рассеянного склероза выше. Кроме того, у пациентов с наличием заболевания и низким уровнем витамина D также чаще возникают более тяжелые симптомы. Неизвестно, однако, как витамин D защищает от этой болезни.
От места, в котором человек провел последующие годы жизни, — вне зависимости от климата — вероятность развития рассеянного склероза не зависит.
Курение сигарет также повышает вероятность развития рассеянного склероза. Причина неизвестна.
Симптомы рассеянного склероза
Симптомы могут сильно отличаться у разных больных и в разное время у одного и того же больного. Они зависят от того, какие нервные волокна демиелинизируются.
- Если демиелинизируются нервные волокна, по которым передается сенсорная информация, у больного меняется чувствительность (сенсорные симптомы).
- Если поражены нервные волокна, управляющие мышцами, больному трудно двигаться (моторные симптомы).
— Течение рассеянного склероза.
Рассеянный склероз прогрессирует и регрессирует непредсказуемо. Существуют, однако, несколько типов течения болезни:
- Рецидивирующе-ремиттирующий. Рецидивы (симптомы усиливаются) чередуются с ремиссиями (симптомы не усиливаются или не усугубляются). Ремиссии могут длиться месяцы и годы. Рецидивы могут возникать сами по себе или быть спровоцированы инфекцией, например, гриппом.
- Первично прогрессирующий. Болезнь равномерно прогрессирует без ремиссий и очевидных рецидивов, хотя возможны периоды, во время которых болезнь не прогрессирует.
- Вторично прогрессирующий. Вначале рецидивы чередуются с ремиссиями (рецидивирующе-ремиттирующее течение), но затем такое течение сменяется равномерным прогрессированием.
- Прогрессирующий с обострениями. Болезнь прогрессирует равномерно, но на фоне прогрессирования возникают неожиданные обострения. Этот тип течения болезни встречается редко.
В среднем один рецидив возникает раз в 2 года, однако частота может сильно различаться.
— Ранние симптомы рассеянного склероза.
Иногда еще до того, как болезнь будет диагностирована, у больного начинаются неясные симптомы демиелинизации нервных волокон головного мозга. Наиболее частыми ранними симптомами являются следующие:
- покалывание, онемение, боль, жжение и зуд в руках, ногах, туловище или лице, а также иногда уменьшение ощущения прикосновения;
- потеря силы и выносливости в руке или ноге, которые могут стать скованными;
- нарушения зрения.
Зрение может стать слабым или нечетким. Обычно больные начинают хуже видеть предметы, расположенные прямо перед ними (центральное зрение). Периферическое зрение (предметы, расположенные сбоку) страдает меньше. У больных с рассеянным склерозом также могут возникать следующие нарушения зрения:
- Межъядерная офтальмоплегия. Повреждены нервные волокна, которые координируют горизонтальные движения глаз (взгляд из стороны в сторону). Один глаз не может повернуться во внутрь, что вызывает двоение в глазах при взгляде в сторону, противоположную пораженному глазу. Непораженный глаз может непроизвольно совершать быстрые повторяющиеся движения в одном направлении, а затем медленно возвращаться обратно (этот симптом называется «нистагм»).
- Неврит зрительного нерва (воспаление зрительного нерва). Может наблюдаться частичная потеря зрения на один глаз и боль при движениях этим глазом.
Может пострадать ходьба и равновесие. Часто наблюдаются головокружение и вертиго, а также утомляемость.
Избыточное тепло, например, жаркая погода, горячая ванна или душ, или жар, могут временно усугубить симптомы.
Когда поражена задняя часть спинного мозга в шейном отделе, при попытке наклонить голову вперед может возникать ощущение удара электрическим током или покалывания. Ощущение распространяется вниз вдоль спины, обеих ног, по одной руке или вдоль одной половины тела (симптом Лермитта). Обычно это ощущение очень кратковременное и исчезает при выпрямлении шеи. Часто оно сохраняется все время, пока голова наклонена вперед.
— Поздние симптомы рассеянного склероза.
По мере прогрессирования рассеянного склероза движения становятся нетвердыми, неуверенными и слабыми. Больной становится частично или полностью парализованным. Слабые мышцы могут непроизвольно сокращаться (спастичность), иногда вызывая болезненные спазмы. Мышечная слабость и спастичность могут мешать ходьбе; в конце концов больной может оказаться не в состоянии ходить, даже с костылями или ходунком. Некоторые люди могут быть прикованы к инвалидному креслу. У больных, которые не могут ходить, может возникнуть остеопороз (уменьшение плотности костной ткани).
Речь замедляется, становится нечеткой и неуверенной.
Пациенты с рассеянным склерозом могут потерять способность контролировать проявления эмоций и могут не к месту смеяться или плакать. Распространена депрессия, может возникнуть слабое нарушение мышления.
Рассеянный склероз часто поражает нервы, контролирующие мочеиспускание или дефекацию. В результате у большинства больных рассеянным склерозом присутствуют такие проблемы с контролем мочеиспускания, как:
- частые и сильные позывы к мочеиспусканию;
- самопроизвольное мочеиспускание (недержание мочи);
- затруднения в начале мочеиспускания;
- неспособность полностью опорожнить мочевой пузырь задержка мочи).
Оставшаяся моча может быть питательной средой для бактерий, что повышает риск развития инфекций мочевыводящих путей.
У больных также может быть запор или, иногда, непроизвольное опорожнение кишечника недержание кала).
В редких случаях на поздней стадии заболевания может возникнуть деменция.
Если рецидивы учащаются, физические возможности больного все более уменьшаются, иногда необратимо.
Диагностика
Поскольку симптомы очень сильно варьируются, врач может не распознать болезнь на ранних стадиях. Врач подозревает рассеянный склероз, если у сравнительно молодого человека зрение внезапно становится размытым, двоится в глазах, появляются необычные ощущения в разных местах тела или ему становится трудно совершать движения. В пользу диагноза говорят появляющиеся и исчезающие симптомы и перемежающиеся рецидивы и ремиссии. Больному необходимо четко описать врачу все имеющиеся симптомы, особенно если симптомы отсутствуют во время визита к врачу.
Если врачи подозревают наличие рассеянного склероза, они проводят тщательную оценку нервной системы (неврологическое обследование) во время физикального обследования. Они исследуют офтальмоскопом глазное дно (сетчатку). Диск зрительного нерва (место, где зрительный нерв выходит на поверхность сетчатки) может быть необычно бледным, указывая на повреждение зрительного нерва.
Из визуализирующих методов обследования для выявления рассеянного склероза лучше всего подходит магнитно-резонансная томография (МРТ). Она обычно позволяет найти в головном и спинном мозге области демиелинизации. МРТ проводится после введения в кровоток гадолиния (парамагнитного контрастного вещества). После инъекции гадолиния проще отличить области недавней демиелинизации и активного воспаления от областей, которые были демиелинизированы давно. Иногда демиелинизацию обнаруживают во время проведения МРТ по другой причине, перед тем как появляются какие-либо симптомы рассеянного склероза.
— Дополнительные обследования.
Диагноз рассеянного склероза ставят на основании текущих симптомов, истории рецидивов и ремиссий, результатов медицинского осмотра и МРТ. Если это, тем не менее, невозможно, врач проводит дополнительные обследования:
- Спинномозговая пункция (люмбальная пункция). У больного берут образец спинномозговой жидкости для проведения анализа. Содержание белка в этой жидкости может быть повышено. У большинства больных рассеянных склерозом повышено содержание антител и наблюдаются характерные антитела (олигоклональные группы).
- Вызванные ответы. При этом обследовании определенные участки головного мозга возбуждают внешними стимулами, например, вспышками света, и фиксируют возникающую в ответ электрическую активность головного мозга. У больных рассеянным склерозом ответ головного мозга на стимуляцию может быть замедлен из-за того, что демиелинизированные нервные волокна не могут нормально проводить нервные сигналы. Это обследование также позволяет обнаружить незначительные повреждения зрительного нерва.
Другие обследования позволяют врачам отличить рассеянный склероз от заболеваний, вызывающих сходные симптомы, таких как СПИД, тропический спастический парапарез, васкулит, артрит шеи, синдром Гийена-Барре, наследственная атаксия, волчанка, болезнь Лайма, разрыв межпозвонкового диска, сифилис и киста спинного мозга (сирингомиелия). Например, чтобы исключить болезнь Лайма, сифилис, СПИД, тропический спастический парапарез и волчанку, нужны анализы крови. Визуализирующие исследования позволяют исключить артрит шеи, разрыв межпозвонкового диска и сирингомиелию.
Лечение
Лечение включает следующее:
- Кортикостероиды;
- Лекарственные препараты, которые предотвращают разрушение миелиновой оболочки иммунной системой;
- Средства для контроля симптомов.
Существующие методы лечения разным больным помогают по-разному.
— Кортикостероиды.
При остром приступе чаще всего используют кортикостероиды. Они помогают, потому что подавляют иммунную систему. Их назначают на короткое время, для быстрого облегчения симптомов (например, потери зрения, силы или координации), если симптомы мешают функционированию больного. Преднизон можно принимать в виде таблеток, а метилпреднизолон можно вводить внутривенно. Хотя кортикостероиды могут сократить время рецидивов и замедлить прогрессирование рассеянного склероза, остановить прогрессирование они не могут.
Поскольку применение кортикостероидов сопровождается многими побочными эффектами, их редко назначают надолго. Эти побочные эффекты включают повышенную восприимчивость к инфекциям, диабет, увеличение массы тела, усталость, остеопороз и язвы. Лечение кортикостероидами начинают и прекращают по мере необходимости.
— Лекарственные препараты, помогающие контролировать иммунную систему.
Также обычно используют препараты, которые предотвращают разрушение миелиновой оболочки иммунной системой. Эти лекарства уменьшают количество будущих рецидивов. К ним относятся:
- Инъекции интерферона бета уменьшают частоту рецидивов и позволяют отдалить инвалидность.
- Инъекции глатирамера ацетата оказывают аналогичное действие на больных с легкой формой рассеянного склероза.
- Митоксантрон, препарат для химиотерапии, уменьшает частоту рецидивов и замедляет прогрессирование заболевания. Это лекарство повреждает сердце, поэтому его назначают на срок не более 2 лет и только тогда, когда другие лекарства не помогают.
- Натализумаб — антитело, которое вводят внутривенно в виде инфузии один раз в месяц. Оно лучше других лекарств уменьшает частоту рецидивов и лучше предупреждает дальнейшее повреждение мозга. Однако натализумаб может повышать риск редкого смертельного инфекционного заболевания головного и спинного мозга (прогрессирующая многоочаговая лейкоэнцефалопатия).
- Алемтузумаб (который применяется для лечения лейкемии) эффективен для лечения рассеянного склероза, который имеет рецидивирующее течение (рецидивирующе-ремиттирующее и прогрессирующе-рецидивирующее течение). Его вводят внутривенно. Однако он увеличивает риск серьезных аутоиммунных заболеваний и определенных видов злокачественных новообразований. Поэтому алемтузумаб обычно применяется только в случае неэффективности лечения двумя или более лекарственными препаратами.
- Когда не помогают другие лекарственные препараты, иногда может быть полезен иммуноглобулин внутривенно раз в месяц. Иммуноглобулин состоит из антител, полученных из крови людей с нормальной иммунной системой.
- Для лечения рецидивирующих форм рассеянного склероза можно применять финголимод, терифлуномид и диметилфумарат. Эти лекарственные препараты можно принимать внутрь. Финголимод и диметилфумарат также повышают риск развития прогрессирующей многоочаговой лейкоэнцефалопатии, хотя риск значительно меньше, чем при применении натализумаба.
- Окрелизумаб — моноклональное антитело, которое применяется для лечения рецидивирующих или первично прогрессирующих форм рассеянного склероза. Его назначают в виде инфузий в вену каждые 6 месяцев. Он может вызывать инфузионные реакции, которые могут включать сыпь, зуд, затрудненное дыхание, отек горла, головокружение, низкое артериальное давление и учащенное сердцебиение.
Препараты, повышающие риск развития прогрессирующей многоочаговой лейкоэнцефалопатии (натализумаб, финголимод и диметилфумарат), используются только специально обученными врачами. Больные, которым назначают эти препараты, должны периодически проходить обследование на прогрессирующую многоочаговую лейкоэнцефалопатию. Периодически проводятся анализы крови на вирус Джона Каннингема, вызывающий прогрессирующую многоочаговую лейкоэнцефалопатию.
— Другие виды лечения.
При тяжелых рецидивах, которые не снимаются кортикостероидами, некоторые специалисты рекомендуют плазмаферез. Однако польза плазмафереза пока не доказана. Это лечение состоит в том, что у больного берут кровь, удаляют из нее вредные антитела, после чего кровь переливают больному обратно.
При тяжелых, трудно поддающихся лечению формах заболевания, определенную пользу может предоставить трансплантация стволовых клеток, проводимая в специализированных центрах.
— Контроль симптомов.
Для облегчения конкретных симптомов могут использоваться другие лекарства:
- Мышечные спазмы: Миорелаксанты баклофен или тизанидин.
- Недержание мочи: Оксибутинин, тамсулозин или другой лекарственный препарат, в зависимости от типа недержания.
- Боль, вызванная поражением нервов: Противосудорожные препараты (например, габапентин, прегабалин или карбамазепин), иногда трициклические антидепрессанты (например, амитриптилин).
- Треморы: Бета-блокатор пропранолол.
- Утомляемость: Амантадин (используется для лечения болезни Паркинсона) или, реже, препараты, используемые для лечения чрезмерной сонливости (например, модафинил, армодафинил или амфетамин).
- Депрессия: Антидепрессанты, такие как сертралин или амитриптилин, консультации или консультации вместе с антидепрессантами.
- Запор: Регулярное применение размягчителей стула и слабительных.
Больные, страдающие задержкой мочи, могут научиться ставить себе катетер и таким образом опорожнять мочевой пузырь.
— Общие рекомендации.
Больные рассеянным склерозом часто ведут активную жизнь, хотя легко устают и могут не справиться с напряженным графиком. Поддержка в виде воодушевления и подбадривания.
Регулярные упражнения, такие как езда на велотренажере, ходьба, плавание и растяжки, уменьшают спастичность и поддерживают здоровье сердечно-сосудистой системы, мышц и психики.
Лечебная физкультура сохраняет способность поддерживать равновесие и ходить, уменьшает спастичность и слабость и увеличивает диапазон движений. Больным следует самостоятельно ходить, пока у них сохраняется возможность. Это улучшает качество их жизни и помогает предотвратить депрессию.
Следует избегать высоких температур, например, не принимать горячий душ или ванну, потому что при высоких температурах могут усилиться симптомы. Курящие должны отказаться от курения.
Поскольку у больных с низким уровнем витамина D отмечаются более тяжелые формы рассеянного склероза, и поскольку прием витамина D может снизить риск остеопороза, врачи обычно рекомендуют таким больным принимать препараты витамина D. В данное время изучается, могут ли добавки с витамином D замедлять прогрессирование рассеянного склероза.
У больных, которым трудно двигаться из-за слабости, могут появиться пролежни, поэтому им и ухаживающим за ними лицам нужно принимать меры для профилактики пролежней.
Если физические возможности больного ограничены, с реабилитацией ему могут помочь трудотерапевты, физиотерапевты и логопеды. Они могут научить больных функционировать, несмотря на физические ограничения, вызванные рассеянным склерозом. Социальные работники могут порекомендовать необходимое обслуживание и оборудование и помочь организовать его.
Прогноз
Вызванные рассеянным склерозом нарушения и скорость его прогрессирования меняются сильно и непредсказуемо. Длительность ремиссий может быть от нескольких месяцев до 10 лет и больше. Однако у некоторых людей, например, у мужчин, заболевших в среднем возрасте и имеющих частые рецидивы, возможно быстрое наступление инвалидизации. Тем не менее, примерно 75% больных рассеянным склерозом никогда не приходится пользоваться инвалидным креслом, а примерно 40% ведут обычную жизнь.
Курение сигарет может ускорить прогрессирование заболевания.
Рассеянный склероз не влияет на продолжительность жизни, кроме очень тяжелых случаев.