Что такое мастоцитоз?
Мастоцитоз является редким заболеванием, характеризующимся аномальным скоплением тучных клеток в коже, костном мозге и внутренних органах (печень, селезенка, желудочно-кишечный тракт и лимфатические узлы). Случаи, начинающиеся в зрелом возрасте, имеют тенденцию быть хроническими и вовлекают костный мозг в дополнение к коже, тогда как в детстве это состояние часто отмечается кожными проявлениями без вовлечения внутренних органов и часто может разрешаться в период полового созревания. У большинства взрослых пациентов мастоцитоз имеет тенденцию к стойкости и может перейти в более прогрессивную категорию у меньшинства пациентов. Мастоцитоз может быть классифицирован по определенному типу в зависимости от симптомов и общего проявления.
Типы мастоцитоза
Мастоцитоз может в основном затрагивать кожу (так называемый кожный мастоцитоз) или другие части тела (так называемый системный мастоцитоз).
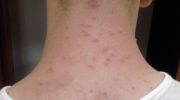
- Кожный мастоцитоз: Кожный мастоцитоз чаще всего возникает у детей. Иногда тучные клетки накапливаются в коже только в виде единой массы (мастоцитомы), обычно до возраста 6 месяцев. Чаще всего тучные клетки скапливаются во многих областях кожи, образуя небольшие красновато-коричневые пятна или шишки (так называемая пигментная крапивница). Пигментная крапивница редко перерастает в системный мастоцитоз у детей, но у взрослых это может происходить чаще.
- Системный мастоцитоз: Системный мастоцитоз чаще всего возникает у взрослых. Как правило, тучные клетки накапливаются в костном мозге (где производятся клетки крови). Часто они также накапливаются в коже, желудке, кишечнике, печени, селезенке и лимфатических узлах. Органы могут продолжать функционировать почти без нарушений. Но если в костном мозге накапливается слишком много тучных клеток, то выработка клеток крови значительно снижается, и могут развиваться такие серьезные болезни крови, как лейкоз. Если в органах накапливается слишком много тучных клеток, органы начинают работать с нарушениями. Появившиеся в результате проблемы могут быть опасными для жизни.
Признаки и симптомы
Одиночная мастоцитома может не вызывать симптомов.
Пятна и шишки могут чесаться, особенно если их потереть или поцарапать. Зуд может усугубиться при:
- изменении температуры;
- контакте с одеждой или другими материалами;
- применении некоторых лекарственных средств, в том числе, нестероидных противовоспалительных препаратов (НПВП);
- потреблении горячих напитков, острых продуктов питания или алкоголя;
- физической нагрузке.
Если пятна тереть или чесать, они могут перерасти в крапивницу, и кожа может покраснеть.
Часто бывает гиперемия.
Язвенная болезнь может развиться из-за того, что вырабатывается слишком много гистамина, стимулируя секрецию желудочной кислоты в избытке. Язвенная болезнь может вызвать боль в желудке. Возможны также тошнота, рвота и хроническая диарея. Живот может увеличиваться при нарушениях функции печени и селезенки, что вызывает накопление жидкости в брюшной полости.
Если поражен костный мозг, может появиться боль в костях.
Люди с мастоцитозом могут стать раздражительными, подавленными или угрюмыми.
Могут возникнуть обширные реакции. При системном мастоцитозе обширные реакции, как правило, бывают тяжёлыми. Они включают анафилактические и анафилактоидные реакции, которые вызывают обморок и опасное для жизни падение артериального давления (шок). Анафилактоидные реакции напоминают анафилаксию, но вызваны они не аллергеном.
Системный мастоцитоз может затронуть костный мозг; кроме того, до 30% взрослых с системным мастоцитозом заболевают раком, особенно миелоидным лейкозом. Продолжительность жизни у этих больных может быть короткой.
Причины и факторы риска
Генетические изменения (мутации), приводящие к чрезмерной активации рецептора фактора роста тучных клеток (KIT), были выявлены в аномальных тучных клетках почти у всех взрослых при мастоцитозе и примерно у 80% детей при поражениях кожи. Наиболее распространенной мутацией c-kit при мастоцитозе является D816V, и считается, что он вызывает аномальную пролиферацию и накопление тучных клеток в тканях. Приблизительно >90% взрослых и 40% детей также подвержены этой мутации, в то время как еще у 40% детей мутации происходят в других областях KIT. Прогностическая значимость типа мутации при детском заболевании еще не определена. Мутации носят соматический характер и поэтому не передаются следующему поколению у большинства пациентов.
Высвобождение медиаторов, вырабатываемых тучными клетками, таких как гистамин, гепарин, хемокины, цитокины, лейкотриены и простагландин D2, среди других клеточных медиаторов, приводит к симптоматическим эпизодам. Гистамин является естественным химическим веществом, высвобождающимся во время аллергической реакции, вызывающей зуд, одышку, расширение кровеносных сосудов и гиперсекрецию желудочной кислоты.
Затронутые группы населения
Мастоцитоз поражает мужчин и женщин в равных количествах. Расстройство может начаться в детстве или в зрелом возрасте. Заболевание в детском возрасте чаще всего проявляется в течение первых 2 лет жизни.
Близкие по симптомам расстройства
Симптомы следующих расстройств могут быть похожими на симптомы мастоцитоза. Сравнение может быть полезно для дифференциальной диагностики:
- Воспалительные заболевания кишечника (ВЗК) связано с аномальным иммунным ответом на естественные бактерии в желудочно-кишечном тракте. Пациенты могут испытывать потерю веса, спазмы в животе и боль, тошноту и рвоту, усталость и нерегулярные движения кишечника. Диагностика воспалительных заболевания кишечника часто основывается на симптомах, которые могут включать учащенное сердцебиение (тахикардию), снижение количества эритроцитов (анемию), что приводит к усталости, обезвоживанию и лихорадке. Существуют различные анализы и визуальные исследования, которые могут быть выполнены для подтверждения диагноза и могут включать в себя: полный анализ крови, серологические исследования, исследования кала, оценку питания, колоноскопию, УЗИ брюшной полости и другие исследования желудочно-кишечной визуализации.
- Синдром раздраженного кишечника (СРК) представляет собой желудочно-кишечное расстройство, связанное с дискомфортом в животе, измененными структурами кишечника и, в некоторых случаях, воспалением желудочно-кишечного тракта. Пациенты с СРК могут испытывать изжогу, тошноту и рвоту, наличие чистой или белой слизи, боли в животе, а также наличие запора или диареи. Пациенты также могут испытывать вздутие живота, что может быть подтверждено при компьютерной томографии брюшной полости. Существуют конкретные критерии диагностики СРК, основанные на частоте и продолжительности симптомов расстройства. Критерии диагностики СРК требуют, чтобы у пациентов были рецидивирующие боли или дискомфорт в животе, по крайней мере, три дня в месяц в течение последних трех месяцев, связанные с двумя или более из следующих состояний: облегчение при дефекации; начало, связанное с изменением частоты стула; и/или начало, связанное с изменением формы или внешнего вида стула. Чтобы установить диагноз СРК, могут быть проведены физикальный осмотр, лабораторные и рентгенологические исследования, чтобы исключить любые другие причины.
- Мальабсорбции кишечника включает любое состояние, связанное с аномалиями, возникающими во время пищеварения и/или поглощения пищевых питательных веществ. Пациенты могут испытывать диарею и потерю веса; Однако более характерные симптомы часто основаны на конкретной причине. Различные анализы могут быть выполнены, чтобы идентифицировать причину и могут включать анализы крови, электролитов и химической группы, и серологическое исследование. Лечение мальабсорбции состоит в исправлении любых недостатков питания, а также в лечении причинного состояния.
- Миелопролиферативные заболевания представляют собой группу нарушений, связанных с пролиферацией одной или нескольких отдельных клеточных линий. Пациенты могут испытывать усталость, потерю веса, дискомфорт в животе, легкие кровоподтеки или кровотечение, инфекции, а также другие симптомы. Конкретный диагноз может основываться на лабораторных исследованиях (т.е. на полных показателях крови, показателях щелочной фосфатазы лейкоцитов, анализе полимеразной цепной реакции, уровне сывороточной мочевой кислоты, массе эритроцитов) и биопсиях костного мозга, которые отражали бы изменения в количестве клеток крови. Лечение миелопролиферативного заболевания зависит от конкретной причины. Пациенты с хроническим миелогенным лейкозом могут лечиться рядом химиотерапевтических средств. Для сравнения, лечение направлено на поддерживающую терапию для пациентов с истинной полицитемией, эссенциальной тромбоцитемией и миелофиброзом.
- Уртикарная сыпь (крапивница) — состояние кожи, связанное с появлением красных, приподнятых пятен на коже, которые могут зудеть и раздражать при прикосновении. Крапивница часто является изолированным явлением, не связанным с другими системными симптомами или признаками. Часто крапивница является самоограниченной и кратковременной. Повреждения кожи могут длиться от 20 минут до трех часов, а затем исчезать в течение 24-48 часов. Недавно появившаяся крапивница часто связана с идентифицируемой причиной, такой как прямой контакт, и может быть идентифицирована из истории пациента. Часто крапивницу можно спутать с другими кожными заболеваниями. Тем не менее, на основании характерного появления крапивницы (т.е. зудящих красных поражений кожи) можно поставить диагноз. Лечение крапивницы часто включает применение антигистаминных препаратов.
- Эндокринные опухоли, такие как карциноид, феокромоцитома и медуллярный рак щитовидной железы, могут вызывать приливы крови. Приливы после менопаузы обычно непродолжительны и связаны с потоотделением.
- Синдром активации моноклональных тучных клеток. У этих пациентов наблюдаются симптомы активации тучных клеток, включая рецидивирующую анафилаксию, но нет признаков кожного мастоцитоза. Их биопсия костного мозга показывает 1 или 2 незначительных критерия системного мастоцитоза, но не соответствует полным критериям Всемирной организации здравоохранения (ВОЗ).
- Идиопатический синдром активации тучных клеток. У пациентов с этим расстройством наблюдаются эпизодические симптомы системной активации тучных клеток, связанные с повышенными медиаторами тучных клеток, такими как триптаза, и метаболиты гистамина или простагландина в моче, благоприятно реагирующие на лечение препаратами, блокирующими медиатор тучных клеток, и не имеют диагностических признаков кожного или системного мастоцитоза. Другие расстройства с похожими симптомами, такие как аллергические заболевания, должны быть исключены до того, как будет рассмотрен этот диагноз.
Диагностика
Диагностика включает:
- врачебный осмотр;
- биопсию;
- анализы крови с целью исключить другие заболевания.
Врачи подозревают мастоцитоз на основании симптомов, особенно если есть пятна, которые при расчесывании переходят в крапивницу и покраснение.
Биопсия может подтвердить диагноз мастоцитоза. Как правило, берут образец ткани кожи и исследуют под микроскопом на наличие тучных клеток. Иногда образец берут из костного мозга.
Если диагноз неясен, врачи могут выполнить следующее:
- Анализы крови и мочи для измерения уровня веществ, связанных с тучными клетками. Высокий уровень данных веществ подтверждает диагноз системного мастоцитоза.
- Анализы крови и мочи для исключения заболеваний, которые вызывают аналогичные симптомы.
- Сканирование костей.
- Анализы на генетическую мутацию, присутствующую у многих людей с мастоцитозом.
- Биопсия (с помощью эндоскопа) для определения наличия аномально высокого количества тучных клеток в пищеварительном тракте.
Стандартные методы лечения
Лечение включает:
- препараты для уменьшения выраженности симптомов;
- при агрессивном системном мастоцитозе другие препараты, такие как интерферон, или операция, такая как спленэктомия.
Единичная мастоцитома может исчезнуть спонтанно.
Зуд, вызванный кожным мастоцитозом, можно лечить антигистаминными препаратами. Для детей никакого другого лечения не требуется. Если у взрослых проявляется зуд и сыпь, на кожу может быть нанесен псорален (препарат, который делает кожу более чувствительной к ультрафиолетовому излучению), а также может применяться ультрафиолетовый свет или кортикостероидные кремы.
Системный мастоцитоз невозможно излечить полностью, но симптомы можно подавить с помощью H1- и H2-блокаторов. H1-блокаторы (обычно называемые антигистаминными препаратами) могут облегчить зуд. H2-блокаторы снижают выработку кислоты в желудке и, таким образом, облегчают симптомы пептической язвы и помогают лечению язвы. Приём внутрь кромолина может облегчить проблемы пищеварения и боль в костях. Аспирин облегчает гиперемию, но может усугубить другие симптомы. Детям не дают аспирин из-за риска возникновения синдрома Рея.
Если системный мастоцитоз проявляется в агрессивной форме, то подкожные инъекции интерферона-альфа один раз в неделю могут уменьшить воздействие заболевания на костный мозг. Также может помочь прием внутрь кортикостероидов (например, преднизолона), но только в течение короткого периода времени. При приеме внутрь более 3–4 недель кортикостероиды могут вызвать много побочных эффектов, иногда серьезных.
При накоплении большого количества тучных клеток в селезенке, может потребоваться удаление селезенки.
Если развивается лейкоз, может помочь применение химиотерапевтических препаратов (например, дауномицина, этопозида и меркаптопурина).
Люди с системным мастоцитозом должны всегда иметь при себе шприц-ручку с эпинефрином для оперативного лечения в случае наступления анафилактической или анафилактоидной реакции.
Прогноз
Прогноз зависит от возраста начала. Большинство пациентов с пигментной крапивницей проявляют начало заболевания в возрасте до 2 лет, что связано с отличным прогнозом, часто с разрешением в период полового созревания. Количество поражений уменьшается примерно на 10% в год. Однако острая обширная дегрануляция редко может вызывать опасные для жизни эпизоды шока.
Появление кожного мастоцитоза после 10-летнего возраста предвещает худший прогноз, поскольку заболевание с поздним началом имеет тенденцию к стойкости, чаще связано с системным заболеванием и несет в себе более высокий риск злокачественной трансформации.