Что такое болезнь Крона?
Болезнь Крона представляет собой воспалительное заболевание кишечника (входит в семейство воспалительных заболеваний кишечника — ВЗК), которое вызывает воспаление и изъязвление пищеварительного тракта. Он может поражать любую часть пищеварительного тракта, но имеет склонность к терминальной части тонкой кишки (подвздошной кишки) и толстой кишки (нижняя, конечная часть пищеварительного тракта). Заболевание поражает глубокие слои пищеварительного тракта, вызывая на их уровне изъязвления.
Болезнь Крона и язвенный колит (также называемый неспецифический язвенный колит (НЯК), поражающий толстую и прямую кишку) являются наиболее часто встречающимися воспалительными заболеваниями органов пищеварения.
Заболевание часто встречается у нескольких членов одной семьи (генетическая передача). Соотношение мужчины: женщины примерно 1,1-1,8:1 (мужчины болеют чаще). Точно неизвестно, почему у некоторых людей развивается заболевание, но существуют специализированные медицинские исследования, которые доказали существование определенных триггеров, вызывающих заболевание с помощью различных иммунных механизмов.
Предположено, что заболевание у взрослого человека может быть вызвано возникновением аномального иммунного ответа против сапрофитных кишечных бактерий (обычно обнаруживаемых в толстой кишке) или сложными иммунными механизмами, вторичными по отношению к инфекциям с различными бактериями или вирусами (туберкулезные микобактерии, Yersinia enterocolitica, E. coli, Bacteroides fragilis (бактероиды фрагилис)). Также известно, что факторы окружающей среды играют важную роль в возникновении заболевания.
Симптомы болезни Крона

Из-за того, что болезнь Крона имеет иммунный компонент, поражаются и другие органы, такие как глаза (нарушения зрения), суставы (боль в суставах), кожная сыпь или печень (воспаление тканей и желчных протоков). Есть несколько состояний с симптомами, похожими на болезнь Крона, наиболее распространенными в медицинской клинике являются дивертикулит и кишечные абсцессы.
Основные симптомы болезни Крона включают:
- хроническую и рецидивирующую боль в животе, описываемую пациентом как интенсивные и периодические судороги. Боль в животе может варьироваться от случая к случаю, от диффузной и менее интенсивной боли до интенсивной и прогрессирующей боли. Живот пациентов с болезнью Крона может быть чувствительным к пальпации;
- диарея с большим количеством выделений, чаще всего от 10 до 20 мягких, слизистых, менее слизисто-гнойных (в сложных случаях). Иногда пациенты сообщают о частых ночных походах в туалет;
- снижение аппетита, анорексия;
- лихорадка, особенно в периоды обострения (из-за воспаления). Высокая температура может означать осложнения, такие как кишечная инфекция или образование абсцесса (гнойные скопления);
- потеря веса, в частности, из-за диареи и отсутствия аппетита;
- анемия (уменьшение количества эритроцитов в крови), что происходит вследствие кровопотери вследствие кишечного кровотечения (из-за изъязвления) и воспаления, характерного для заболевания.
Пациенты с болезнью Крона могут также иметь следующие симптомы:
- зуд в полости рта, связанный с характерными поражениями болезни Крона (в редких случаях поражения также могут возникать в слизистой оболочке рта);
- дефицит питательных веществ, таких как дефицит витамина B12, фолиевой кислоты и железа, а также дефицит жирорастворимых витаминов. Эти недостатки возникают из-за плохой кишечной абсорбции пищи, из-за воспаления и кишечных поражений;
- кишечная непроходимость, осложнение заболевания считается неотложной медицинской ситуацией.
Симптомами болезни Крона у взрослых локализованные в заднем проходе:
- свищи (поражения кишечной стенки, с образованием аномальных путей между кишечником и соседними органами). Эти свищи вызваны воспалением и изъязвлением слоев кишечной стенки. Свищи могут образовываться между 2 различными частями кишечника или между кишкой и соседними органами (кишечник-влагалище, кишечник-мочевой пузырь). В некоторых случаях свищ может быть первым клиническим признаком болезни Крона;
- кишечные абсцессы (гнойные скопления);
- анальные трещины (небольшие разрывы анальной слизистой оболочки);
- анальные образования, похожие на геморрой, вызванные воспалением анальной слизистой оболочки.
Болезнь Крона у взрослых может вызывать симптомы вне пищеварительного тракта:
- артралгия (боль в суставах), мигрирующий артрит (отек, воспаление суставов), иногда независимый от исходного заболевания, ревматоидный артрит;
- иридоциклит, увеит, конъюнктивит (воспалительные заболевания глаз), которые могут вызвать серьезные нарушения зрения;
- кожная сыпь, узлы эритемы, язвы на коже и в полости рта;
- заболевания печени, такие как холангит и перихолангит (воспаление желчных протоков)
- тромбоз (образование сгустка), васкулит (воспаление кровеносных сосудов).
Следует отметить, что все эти симптомы имеют этиологию (причину) иммунной природы.
Патофизиологический механизм
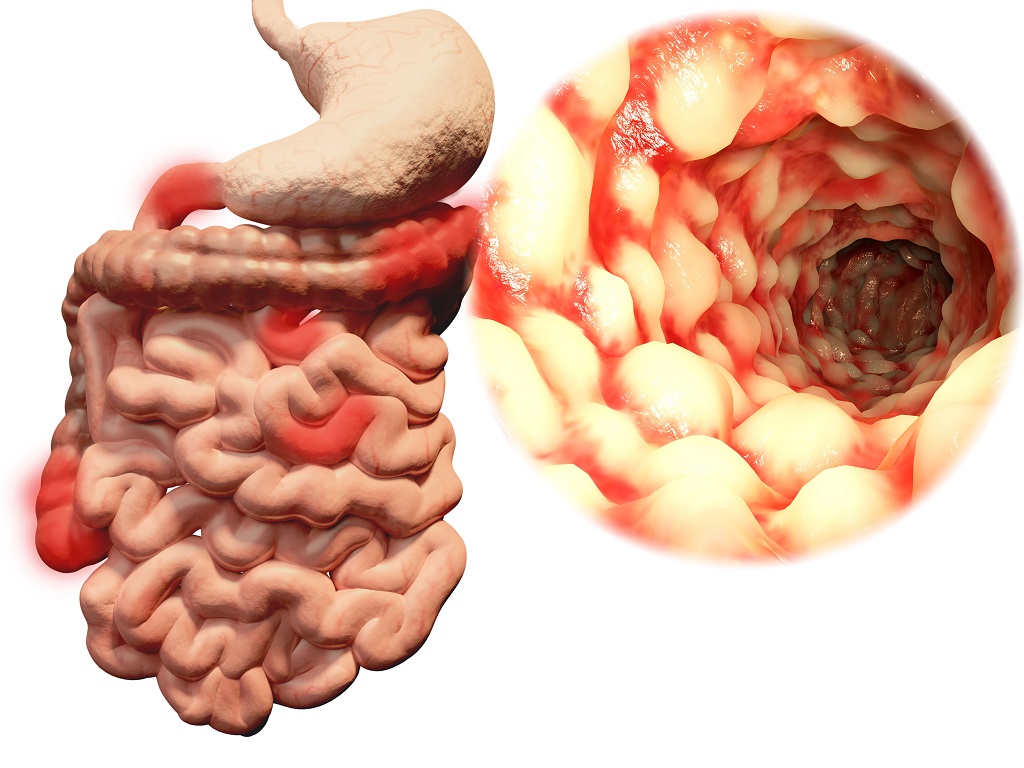
Болезнь Крона — это хроническое заболевание с обострениями и ремиссиями, которые могут длиться всю жизнь. Тяжесть заболевания у каждого пациента разный, некоторые люди сообщают о легких симптомах, в то время как другие имеют серьезные симптомы и осложнения. В некоторых редких случаях симптомы могут развиваться и вызывать смерть человека (обычно через местные свищи, окклюзии кишечника, некроз кишечника).
Поскольку при болезни Крона нарушается нормальная абсорбция пищевых питательных веществ, со временем могут возникать различные проблемы с нехваткой витаминов (жирорастворимые витамины, витамин B12, фолиевая кислота), анемия (в результате потери крови из-за изъязвлений кишечника, из-за дефицита витамина B12, фолиевой кислоты и воспаления). Кроме того, люди с болезнью Крона имеют повышенную предрасположенность к появлению билиарного литиаза и почечного литиаза (камни в желчном пузыре и почках соответственно).
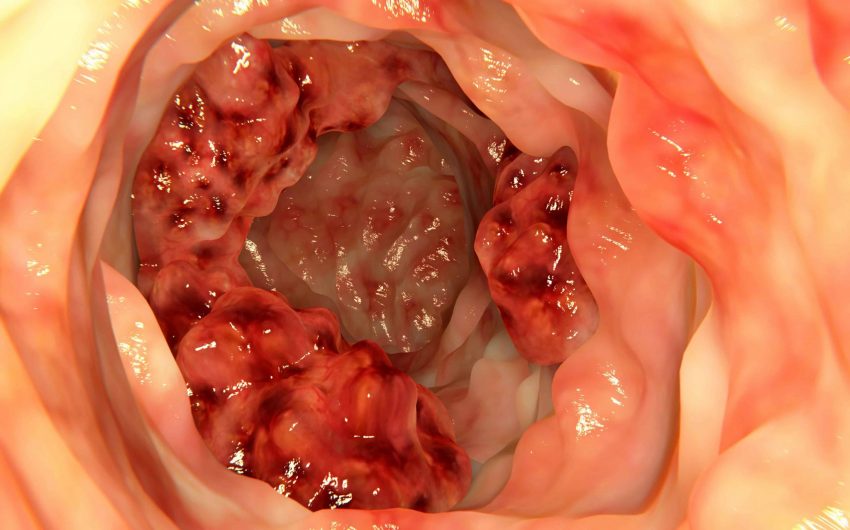
При болезни Крона с длительным, затягивающим развитием может произойти замена воспаленной или изъязвленной ткани грануляционной (рубцовой) тканью, что способствует возникновению кишечной непроходимости (кишечных закупорок). Это осложнение довольно распространено в этом состоянии и останавливает физиологический (нормальный) проход пищи. Окклюзия кишечника также может быть вызвана усилением воспаления кишечника, которое можно улучшить, применяя противовоспалительные препараты. Однако большинство случаев кишечной окклюзии требуют хирургического лечения. Если заболевание осложняется появлением свищей, существует высокий риск заражения на этом уровне (перитонит, инфекция брюшной стенки и т.д.).
Болезнь Крона с более длительной эволюцией 8-10 лет увеличивает риск развития новообразований кишечника, панкреатита и перикардита.
Большинство женщин с болезнью Крона могут забеременеть и родить здоровых детей, но симптомы заболевания могут ухудшиться в течение первых 3 месяцев беременности (первый триместр). Также большинство лекарств, применяемых при лечении болезни Крона, можно применять во время беременности.
Факторы риска
Факторы, которые могут усугубить симптомы болезни Крона и привести к осложнениям:
- прием определенных лекарств;
- инфекции;
- гормональные нарушения (чаще у женщин);
- повышенный стресс;
- курение.
Факторы риска возникновения болезни следующие:
- семейный анамнез болезни Крона. Если есть близкие родственники (мать, отец, братья, сестры) риск болезни повышается;
- курение.
Ранняя диагностика
Болезнь Крона иногда бывает трудно диагностировать. Начальные симптомы могут быть неспецифичными и могут проявляться в форме легкой артралгии (боли в суставах), сопровождаемой усталостью. В некоторых случаях диагноз подтверждается только спустя годы после фактического начала, потому что симптомы кажутся постепенными, поначалу не являются серьезными и затрагивают только небольшие части кишечника. Со временем появляются характерные кишечные поражения (саркоидная гранулема), возникающие в результате хронического воспаления кишечника, которые приводят к язве.
В настоящее время не существует метода скрининга (раннего выявления) болезни Крона. Тем не менее, всем, у кого диагностировано это состояние и у кого более длительное развитие — 8-10 лет, рекомендуется проводить регулярные скрининг-тесты на колоректальный рак. В этом случае скрининг состоит из взятия некоторых биопсий из толстой кишки, во время колоноскопии или сигмоидоскопии.
Другими полезными исследованиями в диагностике болезни Крона и его осложнений являются следующие:
- Сдача анализов крови, кала, мочи, посевы крови и кала.
- Анализы крови сдаются на антитела, биохимию, общий анализ и на сахар. При наличии заболевания будут увеличены показатели лимфоцитов, тромбоцитов, СОЭ, глобулина и белка. Отклонения от нормы в сторону уменьшения дают гемоглобин, что обусловлено наличием анемии, железа.
- Анализ кала показывает в данном случае наличие инфекции и скрытой крови, а также стандартные данные. Иногда выделяют количество белка продуцируемого кишечником, уровень которого будет повышен при любом воспалительном процессе.
- Рентгенография брюшной полости, которая может предоставить изображения кишечника и соседних органов. Это исследование полезно для диагностики серьезных осложнений заболевания, таких как кишечная непроходимость;
- Эндоскопия верхней пищеварительной системы, заключающаяся во введении через полость рта трубки, снабженной волоконной оптикой, способной воспроизводить видеоизображения пищевода, желудка и первой части двенадцатиперстной кишки;
- Компьютерная томография (КТ), которая выполняется с помощью аппарата, который использует рентгеновские лучи и может воспроизводить детальные изображения кишечника и других органов брюшной полости;
- Магнитно-резонансная томография (МРТ), в котором используется электромагнитное поле в сочетании с радиоволнами, способное предоставлять изображения всех органов брюшной полости и тканей.
Биопсия является еще одним чрезвычайно важным тестом в диагностике болезни Крона. Ее можно провести во время колоноскопии или сигмоидоскопии, когда берутся небольшие фрагменты слизистой оболочки кишечника и затем микроскопически исследуются в лаборатории.
Биопсия кишечника также выполняется, когда подозревается наличие опухолевого процесса кишечника (рак кишечника). Люди с болезнью Крона с длительным течением (8-10 лет) должны быть включены в программу скрининга (раннее выявление) рака кишечника, потому что пациенты с этим заболеванием имеют более высокий риск развития этого заболевания. Стоит упомянуть, что биопсия кишечника является безболезненной процедурой (может вызвать легкий дискомфорт в животе) и чрезвычайно важна в диагностике и наблюдении за заболеванием.
Лечение болезни Крона

Лечение болезни Крона направлено на предотвращение острых обострений и максимально возможное поддержание периодов ремиссии. У некоторых пациентов симптомы гораздо более тяжелые и требуют дополнительной терапии, такой как хирургическое вмешательство. Правильная терапия болезни Крона проводится в зависимости от типа и тяжести заболевания.
Начальное лечение
Болезнь Крона у взрослых может быть легкой, средней тяжести, тяжелой или неактивной (при клинической ремиссии). Состояние также может быть определено расположением кишечных расстройств, а именно, перианальной болезнью (если поражается последний сегмент пищеварительного тракта) или илеоцекальной болезнью (когда поражаются подвздошная кишка и участки, связывающие ее с толстой кишкой). У некоторых пациентов могут быть общие черты между болезнью Крона и язвенным колитом или другими типами воспалительных заболеваний кишечника (ВЗК).
Первоначальное лечение болезни Крона устанавливается после подтверждения диагноза. Если лечение первой линии недостаточно (симптомы сохраняются или даже ухудшаются), необходимо ввести другие дополнительные терапевтические методы.
Легкие формы заболевания хорошо реагируют на противодиарейные препараты, такие как лоперамид (имодиум). Это лекарство снимает кишечные спазмы (судороги), замедляет кишечный транзит и уменьшает диарею.
Средние формы заболевания с постоянными симптомами требуют введения препаратов второго ряда, таких как сульфасалазин и месалазин (аминосалицилаты). Эти препараты очень эффективны в большинстве случаев болезни Крона, особенно в тех случаях, когда кишечные поражения присутствуют в толстой кишке и илеоцекальной области (области, которая соединяет тонкий и толстый кишечник).
Кортикостероиды (гидрокортизон, преднизон) можно принимать внутрь в течение нескольких недель, чтобы уменьшить воспаление кишечника. Однако не рекомендуется использовать эти препараты в течение длительного времени (месяцы, годы), поскольку они имеют нежелательные побочные эффекты (высокое кровяное давление, остеопороз, инфекции, бесплодие, сахарный диабет).
Осложнения болезни Крона, такие как кишечные свищи (аномальные образования между одним сегментом кишки и другим или между кишечником и соседним органом), требуют введения антибиотиков для предотвращения серьезных инфекций на этом уровне. Среди наиболее часто используемых антибиотиков — ципрофлоксацин и метронидазол.
Тяжелые формы болезни Крона с тяжелыми, постоянными симптомами и осложнениями требуют введения иммунодепрессанта (который подавляет иммунную систему). Среди иммунодепрессантов, используемых при данном заболевании, можно выделить:
- азатиоприн;
- 6-меркаптопурин;
- метотрексат.
Эти препараты используются только в том случае, если пациенту нельзя принимать или не помогают аминосалицилаты или когда прекращение терапии кортикостероидами приводит к рецидиву симптомов. Стоит отметить, что иммунодепрессанты также имеют серьезные побочные эффекты (инфекции, появление опухолей).
Серьезные формы заболевания также можно лечить инъекционными кортикостероидами.
Относительно новым препаратом, используемым для лечения болезни Крона, является Инфликсимаб (Ремикейд — моноклональные антитела). Он включается в график лечения, когда симптомы не улучшаются после применения других лекарств, у молодых пациентов или в тяжелых случаях заболевания.
Поддерживающее лечение
Поддерживающая терапия состоит в нахождении схемы лечения, которая будет сохранять ремиссию как можно дольше и останавливать рецидив.
Если аминосалицилаты (сульфасалазин и месалазин) и иммунодепрессанты (азатиоприн, 6-меркаптопурин, метротрексат) сохраняют ремиссию, рекомендуется продолжать лечение ими. Рекомендуется проводить регулярные медицинские осмотры (каждые 6 месяцев) и каждые 2-3 месяца проводить комплекс лабораторных анализов для выявления любых побочных реакций на лечение препаратом. Кортикостероиды (гидрокортизон, преднизон) можно использовать в течение длительного времени, чтобы сохранить ремиссию как можно дольше.
Долгосрочное введение кортикостероидов требует адекватного мониторинга серьезных побочных реакций. Профилактика посткортикостероидного остеопороза показана путем введения кальция, витамина D и специальных препаратов для профилактики остеопороза (алендроновая кислота).
Инфликсимаб (Ремикейд) и антибиотики (ципрофлоксацин, метронидазол) используются при лечении болезни Крона, осложненной кишечными свищами, и не поддаются лечению другими лекарственными средствами.
Лечение в случае обострения заболевания
Когда медикаментозное лечение неэффективно для облегчения симптомов или в случае осложнений, которые не поддаются медикаментозному лечению становится необходимым хирургическое вмешательство. Осложнения, требующие хирургического лечения включают:
- аномальные свищи кишечного тракт между двумя частями кишечника или между кишечником и другими органами;
- абсцессы кишечника;
- непроходимость кишечника;
- перитонит.
Операция заключается в удалении пораженной части кишечника, сохраняя как можно больше здоровой кишки, для поддержания нормальной функции пищеварения и всасывания. К сожалению, заболевание рецидивирует в послеоперационном периоде в ранее здоровых областях кишечника, что требует дальнейшей операции.
Существуют случаи, когда необходимо хирургическое лечение с резекцией кишечника и указанием колостомы (создание брюшного отверстия, через которое фекальные массы выводятся в специальный контейнер). Колостома может оказать негативное влияние на жизнь пациента, потому что пациент больше не может выполнять свою повседневную деятельность. Многие пациенты считают, что дооперационная жизнь была лучше, и большинство из них не знают о медицинских и социальных последствиях колостомы.
Профилактика
Профилактики болезни Крона нет, потому что точная причина болезни все еще неизвестна.
Однако существуют определенные факторы, которые могут привести к улучшению симптомов и, таким образом, снижению тяжести заболевания:
- правильное и регулярное введение лекарства, назначенного лечащим врачом, может уменьшить количество рецидивов и поддерживать длительные периоды ремиссии (когда болезнь клинически неактивна)
- дискомфорт и боль, связанные с заболеванием можно лечить ацетаминофеном (парацетамолом). Нестероидные противовоспалительные препараты (ибупрофен, напроксен) не рекомендуются, так как эти препараты связаны с повышенным риском рецидива
- необходимо бросить сигареты
- рациональное питание и исключение из рациона концентрированных углеводов (сладостей, щербета, шоколада), жареных блюд, острых закусок могут улучшить пищеварительные симптомы, характерные для болезни Крона
- необходимо рациональное использование антибиотиков. Не показано эмпирическое (без рекомендации врача) введение какого-либо антибиотика.
- регулярно занимайтесь физическими упражнениями и избегайте эмоционального стресса.
Прогноз
Сталкиваясь с данным заболеванием, человек автоматически задается вопросом о качестве жизни и ее продолжительности. Ответ конечно здесь индивидуален и зависит от количества и объема пораженных участков, и от того на какой стадии начато лечение, а также от поведения всего организма. Влияют факторы поведения и бережливости больного, образ жизни, соблюдение рекомендаций по питанию.
Огромное количество людей живут с болезнью Крона практически всю жизнь, однако при этом строго соблюдают диеты, проходят повторные курсы лечения и систематическое обследование. При соблюдении всех условий рецидив может не беспокоить десятилетиями.
Летальный исход возможен при осложнениях и многократных операциях.
Важно! Соблюдайте правила, прислушивайтесь к рекомендациям доктора, придерживайтесь здорового образа жизни и своевременно проходите обследование. Это поможет сохранить жизнь на долгие годы!