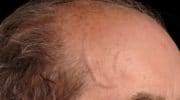
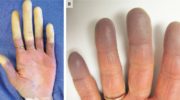
Что такое амилоидоз?
Амилоидоз — системное заболевание, которое подразделяется на множество типов и характеризуется поражением паренхиматозных органов (т.е. щитовидной железы, легких, почек, селезенки, печени). Итогом неправильного формирования и избыточного накопления в межклеточном пространстве сложного низкомолекулярного, нерастворимого белка, или так называемого белково-полисахаридного комплекса, служит склероз и атрофии в тканях, и как следствие приводит к недостаточности описанных выше органов.
Данная патология относительно молодая и была выявлена немецким ученым Шлейденом М.Я. в 1983 г., который доказал участие грубодисперсных белков в образовании амилоида.
Типы амилоидоза:
- AL-амилоидоз (первичный) является наиболее распространенным типом системного амилоидоза. AL-амилоидоз возникает в результате аномалии (дискразии) типа лейкоцитов, называемых плазматическими клетками в костном мозге, и тесно связан с множественной миеломой.
- АА-амилоидоз (вторичный) происходит от сывороточного воспалительного белка амилоида А. АА-амилоидоз возникает в связи с хроническим воспалительным заболеванием, таким как ревматические заболевания, хроническое воспалительное заболевание кишечника, туберкулез или эмпиема.
- AF-амилоидоз (средиземноморская перемежающая лихорадка) — наследственная форма амилоидоза, с аутосомно-рецессивным механизмом передачи. Данным видом амилоидоза страдают люди, принадлежащие к определённым этническим группам, живущим по побережью Средиземного моря (евреи-сефарды, греки, арабы, армяне). Существуют разновидности амилоидоза, характерные для определённой географической местности: «португальский амилоидоз» (с преимущественным поражением нервов нижних конечностей), «американский амилоидоз» (с преимущественным поражением нервов верхних конечностей), семейный нефропатический амилоидоз, или «английский амилоидоз», протекающий с симптомами крапивницы, глухоты и лихорадки.
- AH-амилоидоз — наблюдается исключительно у пациентов, находящихся на гемодиализе. Патогенез связан с тем, что микроглобулин бета-2 класса MHC I, в норме утилизирующийся почками, не фильтруется в гемодиализаторе и накапливается в организме.
- AE-амилоидоз — форма местного амилоидоза, развивающаяся в некоторых опухолях, например, в медуллярном раке C-клеток щитовидной железы. В этом случае предшественником амилоида являются патологические фрагменты кальцитонина.
- ASC1-амилоидоз — старческий системный амилоидоз. Предшественником фибриллярного белка ASC1 является сывороточный преальбумин. Считается, что в связи с нарушением метаболизма преальбумина в пожилом и старческом возрасте повышается склонность к образованию мутантного белка из циркулирующей крови.
- Аβ-амилоидоз — наблюдается при болезни Альцгеймера, иногда семейные случаи.
- AIAPP-амилоидоз — наблюдается при диабете 2 типа и инсулиноме.
- Амилоидоз финского типа — редкий вид заболевания, возникает в результате мутацией гена GSN, кодирующего белок джелсолин.
Признаки и симптомы
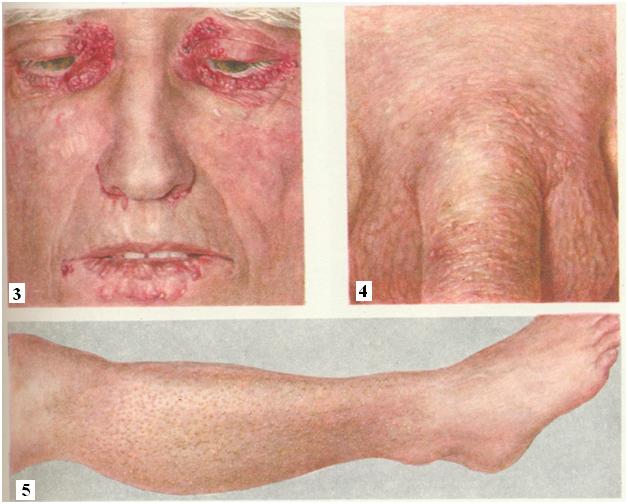
Клинические симптомы амилоидоза могут быть разнообразными и зависят от выраженности и локализации амилоидных отложений, биохимического состава амилоида, длительности заболевания, степени нарушения функции органов. Скрытый период амилоидоза, когда отложения гликопротеида могут быть обнаружены только микроскопически, не отличается развитием значимых признаков. По мере прогрессирования функциональной недостаточности пораженного органа нарастают клинические симптомы болезни.
При амилоидозе почек длительно текущая стадия умеренной протеинурии сменяется возникновением нефротического синдрома. Переход к развернутой стадии может быть связан с перенесенной интеркуррентной инфекцией, вакцинацией, переохлаждением, обострением основного заболевания. У больного отмечается постепенное увеличение отеков, возникновение нефрогенной артериальной гипертензии и почечной недостаточности. Иногда развивается тромбоз почечных вен. Массивная потеря белка сопровождается развитием гипопротеинемии, гиперфибриногенемии, гиперлипидемии, азотемии. В моче обнаруживается микро-, иногда макрогематурия, лейкоцитурия.
При амилоидозе сердца отмечается развитие рестриктивной кардиомиопатии с типичными клиническими признаками – кардиомегалией, аритмией, прогрессирующей сердечной недостаточностью. У больного появляется одышка, отеки, слабость, возникающая даже при незначительных физических нагрузках. В редких случаях при амилоидозе сердца возникает полисерозит, проявляющийся возникновением асцита, экссудативного плеврита и перикардита.
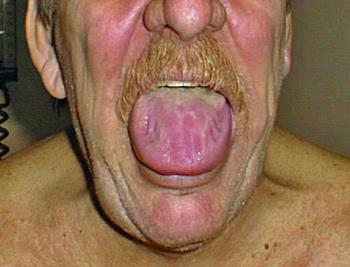
Поражение пищеварительной системы при амилоидозе характеризуется амилоидной инфильтрацией языка, пищевода, желудка, кишечника. Возможно возникновение желудочно-кишечных кровотечений. При амилоидной инфильтрации печени возникает гепатомегалия, холестаз, портальная гипертензия. Поражение поджелудочной железы при данной патологии может маскироваться под хронический панкреатит.
Амилоидоз кожи характеризуется появлением множественных восковидных бляшек в области лица, шеи, естественных кожных складок. По внешним признакам кожные поражения могут напоминать склеродермию, нейродермит или красный плоский лишай.
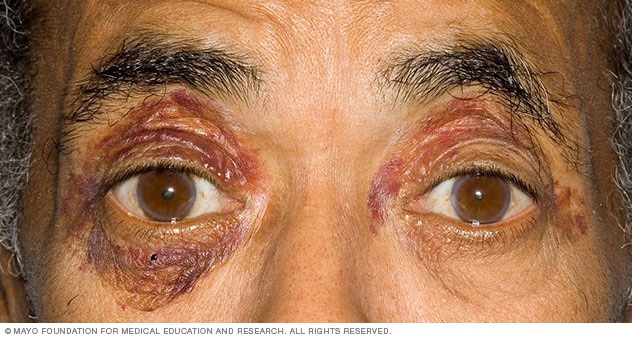
При поражении суставов типично развитие симметричного полиартрита, запястного туннельного синдрома, плече-лопаточного периартрита, миопатии. Отдельные формы амилоидоза, связанные с поражением нервной системы, могут сопровождаться развитием полинейропатии, параличем нижних конечностей, головными болями, головокружениями, ортостатической гипотензией, потливостью, деменцией.
Причины и факторы риска
Причины развития первичного амилоидоза на данный момент до конца не изучены. При этом установлено, что развитие вторичного амилоидоза обычно связано с хроническими инфекционными (туберкулез, сифилис, актиномикоз) и гнойно-воспалительными заболеваниями (остеомиелит, бронхоэктатическая болезнь, бактериальный эндокардит), реже заболевание связывают с опухолевыми процессами (лимфогранулематозом, лейкозом, раком висцеральных органов).
Развитию реактивной формы амилоидоза подвержены лица, страдающие атеросклерозом, псориазом, ревматическими заболеваниями, например, ревматоидным артритом, болезнью Бехтерева, хроническими воспалительными заболеваниями, такими как неспецифический язвенный колит, болезнь Крона, такими мультисистемными поражениями, как болезнь Уиппла или саркоидоз.
Факторами риска амилоидоза могут являться гиперглобулинемия, нарушения функционирования клеточного иммунитета, наследственная предрасположенность
Затронутые группы населения
По оценкам, ежегодно регистрируется около 4000 новых случаев амилоидоза AL, хотя фактическая заболеваемость может быть несколько выше в результате недостаточного диагноза. Хотя считается, что заболеваемость одинакова у мужчин и женщин, около 60% пациентов, поступивших в центры, являются мужчинами. AL амилоидоз отмечается у людей в возрасте 20 лет, но обычно диагностируется в возрасте 50-65 лет.
Люди с риском развития АА амилоидоза включают людей с хроническими воспалительными заболеваниями, такими как ревматический артрит, псориатический артрит, хронический ювенильный артрит, анкилозирующий спондилит у детей, воспалительные заболевания кишечника.
Люди с хроническими инфекционными заболеваниями, такими как туберкулез, проказа, бронхоэктазия, хронический остеомиелит и хронический пиелонефрит, также находятся в группе риска. Вторичный амилоидоз (АА) встречается у менее чем 5% людей с этими состояниями.
Связанные расстройства
Следующие расстройства могут быть связаны с амилоидозом. Амилоидоз может появляться в сочетании или в результате следующих расстройств:
Множественная миелома, лимфома, лимфома Ходжкина, медуллярная карцинома щитовидной железы, болезнь Уиппла, болезнь Крона, остеомиелит, ревматоидный артрит, анкилозирующий спондилит, синдром Рейтера, псориатический артрит, туберкулез, макроболезность, врожденная гнойно-венозная болезнь (врожденная гиперплазия кишечника, наследственный врожденный ригидроцитогенез)
Диагностика
В частности, в случае амилоидоза AL ранняя диагностика является ключом к выживанию и восстановлению качества жизни после лечения. Диагноз амилоидоз подозревается после подробного анамнеза пациента и клинической оценки, но требует аспирации жировой ткани брюшной полости и/или биопсии вовлеченного органа.
Если заболевание подозревается по клиническим признакам, биопсия пораженного органа даст наибольший результат.
Материал для биопсии исследуется под микроскопом и окрашивается красителем, который будет отдавать зеленым цветом, если смотреть на него в поляризационном микроскопе, если присутствует амилоид. Когда амилоидоз диагностируется при биопсии ткани, важно, чтобы пострадавший был дополнительно исследован, чтобы определить, какие органы поражены.
У людей, находящихся на длительном диализе или с терминальной стадией почечной недостаточности, могут проводиться лабораторные анализы, которые могут анализировать образцы крови или мочи для выявления повышенных уровней белка B2M.
Стандартные методы лечения
В большинстве случаев лечение амилоидоза проводится в домашних условиях. При наличии осложнений больному может быть показана госпитализация.
Терапия амилоидоза включает в себя приём препаратов и соблюдение ряда рекомендаций врача. Но в тяжелых случаях проводится удаление селезёнки, может потребоваться трансплантация почек или печени.
Перечень лекарств зависит от локализации отложений, степени поражения организма, существующих осложнений. Так, при вторичном амилоидозе необходимо специфическое лечение первичного заболевания. Кроме того, назначаются препараты для устранения симптоматики.
Также больному нередко показана специальная диета (ограничение приёма белка и соли).
Специфической профилактической программы амилоидоза не существует, так как точные причины возникновения заболевания неизвестны.
Прогноз
Прогноз зависит от типа амилоидоза и пораженной системы органов, но при соответствующем патогенетическом лечении и поддерживающей терапии продолжительность жизни многих пациентов достаточно велика.
Средняя продолжительность жизни больных с АА-амилоидозом предположительно 10 лет. Наиболее частая причина летального исхода — почечная недостаточность. Нелеченные больные с AL-амилоидозом живут около года от постановки диагноза. Прогноз ухудшает поражение сердечно-сосудистой системы.