Что такое дислипидемия?
Дислипидемия (гиперлипидемия) — это высокий уровень липидов (холестерина, триглицеридов или обоих) или низкий уровень холестерина липопротеинов высокой плотности (ЛПВП).
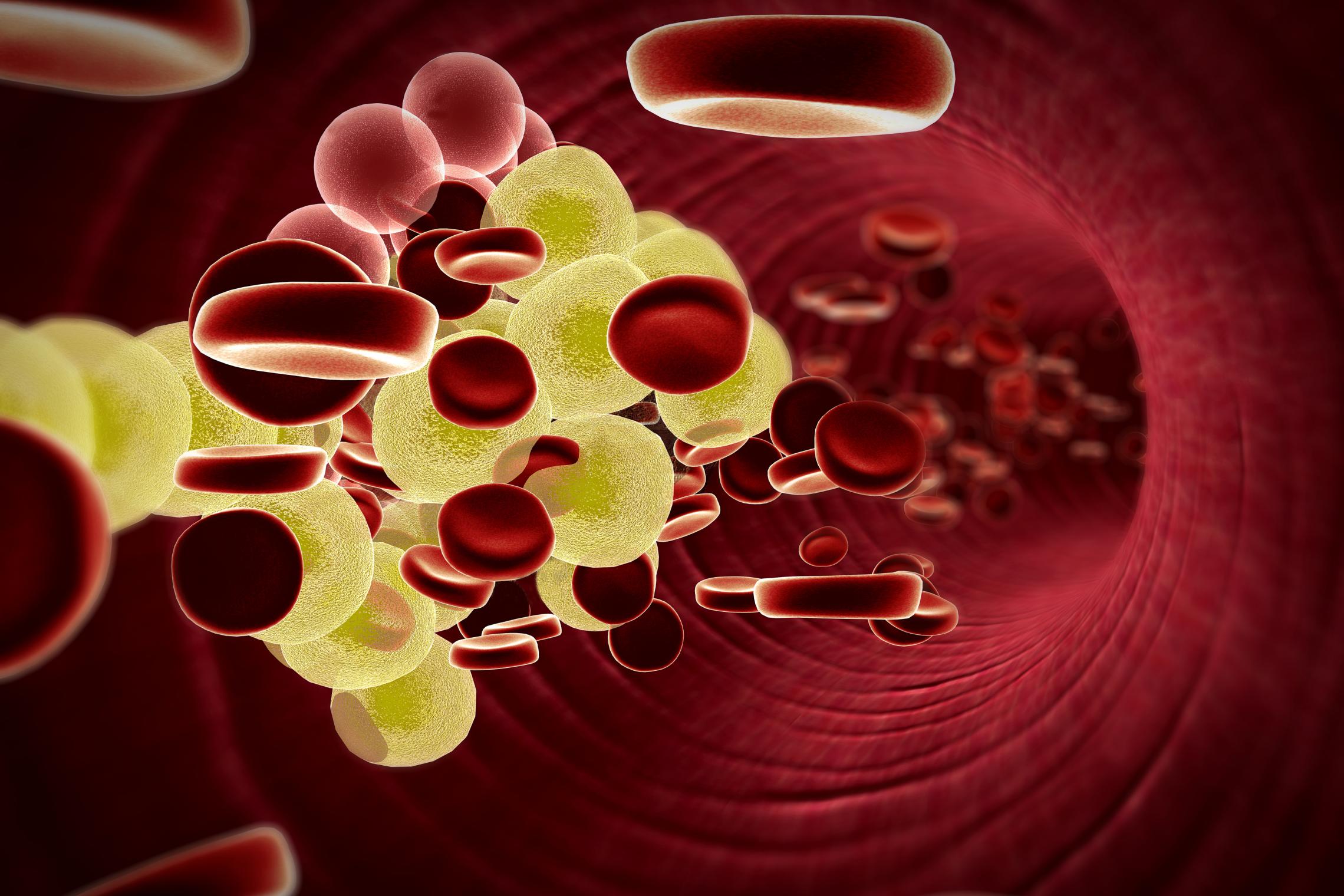
Липопротеины — частицы белков и других веществ. Они содержат жиры, такие как холестерин и триглицериды, которые не могут свободно циркулировать в крови.
Существуют различные типы липопротеинов, в том числе:
- хиломикрон;
- липопротеины очень низкой плотности (ЛПОНП);
- липопротеины низкой плотности (ЛПНП);
- липопротеины высокой плотности (ЛПВП).
Уровни липопротеинов и, следовательно, липидов, в частности холестерина липопротеинов низкой плотности (ЛПНП), немного возрастают с возрастом людей. Уровни обычно немного выше у мужчин, чем у женщин, но уровни у женщин повышаются после менопаузы. Увеличение уровня липопротеинов, происходящее с возрастом, может привести к дислипидемии.
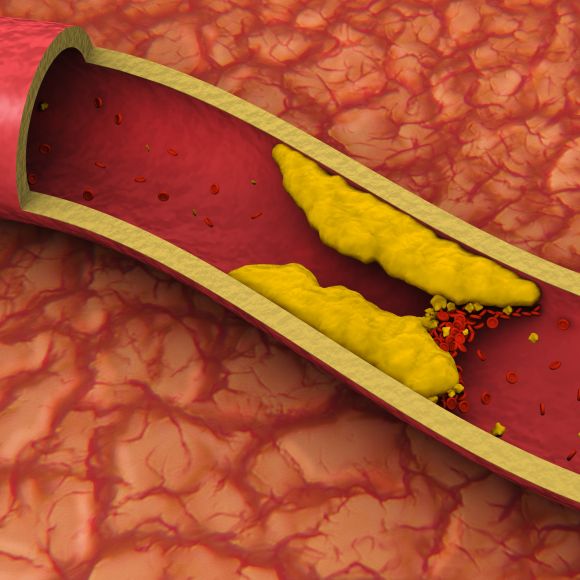
С повышением уровня общего холестерина увеличивается риск развития атеросклероза, даже если уровень недостаточно высок, чтобы вызвать дислипидемию.
Атеросклероз может поражать артерии, снабжающие кровью сердце (вызывая заболевание коронарной артерии), артерии, снабжающие кровью мозг (вызывая инсульт), и артерии, снабжающие остальную часть тела (вызывая заболевание периферических артерий). Следовательно, высокий уровень общего холестерина также увеличивает риск сердечного приступа или инсульта.
Низкий уровень общего холестерина обычно считается лучше, чем высокий. Однако, очень низкий уровень холестерина (гиполипидемия) также может быть вредным для здоровья.
Хотя между нормальными и аномальными уровнями холестерина нет естественного ограничения, для взрослых желателен общий уровень холестерина менее 200 миллиграммов на децилитр крови (мг/дл). И многим людям полезно поддерживать уровень липидов еще ниже. В некоторых частях мира (например, в Китае и Японии), где средний уровень холестерина составляет 150 мг/дл, ишемическая болезнь сердца встречается реже, чем в таких странах, как Россия, США. Риск сердечного приступа более чем удваивается, когда уровень общего холестерина приближается к 300 мг/дл.
Уровень общего холестерина является лишь общим руководством к риску атеросклероза. Уровни компонентов общего холестерина, особенно холестерина ЛПНП и ЛПВП, являются более важными. Высокий уровень холестерина ЛПНП (плохого) увеличивает риск. Высокий уровень холестерина ЛПВП (хорошего) обычно не считается расстройством, поскольку снижает риск атеросклероза. Однако низкий уровень холестерина ЛПВП (определяемый как менее 40 мг/дл) связан с повышенным риском сердечно-сосудистых заболеваний. Эксперты считают желательным уровень ЛПНП холестерина менее 100 мг/дл.
Повышает ли риск сердечного приступа или инсульта повышение триглицеридов, неясно. Уровни триглицеридов выше 150 мг/дл считаются ненормальными, но высокие уровни, по-видимому, не увеличивают риск у всех людей. Для людей с высоким уровнем триглицеридов риск сердечного приступа или инсульта повышается, если у них также низкий уровень хорошего холестерина, сахарный диабет, хроническая болезнь почек или много близких родственников, у которых был атеросклероз (семейная история).
Высокий уровень ЛПВП — хорошего холестерина, может быть полезным и не считается расстройством. Слишком низкий уровень ЛПВП повышает риск атеросклероза.
Липопротеины представляет собой комбинацию ЛПНП с добавленным к нему дополнительным белком. Уровни выше примерно 30 мг/дл (или 75 нмоль/л) связаны с повышенным риском развития атеросклероза. Высокие уровни часто наследуются. Липопротеин не зависит от питания или большинства гиполипидемических препаратов. Обычно его нужно измерять только один раз.
Причины и факторы риска дислипидемии
Факторы, которые вызывают дислипидемию, подразделяются на:
- Первичные: генетические (наследственные) причины;
- Вторичные: образ жизни и другие причины.
Как первичные, так и вторичные причины в разной степени способствуют дислипидемии. Например, у человека с наследственной гиперлипидемией могут быть даже более высокие уровни липидов, если у человека также есть вторичные причины гиперлипидемии.
Первичная (наследственная) дислипидемия
Первичные причины включают генные мутации, которые заставляют организм вырабатывать слишком много холестерина ЛПНП или триглицеридов или мутации влияющие на удаление этих веществ из организма. Некоторые причины включают недопроизводство или чрезмерное удаление холестерина ЛПВП. Первичные причины, как правило, наследуются и, таким образом, распространяются в семьях.
Уровни холестерина и триглицеридов самые высокие у людей с первичными дислипидемиями, которые влияют на обмен веществ в организме и выведение липидов. Люди также могут унаследовать тенденцию к тому, что уровень холестерина ЛПВП будет необычно низким.
Последствия первичной дислипидемии могут включать преждевременный атеросклероз, который может привести к стенокардии или сердечным приступам. Заболевание периферических артерий также является следствием, часто приводящим к уменьшению притока крови к ногам, с болью во время ходьбы. Инсульт является еще одним возможным следствием. Очень высокий уровень триглицеридов может вызвать панкреатит.
У людей с генетическим расстройством, вызывающим повышенный уровень триглицеридов (например, семейная гипертриглицеридемия или семейная комбинированная гиперлипидемия), некоторые расстройства и вещества могут повышать триглицериды до чрезвычайно высоких уровней. Примеры расстройств включают плохо контролируемый сахарный диабет и заболевания почек. Примеры веществ включают чрезмерное употребление алкоголя и употребление определенных лекарств, таких как эстрогены (принимаемые перорально), которые повышают уровень триглицеридов.
Симптомы могут включать жировые отложения (эруптивные ксантомы) в коже на передней части ног и задней части рук, увеличенную селезенку и печень, боль в животе и пониженную чувствительность к прикосновению из-за повреждения нерва. Эти расстройства могут вызвать панкреатит, что иногда смертельно.
Ограничение потребления жира (до 50 граммов в день) может помочь предотвратить повреждение нервов и панкреатит. Если сбросить вес и перестать употреблять алкоголь это также поможет. Также могут быть эффективными липидопонижающие препараты.
— Дефицит липопротеинлипазы и дефицит аполипопротеина C2.
Дефицит липопротеинлипазы и дефицит аполипопротеина C2 являются редкими нарушениями, вызванными отсутствием определенных белков, необходимых для удаления частиц, содержащих триглицериды. При этих нарушениях организм не может удалить хиломикроны из кровотока, что приводит к очень высокому уровню триглицеридов. Без лечения уровни часто значительно превышают 1000 мг/дл.
Симптомы появляются в детстве и раннем подростковом возрасте. Они включают повторяющиеся приступы болей в животе, увеличение печени и селезенки и розовато-желтые шишки на коже на локтях, коленях, ягодицах, спине, передней части ног и задней части рук. Эти высыпания, называемые эруптивными ксантомами, являются отложениями жира. Употребление жиров ухудшает симптомы.
Хотя расстройство не приводит к атеросклерозу, оно может вызвать панкреатит, что иногда смертельно. Люди с этим расстройством должны строго ограничивать количество всех типов жиров — насыщенных, ненасыщенных и полиненасыщенных — в своем рационе. Людям может потребоваться принимать витаминные добавки, чтобы восполнить недостаток питательных веществ в рационе. В настоящее время разрабатывается несколько методов лечения дефицита липопротеинлипазы и аполипопротеина C2.
— Семейная гиперхолестеринемия.
При семейной гиперхолестеринемии повышается общий холестерин. Люди могут унаследовать один ненормальный ген, или два ненормальных гена, по одному от каждого родителя. Люди, у которых есть два ненормальных гена (гомозиготы), страдают сильнее, чем люди, у которых есть только один ненормальный ген (гетерозиготы).
Приблизительно 1 из 200 человек являются гетерозиготами, а 1 из 250 000-1 из 1 миллиона человек являются гомозиготами. У пострадавших людей могут быть жировые отложения (ксантомы) в сухожилиях на пятках, коленях, локтях и пальцах. Редко ксантомы появляются к 10 годам.
Семейная гиперхолестеринемия может привести к быстро прогрессирующему атеросклерозу и ранней смерти из-за заболевания коронарной артерии. Дети с двумя аномальными генами могут иметь сердечный приступ или стенокардию к 20 годам, а у мужчин с одним аномальным геном часто развивается заболевание коронарной артерии в возрасте 30-50 лет. Женщины с одним аномальным геном также подвергаются повышенному риску, но риск обычно начинается примерно на 10 лет позже, чем у мужчин. Люди, которые курят или имеют артериальную гипертензию, диабет или ожирение, могут развить атеросклероз еще раньше.
Лечение семейной гиперхолестеринемии начинается с соблюдения диеты с низким содержанием насыщенных жиров и холестерина. При необходимости рекомендуется сбросить вес, бросить курить и увеличить физическую активность. Обычно требуется один или несколько гиполипидемических препаратов. Некоторым людям необходим аферез, метод фильтрации крови для снижения уровня ЛПНП. Некоторые люди с гомозиготной семейной гиперхолестеринемией могут извлечь выгоду из трансплантации печени. Ранняя диагностика и лечение могут снизить повышенный риск инфаркта и инсульта.
— Семейная комбинированная гиперлипидемия.
При семейной комбинированной гиперлипидемии уровни холестерина, триглицеридов или обоих могут быть высокими. Это расстройство затрагивает 1-2% людей. Уровни липидов обычно становятся ненормальными после 30 лет, но иногда в более молодом возрасте, особенно у людей с избыточным весом, диетой с высоким содержанием жира или метаболическим синдромом.
Лечение семейной комбинированной гиперлипидемии включает ограничение потребления насыщенных жиров, холестерина и сахара, а также физические упражнения и, при необходимости, снижение веса. Многие люди с расстройством должны принимать гиполипидемические препараты.
— Семейная дисбеталипопротеинемия.
При семейной дисбеталипопротеинемии уровни липопротеинов очень низкой плотности (ЛПОНП) и общего холестерина и триглицеридов высоки. Эти уровни высоки, потому что необычная форма ЛПОНП накапливается в крови. Жировые отложения (ксантомы) могут образовываться в коже над локтями и коленями и в ладонях, где они могут вызвать желтые складки. Это необычное заболевание приводит к раннему развитию тяжелого атеросклероза. В среднем возрасте атеросклероз часто приводит к закупорке коронарных и периферических артерий.
Лечение семейной дисбеталипопротеинемии включает достижение и поддержание рекомендуемой массы тела и ограничение потребления холестерина, насыщенных жиров и углеводов. Также необходимо принимать гиполипидемические препараты. При лечении уровень липидов может быть улучшен, прогрессирование атеросклероза может замедлиться, а жировые отложения на коже могут стать меньше или исчезнуть.
— Семейная гипертриглицеридемия.
При семейной гипертриглицеридемии повышается уровень триглицеридов. Это расстройство затрагивает около 1% людей. В некоторых семьях, пораженных этим расстройством, атеросклероз имеет тенденцию развиваться в молодом возрасте. Когда это применимо, потеря веса и ограничение потребления алкоголя и углеводов часто снижают триглицериды до нормального уровня. Если эти меры неэффективны, может помочь применение гиполипидемического препарата. Для людей, у которых также есть диабет, важен хороший контроль диабета.
— Гипоальфалипопротеинемия.
При гипоальфалипопротеинемии понижается ЛПВП холестерин. Низкий уровень ЛПВП холестерина часто наследуется. Много различных генетических аномалий могут вызвать низкий ЛПВП. Поскольку препараты, повышающие уровень холестерина ЛПВП, не снижают риск атеросклероза, гипоальфалипопротеинемия лечится снижением уровня холестерина ЛПНП.
Вторичная дислипидемия
Вторичные причины способствуют многим случаям дислипидемии.
Наиболее важной причиной вторичной дислипидемии является:
- сидячий образ жизни с чрезмерным потреблением в пищу насыщенных жиров, холестерина и транс-жиров.
Некоторые другие общие вторичные причины включают:
- сахарный диабет;
- потребление большого количества алкоголя;
- хроническое заболевание почек;
- гипотиреоз;
- первичный билиарный цирроз;
- прием определенных лекарств.
Некоторые люди более чувствительны к воздействию рациона питания, чем другие, но большинство так или иначе страдают от его последствий. Один человек может съесть большое количество животного жира, и общий уровень холестерина не поднимается выше желаемого уровня. Другой человек может соблюдать строгую диету с низким содержанием жиров, и общий холестерин не упадет ниже высокого уровня. Это различие, по-видимому, в основном обусловлено генетикой.
Генетический состав человека влияет на скорость, с которой организм производит, использует и удаляет эти жиры. Кроме того, тип телосложения не всегда предсказывает уровень холестерина. Некоторые люди с избыточным весом имеют низкий уровень холестерина, а некоторые худые имеют высокий уровень. Употребление в пищу лишних калорий может привести к высоким уровням триглицеридов, равно как и к потреблению большого количества алкоголя.
Некоторые расстройства вызывают повышение уровня липидов. Плохо контролируемый диабет или хроническое заболевание почек может привести к повышению общего холестерина или триглицеридов. Некоторые заболевания печени (особенно первичный билиарный цирроз) и недостаточная активность щитовидной железы (гипотиреоз) могут привести к повышению уровня общего холестерина.
Использование таких препаратов, как эстрогены (принимаемые внутрь), оральные контрацептивы, кортикостероиды, ретиноиды, тиазидные диуретики (в некоторой степени), циклоспорин , такролимус и противовирусные препараты, используемые для лечения вируса иммунодефицита человека (ВИЧ) и СПИДа, может увеличить уровень холестерина и/или триглицеридов.
Курение сигарет, ВИЧ-инфекция, плохо контролируемый диабет или заболевания почек (например, нефротический синдром) могут способствовать снижению уровня хорошего холестерина. Препараты, такие как бета-блокаторы и анаболические стероиды, могут снизить уровень ЛПВП.
Признаки и симптомы дислипидемии
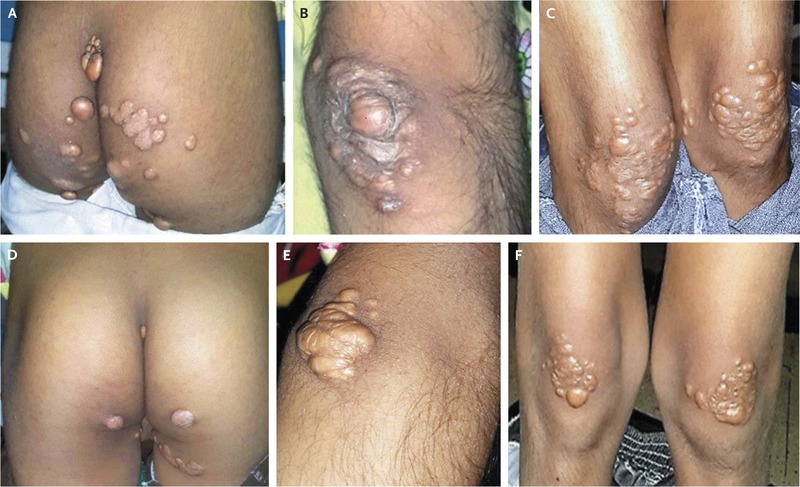
Высокий уровень липидов в крови обычно не вызывает симптомов. Иногда, когда уровни особенно высоки, жир откладывается в коже и сухожилиях и образует шишки, называемые ксантомами. Иногда у людей появляются непрозрачные белые или серые кольца на краю роговицы.
Очень высокий уровень триглицеридов может вызвать увеличение печени или селезенки, ощущение покалывания или жжения в руках и ногах, затруднение дыхания и спутанность сознания и может увеличить риск развития панкреатита. Панкреатит может вызвать сильную боль в животе и иногда приводит к летальному исходу.
Диагностика дислипидемии
Для постановки диагноза дислипидемия исследуются уровни общего холестерина, холестерина ЛПНП, холестерина ЛПВП и триглицеридов (липидный профиль). Поскольку употребление пищи или напитков может вызвать временное повышение уровня триглицеридов, люди должны воздержаться не менее чем за 12 часов до взятия пробы крови.
Когда уровень липидов в крови очень высок, проводятся специальные анализы крови для выявления конкретного основного расстройства. Специфические расстройства включают несколько наследственных расстройств (первичные дислипидемии), которые вызывают различные нарушения липидов и имеют разные риски.
Лечение дислипидемии

Обычно лучшее лечение для людей — это сбросить вес, если у них избыточный вес, бросить курить, если курят, уменьшить общее количество насыщенных жиров и холестерина в рационе, увеличить физическую активность, а затем, при необходимости, принимать гиполипидемические препараты.
Регулярная физическая активность может помочь снизить триглицериды и повысить ЛПВП холестерин. Примером является быстрая ходьба не менее 30 минут в день.
Липидоснижающие препараты могут назначаться некоторым больным с очень высоким уровнем липидов, которые не реагируют на изменения в рационе, особенно больным с семейной гиперхолестеринемией.
— Гиполипидемическая диета.
Диета с низким содержанием насыщенных жиров и холестерина может снизить ЛПНП холестерин. Однако людям с высоким уровнем триглицеридов также следует избегать потребления большого количества сахара (будь то в продуктах или напитках), рафинированной муки (например, используемой в большинстве коммерческих хлебобулочных изделий) и крахмалистых продуктов (таких как картофель и рис).
Тип потребляемого жира важен. Жиры могут быть насыщенными, полиненасыщенными или мононенасыщенными. Насыщенные жиры повышают уровень холестерина больше, чем другие формы жира. Насыщенные жиры должны обеспечивать не более 5-7% от общего количества потребляемых калорий в день. Полиненасыщенные жиры (которые включают омега-3 жиры и омега-6 жиры) могут помочь снизить триглицериды и ЛПНП в крови. Содержание жира в большинстве продуктов указано на упаковке.
Большое количество насыщенных жиров содержится в мясе, яичных желтках, жирных молочных продуктах, некоторых орехах (таких как орехи макадамии) и кокосе. Растительные масла содержат меньшее количество насыщенных жиров, но только некоторые.
Маргарин, который производится из полиненасыщенных растительных масел, обычно является более здоровой заменой сливочного масла с высоким содержанием насыщенных жиров (около 60%). Тем не менее, некоторые продукты с содержанием маргарина содержат транс-жиры, которые могут повышать ЛПНП холестерин (плохой) и снижать ЛПВП холестерин (хороший). Маргарины, изготовленные в основном из жидкого масла, содержат меньше насыщенных жиров, чем сливочное масло.
Рекомендуется есть много овощей, фруктов и цельных злаков, которые с низким содержанием жира и не содержат холестерина. Также рекомендуются продукты, богатые растворимой клетчаткой, которая связывает жиры в кишечнике и помогает снизить холестерин. Такие продукты включают овсяные отруби, овсянку, бобы, горох, рисовые отруби, ячмень, цитрусовые, клубнику и яблочную мякоть. Псиллиум (испагула), обычно принимаемый для облегчения запоров, также может снизить холестерин.
— Липидоснижающие препараты.
Лечение гиполипидемическими препаратами зависит не только от уровня липидов, но также и от наличия ишемической болезни сердца, диабета или других основных факторов риска заболевания коронарной артерии. Для людей, страдающих ишемической болезнью сердца или диабетом, риск сердечного приступа или инсульта может быть снижен с помощью гиполипидемических препаратов, называемых статинами. Люди, имеющие очень высокий уровень холестерина или другие факторы риска для сердечного приступа или инсульта, также могут извлечь выгоду из приема гиполипидемических препаратов.
Существуют различные виды гиполипидемических препаратов:
- Статины;
- Ингибиторы всасывания холестерина;
- Связующее желчной кислоты;
- Ингибиторы PCSK9;
- Производные фиброевой кислоты;
- Добавки омега-3 жиров;
- Ниацин.
Каждый тип снижает уровень липидов по своему механизму. Следовательно, разные типы лекарств имеют разные побочные эффекты и могут по-разному влиять на уровень липидов. Рекомендуется соблюдать диету с низким содержанием насыщенных жиров.
Липидоснижающие препараты делают больше, чем просто снижают липиды — они помогают предотвратить ишемическую болезнь сердца. Кроме того, было показано, что статины снижают риск ранней смерти.
Людям с очень высоким уровнем триглицеридов и риском панкреатита могут потребоваться как изменения диеты, так и препараты, снижающие уровень триглицеридов, обычно фибрат или омега-3 жирные кислоты, отпускаемые по рецепту.
— Процедуры по снижению холестерина.
Медицинские процедуры, снижающие холестерин, предназначены для людей с очень высоким ЛПНП холестерином, которые не реагируют на диету и гиполипидемические препараты. К таким людям относятся люди с семейной гиперхолестеринемией. Аферез ЛПНП является наиболее часто проводимой процедурой. Аферез ЛПНП — это нехирургическая процедура, при которой специальный аппарат забирает у человека кровь, а затем отделяет компонент ЛПНП от остальной крови. Кровь (за вычетом компонента ЛПНП) затем возвращается человеку.
— Лечение причин повышенного холестерина.
Любые заболевания, вызывающие или являющиеся факторами риска для повышения холестерина, также должны лечиться. Поэтому люди с диабетом должны тщательно контролировать уровень глюкозы в крови. Болезни почек, печени и гипотиреоз также лечат. Если лекарство вызывает повышение холестерина, врачи могут снизить дозировку препарата или назначить другое лекарство.